La hospitalización por insuficiencia cardiaca con fracción de eyección reducida (ICFEr) implica un riesgo incrementado de rehospitalización y muerte cardiovascular a corto plazo, lo que obliga a priorizar un inicio temprano de las terapias modificadoras del pronóstico. El abordaje clásico seguía un esquema secuencial similar al de los ensayos clínicos en la introducción de los diferentes grupos terapéuticos, mientras que la evidencia más reciente ha mostrado un beneficio precoz del inicio simultáneo y acelerado de la cuádruple terapia o terapia fundacional, que incluye los inhibidores del sistema renina angiotensina (iSRAA), bloqueadores beta (BB), antagonistas de la aldosterona (ARM) e inhibidores del contransportador de sodio-glucosa tipo 2 (iSGLT-2), incluso en el paciente hospitalizado1.
Nuestros objetivos fueron analizar una experiencia inicial del uso de triple o cuádruple terapia (TCT) en pacientes hospitalizados por ICFEr al alta y a los 3 meses, para evaluar posibles limitaciones a su implementación y resultados de seguimiento a corto plazo.
Se incluyó de forma prospectiva a todos los pacientes dados de alta hospitalaria en el servicio de cardiología de nuestro centro con ICFEr (FE≤40%) durante el año 2021. Además de las características basales de la población se registró el tratamiento indicado con TCT al alta y a los 3 meses de seguimiento, los factores limitantes a su introducción, como el deterioro del filtrado glomerular (FG), la hiperpotasemia y la hipotensión arterial. Se compararon mediante el test de McNemar las diferencias entre las variables cualitativas al alta y a los 3 meses, y la prueba T para muestras relacionadas en las cuantitativas. Por último, se evaluaron los principales eventos clínicos a los 30 días de seguimiento, comparándolos entre aquellos con TCT al alta o no. Al tratarse de un estudio observacional monocéntrico de práctica habitual, y cumplir con todos los aspectos éticos de la declaración de Helsinki y buenas prácticas, no se consideró necesario la aprobación por parte del CEI del centro.
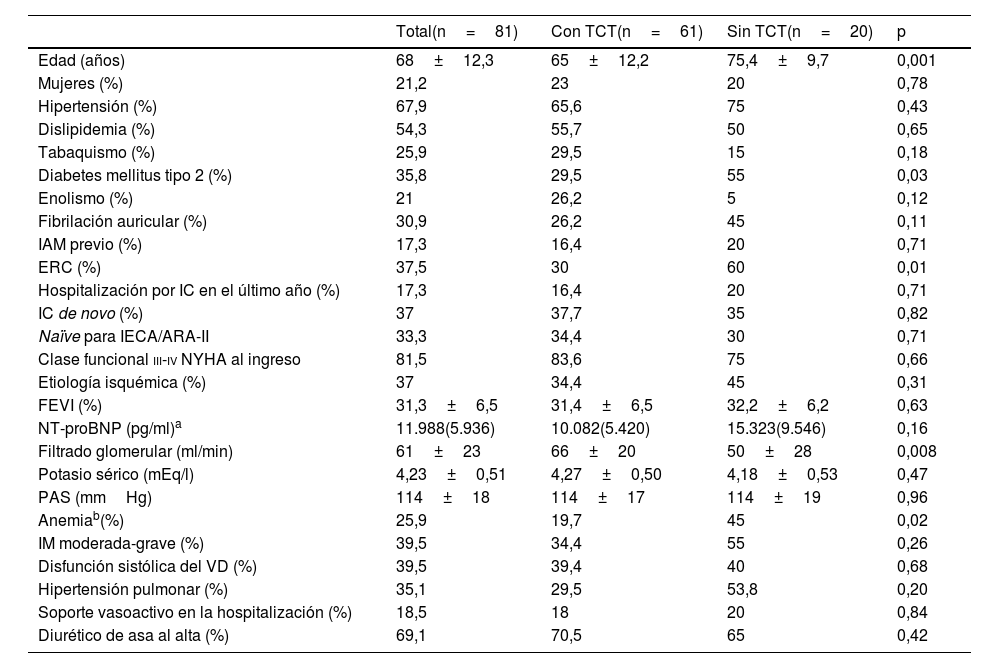
De los 201 pacientes hospitalizados por IC el 41,8% (n=85) era de tipo ICFEr. Se dio de alta finalmente a 81 pacientes (4 muertes intrahospitalarias). El 78,8% eran varones y la edad media fue de 68±12,3 años. De las principales características basales (tabla 1) de la población destacaba un 37,6% de pacientes con IC de novo, un 33,3% de pacientes naïve para iSRAA, un 17,6% con hospitalización por IC en el último año y casi un 40% de etiología isquémica. Los pacientes con TCT al alta eran de forma significativa más jóvenes, tenían mayor filtrado glomerular y menos diabetes y anemia. Sin embargo, cuando se corrigieron por las principales variables, tan solo la edad (odds ratio [OR]=0,91; intervalo de confianza 95% [IC 95%]: 0,86-0,97; p=0,002) y la anemia (OR=0,22; IC 95%: 0,06-0,74; p=0,015) se asociaron de forma independiente a un menor inicio de TCT. No hubo diferencias en cuanto a TCT al alta entre aquellos pacientes naïve para inhibidor de la enzima de conversión de la angiotensina/antagonista del receptor de la angiotensina ii o los que lo tomaban previo al ingreso (77,8% frente al 74,1%; p=0,71).
Características clínicas basales de la población total y según uso o no de triple o cuádruple terapia al alta
| Total(n=81) | Con TCT(n=61) | Sin TCT(n=20) | p | |
|---|---|---|---|---|
| Edad (años) | 68±12,3 | 65±12,2 | 75,4±9,7 | 0,001 |
| Mujeres (%) | 21,2 | 23 | 20 | 0,78 |
| Hipertensión (%) | 67,9 | 65,6 | 75 | 0,43 |
| Dislipidemia (%) | 54,3 | 55,7 | 50 | 0,65 |
| Tabaquismo (%) | 25,9 | 29,5 | 15 | 0,18 |
| Diabetes mellitus tipo 2 (%) | 35,8 | 29,5 | 55 | 0,03 |
| Enolismo (%) | 21 | 26,2 | 5 | 0,12 |
| Fibrilación auricular (%) | 30,9 | 26,2 | 45 | 0,11 |
| IAM previo (%) | 17,3 | 16,4 | 20 | 0,71 |
| ERC (%) | 37,5 | 30 | 60 | 0,01 |
| Hospitalización por IC en el último año (%) | 17,3 | 16,4 | 20 | 0,71 |
| IC de novo (%) | 37 | 37,7 | 35 | 0,82 |
| Naïve para IECA/ARA-II | 33,3 | 34,4 | 30 | 0,71 |
| Clase funcional iii-iv NYHA al ingreso | 81,5 | 83,6 | 75 | 0,66 |
| Etiología isquémica (%) | 37 | 34,4 | 45 | 0,31 |
| FEVI (%) | 31,3±6,5 | 31,4±6,5 | 32,2±6,2 | 0,63 |
| NT-proBNP (pg/ml)a | 11.988(5.936) | 10.082(5.420) | 15.323(9.546) | 0,16 |
| Filtrado glomerular (ml/min) | 61±23 | 66±20 | 50±28 | 0,008 |
| Potasio sérico (mEq/l) | 4,23±0,51 | 4,27±0,50 | 4,18±0,53 | 0,47 |
| PAS (mmHg) | 114±18 | 114±17 | 114±19 | 0,96 |
| Anemiab(%) | 25,9 | 19,7 | 45 | 0,02 |
| IM moderada-grave (%) | 39,5 | 34,4 | 55 | 0,26 |
| Disfunción sistólica del VD (%) | 39,5 | 39,4 | 40 | 0,68 |
| Hipertensión pulmonar (%) | 35,1 | 29,5 | 53,8 | 0,20 |
| Soporte vasoactivo en la hospitalización (%) | 18,5 | 18 | 20 | 0,84 |
| Diurético de asa al alta (%) | 69,1 | 70,5 | 65 | 0,42 |
ARA-II: antagonista del receptor de la angiotensina II; ERC: enfermedad renal crónica (filtrado glomerular<60ml/min); FEVI: fracción de eyección del ventrículo izquierdo; IAM: infarto agudo de miocardio; IC: insuficiencia cardiaca; IECA: inhibidor de la enzima de conversión de la angiotensina; IM: insuficiencia mitral; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral (tipo B); NYHA: clase funcional de la New York Heart Association; PAS: presión arterial sistólica; TCT: triple o cuádruple terapia; VD: ventrículo derecho.
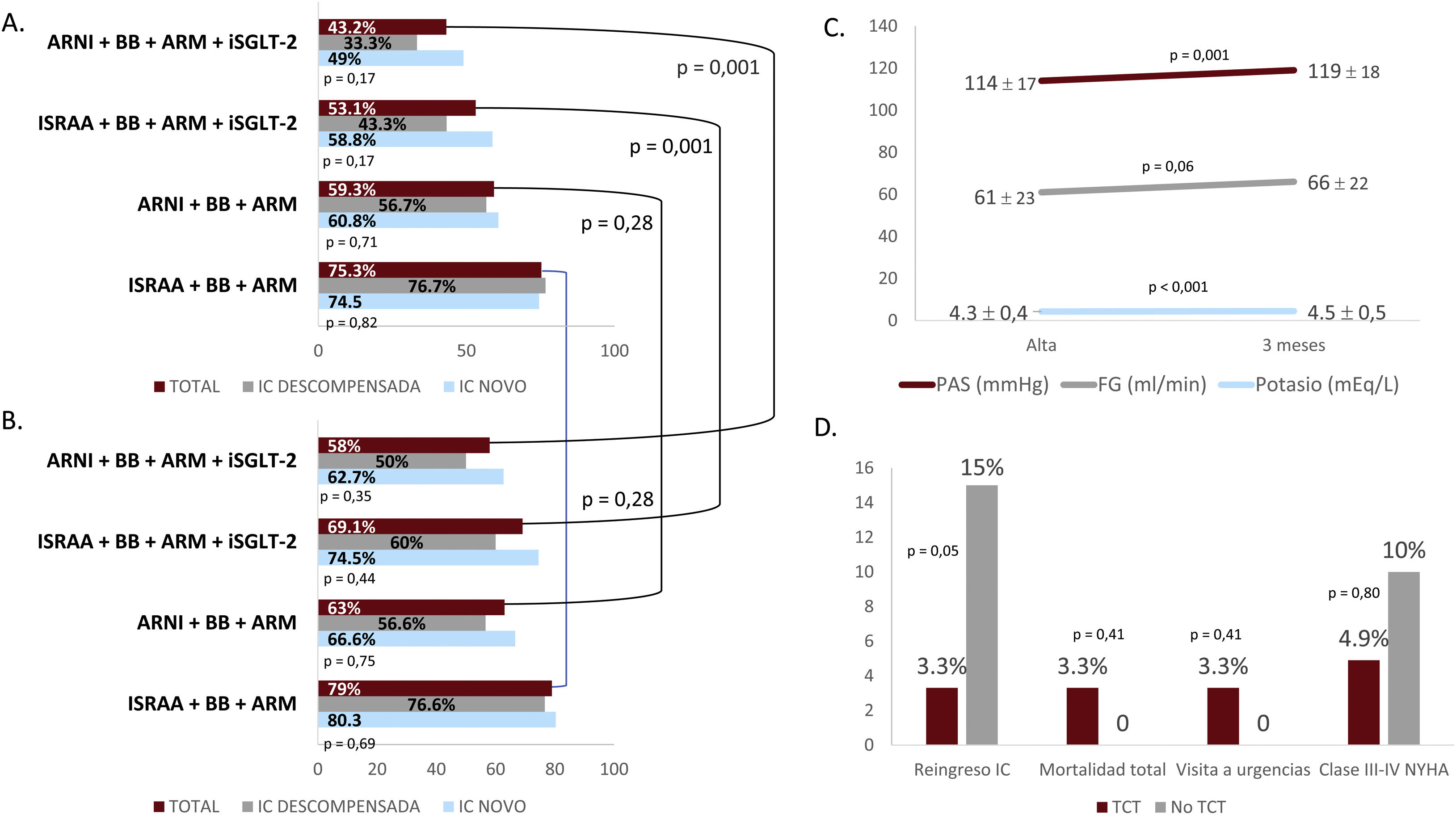
Al alta (fig. 1A) se observó que los pacientes con triple terapia (iSRAA+BB+ARM) superaba en total el 75% (el 59,3% del total de pacientes con inhibidor del receptor de angiotensina-neprilisina [ARNI]), mientras que el 53,1% lo hacía con la cuádruple terapia (43,2% con ARNI respecto al total), sin diferencias por el modo de presentación de la IC (de novo o no). A los 3 meses el perfil de prescripción mejoró tanto para triple (79%), como de forma estadísticamente significativa para cuádruple terapia (69,1%) (fig. 1B). Los posibles factores limitantes para el inicio de terapias al alta, como el FG y la hipotensión, incluso mejoraron a los 3 meses de seguimiento con valores de FG de 61±23ml/min frente a 66±22 (p=0,06) y de presión arterial sistólica de 114±17mmHg frente a 119±18mmHg (p=0,001). Aunque el potasio sérico aumentó (4,3±0,4mEq/l frente a 4,5±0,5mEq/l; p<0,001) en ningún caso implicó suspensión o reducción de tratamientos (fig. 1C).
A. Prescripción de terapias al alta hospitalaria. B. Prescripción de terapias a los 3 meses del alta. C. Valores de PAS, FG y potasio sérico al alta y 3 meses. D. Eventos clínicos a 30 días según el inicio o no de TCT.
ARM: antagonistas del receptor mineralocorticoide; ARNI: inhibidor del receptor de angiotensina-neprilisina; BB: bloqueadores beta; FG: filtrado glomerular; IC: insuficiencia cardiaca; iSGLT-2: inhibidor del cotransportador sodio-glucosa tipo 2; NYHA: New York Heart Association; PAS: presión arterial sistólica.
Al analizar la duración de la hospitalización el grupo de TCT presentó una estancia ligeramente mayor (6,2±7,4 frente a 4,9±2,2días; p=0,41). Además, este grupo presentaba un mayor seguimiento clínico tras el alta frente a los que no alcanzaron la TCT (80,3% frente al 55%; p=0,025), aunque la revisión en la unidad de IC de nuestro centro fue proporcionalmente superior en el grupo de no optimización (90,9% frente al 65,3%; p=0,40).
En el grupo de TCT el reingreso hospitalario a 30 días fue menor (3,3% frente al 15%; p=0,05), sin diferencias en la mortalidad total, visitas a urgencias y la clase funcional de la New York Heart Association (NYHA) III-IV a los 30 días (3,3% frente al 0%; p=0,41; 3,3% frente al 0%; p=0,41 y 4,9% frente al 10%; p=0,80 respectivamente) (fig. 1D). Tras los primeros 30 días, con una mediana de seguimiento de 8,4±3,2 meses, el reingreso hospitalario o visita a urgencias y mortalidad total en el grupo TCT (16,4% frente al 30%; p=0,19 y 7,1% frente al 15,8%; p=0,26 respectivamente) también fue menor, aunque sin significación estadística.
Nuestra experiencia preliminar muestra cómo en la práctica clínica real, en una población no seleccionada, se puede instaurar de una forma segura y con una baja proporción de eventos a corto plazo la terapia fundacional al alta en pacientes con ICFEr.
El beneficio pronóstico independiente y añadido de cada una de las terapias debería establecer un inicio lo más precoz posible, teniendo en cuenta que la reducción de eventos se observa incluso en los primeros 30 días. El estudio CONNECT-HF2 puso de manifiesto la oportunidad de usar el periodo de hospitalización para el inicio de estas terapias, dada la baja optimización de estas en el paciente ambulatorio.
Aunque el uso de iSRAA y BB está ampliamente establecido en el alta hospitalaria, el uso de ARM o iSGLT-2 sigue siendo bajo3, a pesar de haber demostrado estos últimos ser una terapia segura y «facilitadora» en la optimización del tratamiento4, por la baja tasa de hipotensión, hiperpotasemia o deterioro del FG, como muestra nuestro trabajo. Se observa una tendencia al beneficio en la rehospitalización a 30 días inferior al 17%, descrita por Shah et al.5, aunque existe una limitación importante por la escasa muestra del trabajo.
La tasa de optimización con TCT en ancianos (>80años) fue menor, posiblemente justificado por una enfermedad más avanzada, y reflejado en una mayor necesidad de terapia vasoactiva durante el ingreso (26,7% frente al 18,6%; p=0,47), y mayores comorbilidades significativas, como la enfermedad renal crónica (53,3% frente al 36,2%; p=0,21) e hiperpotasemia grave (K+>5,5mEq/l) (6,7% frente al 2,9%; p=0,46), si bien no hubo diferencias en la proporción de hipotensión (presión arterial sistólica<100mmHg) (28,6% frente al 25%; p=0,78).
En conclusión, nuestros datos coinciden con los aportados en estudios más robustos, en cuanto a la seguridad y beneficio precoz observado en la optimización temprana de terapias en ICFEr.
FinanciaciónSin financiación.
Contribución de los autoresJ. Torres Llergo y M.R. Fernández Olmo participaron en el diseño del estudio y el análisis de los resultados. J.M. Segura Aumente llevó a cabo la inclusión de los datos analizados. J. Torres Llergo desarrolló el primer borrador del manuscrito original y el resto de los autores revisaron el manuscrito final.
Conflicto de interesesJ. Torres Llergo ha recibido honorarios profesionales de Amgen, Astra-Zeneca, Bayer, Boehringer-Ingelheim, Daiichi-Sankyo, Lilly, Novartis, Rovi y Sanofi. M.R. Fernández Olmo ha recibido honorarios profesionales de Amgen, Astra-Zeneca, Bayer, Boehringer-Ingelheim, Daiichi-Sankyo, Novartis, Organon, Rovi y Sanofi. El resto de los autores no tiene ningún conflicto de intereses que declarar.