Durante el último año se han publicado numerosos trabajos centrados en el paciente mayor con enfermedad cardiovascular. En este texto repasamos algunos de los principales trabajos relacionados con el abordaje del paciente mayor con cardiopatía, incluyendo escenarios clínicos tan complejos como la situación de la pandemia de enfermedad por coronavirus de 2019 (COVID-19) que vivimos. Hemos querido resaltar y prestar especial atención a aspectos de gran relevancia clínica, dado su impacto pronóstico, como son los síndromes geriátricos y la comorbilidad, entidades prevalentes en el paciente mayor con cardiopatía, y que conviene conocer para mejorar la atención que proporcionamos a nuestros pacientes en distintos ámbitos (urgencias, hospitalización, ambulatorio). Analizamos también algunos de los principales estudios y trabajos impulsados desde la Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología.
During last year several papers focusing on elderly patients with cardiovascular disease have been published. In this article, we review some of the most important studies focused on the management of elderly patients with heart disease, also including complex clinical scenarios such as the COVID-19 pandemic. We highlight some aspects of great clinical relevance, given their prognostic impact, such as geriatric syndromes and comorbidity, all of them prevalent in the elderly. We also emphasize on how to improve the care we provide to our patients in different scenarios (emergency, hospitalization, outpatients). Finally, we analyze some of the main studies promoted by the Geriatric Cardiology Section of the Spanish Society of Cardiology.
La asociación entre fragilidad y enfermedad cardiovascular (ECV) es cada vez más evidente. La fragilidad aumenta el riesgo de problemas cardiovasculares, particularmente de eventos mortales. Entre los dominios incluidos en la definición de fragilidad física, el agotamiento, la baja actividad física, la velocidad de marcha lenta y la debilidad se asocian significativamente con la aparición de ECV, y también la ECV puede considerarse como un factor de riesgo potencial de fragilidad1. Esta situación obliga, en la práctica clínica diaria, a la evaluación de la fragilidad en adultos mayores con ECV para la toma de las mejores decisiones clínicas y terapéuticas.
Un metanálisis reciente analizó la relación entre la fragilidad y mortalidad, enfermedad cardiovascular y hospitalización en adultos mayores, demostrándose que los frágiles y los prefrágiles tuvieron mayor riesgo de mortalidad (para fragilidad, hazard ratio [HR] = 1,35; intervalo de confianza del 95% [IC95%], 1,05-1,74; p = 0,02 y para prefragilidad, HR = 1,09; IC95%, 1,01-1,17; p = 0,02) y hospitalización (odds ratio [OR] = 5,18; IC95%, 2,68-9,99; p < 0,001 y OR = 2,15; IC95%, 1,30-3,54; p = 0,003), respectivamente2.
En otro metanálisis muy interesante, que incluyó casi 22.000 adultos mayores, con una media de seguimiento de 6 años, en pacientes robustos con una presión arterial sistólica < 140 mmHg se asoció con un menor riesgo de muerte, en comparación con cifras > 140 mmHg (HR = 0,86; IC95%, 0,77- 0,96)3. Por su parte, en los pacientes con fragilidad no hubo diferencias de mortalidad asociadas con valores de presión arterial sistólica mayores o menores de 140 mmHg.
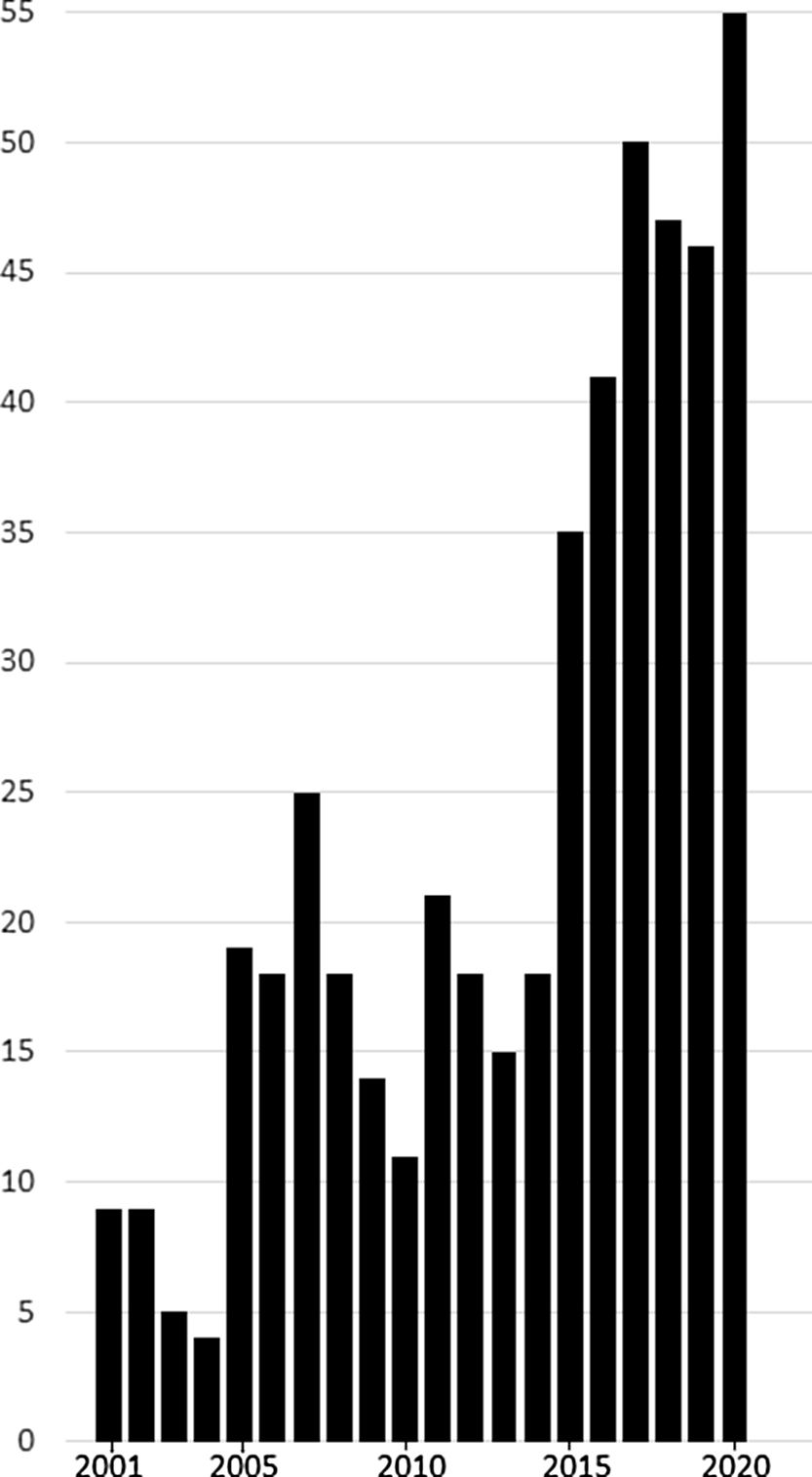
Bloqueo interauricularEl interés por el bloqueo interauricular (BIA) no para de crecer (fig. 1)4. El BIA se manifiesta como una onda P de duración ≥ 120 ms, positiva en el BIA parcial y bifásica en el avanzado. En el último año se ha demostrado experimentalmente la posibilidad de producir un BIA reversible dañando transitoriamente el haz de Bachmann5 y se ha confirmado la asociación del BIA avanzado con la presencia de fibrosis y disincronía auricular6. También se ha confirmado su asociación con el pronóstico7. El registro prospectivo BAYES8, realizado en cardiópatas ≥ 70 años, ha mostrado que el BIA avanzado aumenta 3 veces el riesgo de fibrilación auricular y 4 veces el de ictus. Además, la duración de la onda P se asocia con la mortalidad. Es interesante ver que un estudio realizado en población general ≥ 30 años9 también mostró que el BIA avanzado aumenta 3 veces el riesgo de fibrilación auricular. Estos datos evidencian la necesidad de realizar estudios que profundicen en el conocimiento del BIA y de su distinción respecto al crecimiento auricular izquierdo10. De igual modo, sería deseable que en un ensayo clínico aleatorizado se estudie el posible beneficio en la prevención de ictus y demencia de los anticoagulantes orales de acción directa en ancianos con BIA avanzado.
Fibrilación auricularUn registro llevado a cabo en nuestro país11 incluyó a un total de 1.750 pacientes nonagenarios con FA. Durante un seguimiento de 2 años, se analizaron objetivos de eficacia y seguridad en función de 3 grupos: pacientes tratados con anticoagulantes no orales (30,5%), antagonistas de la vitamina K (28,6%) y anticoagulantes orales directos (ACOD) (40,9%). En el análisis multivariable se demostró que los ACOD se asociaban con menor riesgo de muerte y de eventos embólicos comparados con pacientes no anticoagulados (HR = 0,75; IC95%, 0,61-0,92), pero no los antagonistas de la vitamina K (HR = 0,87; IC95%, 0,72-1,05). En cuanto al sangrado, los antagonistas de la vitamina K aumentaban el riesgo de manera estadísticamente significativa (HR = 1,94; IC95%, 1,31-2,88), pero no los ACOD. Lo mismo ocurría con el riesgo de sangrado intracraneal (HR = 4,43; IC95%, 1,48-13,31). En otro registro reciente, el REFLEJA12, también se objetivó un uso elevado de ACOD en pacientes mayores de 80 años. Sin embargo, la edad avanzada se relacionó tanto con sobredosificación por insuficiencia renal como con el uso inadecuado de dosis bajas, lo que demuestra que es esencial valorar individualmente a cada paciente en función de las comorbilidades asociadas.
Por otro lado, es necesario evaluar la estrategia más adecuada de abordaje, y puede considerarse una estrategia de control del ritmo también en el paciente mayor. Un estudio reciente13 demostró que, en pacientes mayores de 80 años adecuadamente seleccionados, la ablación de venas pulmonares era eficaz con una tasa de éxito del 78,9% en el seguimiento (24,4 ± 9,6 meses) y sin diferencias significativas en cuanto a tiempo de procedimiento, tiempo de ablación, tiempo de fluoroscopia y complicaciones en comparación con un grupo de pacientes de entre 60 y 80 años.
Insuficiencia cardiacaEn lo que respecta a la valoración geriátrica de los pacientes mayores con insuficiencia cardiaca (IC) aguda, se han publicado 2 trabajos centrados en la fragilidad que podrían tener implicaciones clínicas en la transición de cuidados de este grupo de pacientes al alta de urgencias14,15.
Llopis García et al.14 estudiaron la frecuencia de la fragilidad física y su asociación con la presencia de un resultado adverso compuesto en el primer año en 86 pacientes de ≥ 75 años con IC aguda dados de alta desde un servicio de urgencias. El 57% de los pacientes mayores presentó fragilidad física medida como ≤ 7 puntos según el Short Physical Performance Battery (SPPB). La frecuencia de la variable compuesta fue 46,5% (41,9% revisitas por IC; 37,2% reingresos por IC; 15,1% muertes por cualquier causa) y fue más frecuente en el grupo de los pacientes frágiles (61,2 frente al 27%; p = 0,002). La fragilidad física mostró ser un factor pronóstico independiente de presentar la variable compuesta de resultado (OR ajustada = 3,6; IC95%, 1,0-12,9; p = 0,047). Los hallazgos de este trabajo destacan la importancia de valorar la fragilidad física en los pacientes mayores con IC aguda dados de alta desde urgencias para realizar una transición de cuidados que asegure una intervención multidimensional, así como un seguimiento precoz y estrecho tras el alta con el objetivo de minimizar el riesgo de una nueva visita a urgencias u hospitalización14.
Actualmente no hay un modelo de transición de cuidados claramente establecido en los pacientes mayores frágiles atendidos por IC aguda dados de alta desde urgencias. En este sentido, se ha publicado el diseño del ensayo clínico DEED FRAIL AHF, que tiene el objetivo de demostrar la eficacia y la factibilidad de aplicar un plan de cuidados multidimensional para disminuir la revisita o el reingreso en los pacientes mayores con IC aguda dados de alta desde los servicios de urgencias. En el diseño de dicha estrategia de intervención, han colaborado expertos de diversas disciplinas (epidemiología, cardiología, geriatría, medicina de urgencias y emergencias, medicina interna, farmacia y ciencias básicas) y consiste en la aplicación de 4 acciones concretas: a) la lista de verificación, que incluirá una serie recomendaciones clínicas sobre la insuficiencia cardiaca, la comorbilidad activa y la fragilidad, y la activación de recursos en función de los problemas cognitivos, funcionales, sociales, nutricionales, sensoriales y farmacológicos detectados; b) la programación de una visita precoz con un médico responsable del proceso; c) la transmisión de la información a atención primaria; y d) la aportación de una hoja de instrucciones por escrito al alta adaptada al paciente mayor15. Los resultados del presente estudio serán claves de cara al diseño de un futuro modelo de transición en los pacientes mayores frágiles con IC aguda dados de alta desde urgencias adaptado a un sistema de trabajo continuo durante todo el año. Por otro lado, hasta la fecha se desconocen las características y el pronóstico de los pacientes mayores con IC seguidos por cardiología en nuestro medio y la utilidad en población anciana de escalas utilizadas en la población general con IC crónica. El estudio FRAGIC16 es el primer estudio prospectivo y multicéntrico que valorará sistemáticamente la fragilidad y otros síndromes geriátricos en el paciente mayor ambulatorio con IC en España seguido por cardiología, lo que contribuirá a mejorar el conocimiento de su prevalencia e impacto en nuestros pacientes16.
Con respecto al paciente mayor con IC y disfunción ventricular, es importante destacar un estudio en la vida real en el que se demostró la buena tolerancia y el beneficio pronóstico a corto y medio plazo de sacubitrilo-valsartán en pacientes mayores ambulatorios17. En la misma línea, un subestudio del ensayo DAPA-HF (en el que casi una cuarta parte de los pacientes tenían ≥ 75 años y casi 2 tercios ≥ 65 años) demostró que el uso de dapaglifozina en los pacientes mayores incluidos en el estudio se asoció con menos eventos y mejoría sintomática durante el seguimiento18.
Por último, recomendamos la lectura del documento de consenso y recomendaciones sobre cuidados paliativos en pacientes con IC19, elaborado junto con la Asociación de Insuficiencia Cardiaca de la Sociedad Española de Cardiología, entre cuyos objetivos se encuentran la importancia de reconocer que la IC es una entidad de mal pronóstico, que asocia elevada morbimortalidad, y en la que la implementación de los cuidados paliativos se debe realizar de forma progresiva desde el diagnóstico de la enfermedad, tratando de mejorar la atención que reciben nuestros pacientes y su calidad de vida, adaptando los tratamientos a las necesidades de cada paciente19.
Cardiopatía isquémicaLa guía de práctica clínica de la Sociedad Europea de Cardiología sobre síndromes coronarios crónicos incide en las peculiaridades del paciente mayor: mayor morbimortalidad, infradiagnóstico, infratratamiento, más complicaciones20, y las recomendaciones específicas se limitan al uso de stents farmacoactivos (clase I, nivel de evidencia A), acceso radial (IB), y valoración de fragilidad, comorbilidades y efectos secundarios (IC). Existe una necesidad de encontrar evidencia específica que justifique la investigación en este campo.
En el síndrome coronario agudo sin elevación del segmento ST (SCASEST), un metanálisis aborda el controvertido tema de estrategia invasiva frente a conservadora, y encuentra que los pacientes ≥ 65 años tratados de forma invasiva presentan menor tasa de revascularización posterior, pero sin diferencias en mortalidad, infarto o ictus21. En cuanto al tratamiento farmacológico, el estudio Popular-Age aleatorizó a 1.002 pacientes ≥ 70 años con SCASEST a clopidogrel o a ticagrelor/prasugrel como segundo antiagregante. Se observó una menor tasa de sangrado en el grupo tratado con clopidogrel, sin mayor mortalidad, eventos isquémicos o hemorrágicos22. Este estudio presenta diversas limitaciones, pero sugiere el valor del clopidogrel como alternativa terapéutica.
En el registro multicéntrico español LONGEVO-SCA, el 21,7% de octogenarios con SCASEST tenía insuficiencia mitral significativa, y presentaba mayor mortalidad y reingreso23. En este mismo grupo, se observó también que los pacientes que no reciben estatinas tienen peor perfil de riesgo, con mayor fragilidad y comorbilidad24.
Cardiopatía estructuralEstenosis aórticaLa toma de decisiones en pacientes de edad avanzada con estenosis aórtica grave y comorbilidades o síndromes geriátricos sigue constituyendo un reto. Los niveles de albúmina, la anemia y el test de 5 metros se correlacionan con mortalidad, estancia hospitalaria, sangrados y reingresos25. La limitación de movilidad también se ha relacionado con mayor incidencia de delirium tras el implante percutáneo de válvula aórtica (TAVI), y con mayor mortalidad a 2 años26. Emami et al.27 encontraron una prevalencia de desnutrición del 5% en una cohorte de más de 100.000 pacientes sometidos a TAVI, asociando mayor mortalidad, complicaciones y reingresos. Estos estudios refuerzan la necesidad de una evaluación exhaustiva encaminada a encontrar tanto criterios de alto riesgo (o de no beneficio) como parámetros optimizables antes de la intervención. Además, una revisión sobre el impacto del TAVI en la función cognitiva concluyó que no existe deterioro en los primeros 2 años tras el procedimiento, e incluso se observa una mejoría en pacientes con disfunción previa28.
En cuanto al pronóstico de TAVI en edad avanzada, se ha comunicado que la supervivencia tras el alta a largo plazo es similar a la de la población general de la misma edad29. En los nonagenarios se ha observado una tasa de complicaciones similares (salvo más marcapasos), pero una mayor mortalidad a 30 días (5,2 frente a 3,9%) y un año (22,7 frente a 17,7%)30.
Existe un interés creciente en la coexistencia de amiloidosis y estenosis aórtica. Scully et al.31 encontraron una prevalencia de amiloidosis cardiaca del 13%; estos pacientes tenían más edad y peor calidad de vida, si bien no hubo diferencias en la mortalidad a 19 meses y el TAVI mejoró la calidad de vida en ambos grupos.
Cierre percutáneo de orejuela izquierdaLos pacientes de edad avanzada con riesgo hemorrágico o sangrados previos pueden ser candidatos para cierre de orejuela. Estudios observacionales apoyan la eficacia y seguridad de este procedimiento e incluso una mejor calidad de vida32. El ensayo clínico aleatorizado PRAGUE-17 demostró en pacientes con alto riesgo embólico y hemorrágico la no inferioridad del cierre percutáneo de orejuela frente al uso de ACOD en términos de eventos cardiovasculares, neurológicos y hemorrágicos33, con resultados similares en pacientes > 75 años.
Coronavirus, la emergencia geriátrica de 2020La Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología publicó, junto con la Sociedad Española de Geriatría y Gerontología, un documento que recuerda que casi el 20% de la población española, más de siete millones de habitantes, tiene > 65 años, y constituye un colectivo de riesgo para la infección por coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) que causa la enfermedad por coronavirus de 2019 (COVID-19)34. En este trabajo se repasa la evidencia disponible en relación con los pacientes ancianos, y se resalta que presentan fiebre menos frecuentemente, lo cual puede retrasar el diagnóstico. Además, se enfatiza la importancia de la elevada vulnerabilidad de los pacientes mayores institucionalizados en residencias.
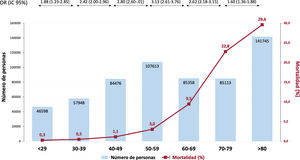
Según aumentó el conocimiento sobre el perfil clínico de los pacientes que desarrollaban formas graves de COVID-19, quedó clara su estrecha relación con la edad. Un estudio analizó la evidencia disponible en relación con la tasa de mortalidad para cada década de edad35. Como se muestra en la figura 2, se observó un claro incremento de la mortalidad por cada década de edad, pero además, se constató que la mortalidad experimentaba un incremento más importante a partir del grupo de edad de 50-59 años y sobre todo en el de 60-69 años (OR = 3,13; IC95%, 2,61-3,76). Además, los pacientes > 80 años presentaban una mortalidad 6 veces superior que los de edad inferior (OR = 6,25; IC95%, 5,38-7,25).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.