La insuficiencia cardiaca (IC) es un problema creciente de salud y una carga importante para la sociedad. Pese a ello, con frecuencia se minusvalora globalmente la gravedad del pronóstico. Este estudio estima el pronóstico al año en pacientes con IC aguda y crónica en España y resto de Europa.
MétodosUn total de 2.829 pacientes con IC (589 IC aguda y 2.240 IC crónica) seleccionados en 27 centros hospitalarios en España, atendidos por cardiólogos y que participan en el registro ESC-EORP-HFA Heart Failure Long-Term, con 211 centros y 12.440 pacientes en total, se siguieron un año para monitorizar la mortalidad y el ingreso hospitalario.
ResultadosLa mortalidad al año en IC aguda fue del 29,3% en España (IC95%, 25,6-33,2) y 27,7% en el resto de Europa (p=0,4303). En IC crónica, las cifras correspondientes fueron 6,4% (IC95%, 5,4-7,5) y 9,5% (p<0,0001). La hospitalización al año por cualquier causa tras un ingreso por IC aguda en España fue de 46,2% (IC95%, 41,8-50,7) y 44,6% en Europa (p=0,4977); en IC crónica, estas cifras fueron 22,3% (IC95%, 20,6-24,1) y 30,0%, respectivamente (p<0,0001).
ConclusionesSe confirma la gravedad de la IC, en particular cuando ya necesita ingreso, incluso en centros con buen seguimiento de guías clínicas. En pacientes ingresados por IC en España casi un tercio fallecerá en el primer año tras ese ingreso índice (incluyendo el 5,9% que fallece durante el mismo) y casi la mitad fallecerá o necesitará reingresar por IC. La comparación favorable con Europa en hospitalizaciones y mortalidad en IC crónica se debe interpretar con cautela por insuficiente ajuste por potenciales variables de confusión.
Heart failure (HF) is a growing health problem that constitutes an important burden to society. In spite of this, its importance is frequently underestimated, particularly regarding prognosis. This study estimates one-year prognosis among acute and chronic heart failure patients in Spain and the rest of Europe.
Methods2829 HF patients (589 acute HF and 2240 chronic HF) treated by cardiologists were recruited in 27 Spanish hospitals that participate in the ESC-EORP-HFA Heart Failure Long-Term Registry (that includes a total of 12 440 patients from 211 hospitals) and followed-up for one year to monitor hospital admissions and death.
ResultsAmong patients with acute HF, one-year mortality rate was 29.3% in Spain (95%CI, 25.6-33.2) and 27.7% in the rest of Europe (P=.4303). Among patients with chronic HF the corresponding figures were 6.4% (95%CI, 5.4-7.5) and 9.5% (P <.0001). One-year hospitalization cumulative incidence among acute HF patients was 46.2% (95%CI, 41.8-50.7) in Spain and 44.6% in Europe (P=.4977); 22.3% (95%CI, 20.6-24.1) and 30.0% respectively among chronic HF patients (P <.0001).
ConclusionsThis study highlights the severity of HF, in particular when admission to hospitals is already needed, even in centers that adhere well to guidelines recommendations. Among patients admitted to hospital for HF, almost one third will die within a year of admission (including the 5.9% that die during the index admission) and almost half of them will either die or will need to be readmitted due to HF. The favorable comparison with Europe in chronic HF should be interpreted with caution due to limited control of potential confounders.
La insuficiencia cardiaca (IC) es un problema de salud frecuente y grave que ocasiona una gran carga para los pacientes y el conjunto de la sociedad. Se estima que la sufren 26 millones de personas en el mundo1 y con una prevalencia creciente, que subirá en los próximos años. España no es una excepción a este panorama2.
El tratamiento de la IC es complejo, por una parte, porque cada paciente es diferente y, por otra, porque en los últimos años ha habido mejoras impresionantes en las alternativas terapéuticas3.
Estas mejoras terapéuticas no siempre son fáciles de implementar por obstáculos de diversa índole (logísticos y económicos, entre otros), lo que ocasiona grandes diferencias entre países4 e incluso entre centros en un mismo país5 en los tratamientos utilizados, diferencias que pueden tener impacto en el pronóstico4.
Los registros clínicos permiten disponer de información de la realidad de la práctica clínica y servir de instrumentos para su mejora6. La European Society of Cardiology (ESC), consciente de esto, estableció un programa de registros clínicos (EURObservational Research Programme: of the European Society of Cardiology)7 del que el registro ESC-EORP-HFA Heart Failure Long-Term es parte integrante y en el que participa España8. El programa admite subanálisis realizados en el conjunto de la base de datos9,10 y ofrece análisis específicos por país11,12.
En este trabajo se presentan los resultados de seguimiento al año en España, principal país contribuidor al registro en número de pacientes, y se comparan con los procedentes del resto de países participantes.
MétodosDiseño del estudio y centrosEl registro ESC-EORP-HFA Heart Failure Long-Term es un estudio observacional prospectivo y multicéntrico de pacientes con IC que acuden a 211 centros de cardiología de 21 países europeos y mediterráneos miembros de la ESC, uno de ellos España, donde participaron 27 centros (material adicional).
Los objetivos del registro y los métodos utilizados se han descrito en detalle con anterioridad4,8,13. Durante el periodo de inclusión se incluyó, un día a la semana durante 12 meses consecutivos, a todos los pacientes mayores de 18 años con IC atendidos en la consulta externa de cardiología (grupo IC-crónica), así como los hospitalizados en el servicio de cardiología ese mismo día por IC aguda (bien IC de novo o descompensación aguda de IC previa) por requerir terapia intravenosa (inotrópicos, vasodilatadores o diuréticos) (grupo IC-aguda). El periodo de inclusión se extendió más allá de un año por dificultades en diferentes países y el grado de exhaustividad de la inclusión de pacientes varió a lo largo del tiempo. En este análisis se incluyen exclusivamente los pacientes de España que formaron parte del análisis reciente de seguimiento a un año4 del conjunto de los datos europeos.
Los pacientes se siguieron según la práctica habitual de cada centro, salvo la visita obligatoria de los 12 meses para recoger información de morbimortalidad. Los eventos de interés incluyen mortalidad total (y causa), hospitalización por cualquier causa y específica por IC y el evento compuesto mortalidad por cualquier causa o ingreso por IC. Cuando el paciente no pudo ser visto en el centro clínico se reemplazó esta visita por una llamada telefónica.
El registro ESC-EORP-HFA Heart Failure Long-Term tiene un programa de calidad que incluye la realización de auditorías aleatorias a alrededor del 10% de los centros participantes. Dos centros fueron auditados en España.
El estudio fue aprobado por el comité de ética de cada centro y todos los pacientes aportaron su consentimiento informado antes de ser incluidos.
Análisis estadísticoLas variables continuas se presentan como mediana y primer y tercer cuartil (Q1-Q3) y las categóricas como porcentajes. Se presentan los resultados para España y se comparan, cuando corresponde, con los del resto de países participantes en el registro mediante la prueba de χ2 o el test exacto de Fisher en el caso de variables cualitativas o el test de Kruskal-Wallis en el caso de variables cuantitativas. Se calcula la incidencia acumulada a un año de los eventos de interés (mortalidad por cualquier causa e ingreso por IC) y el intervalo de confianza correspondiente del 95% cuando procede. Los análisis se realizaron centralizadamente para todos los países por personal de apoyo del departamento EURObservational Research Programme (EORP) de la European Heart House (ESC) con el software del sistema SAS (SAS Institute, Estados Unidos).
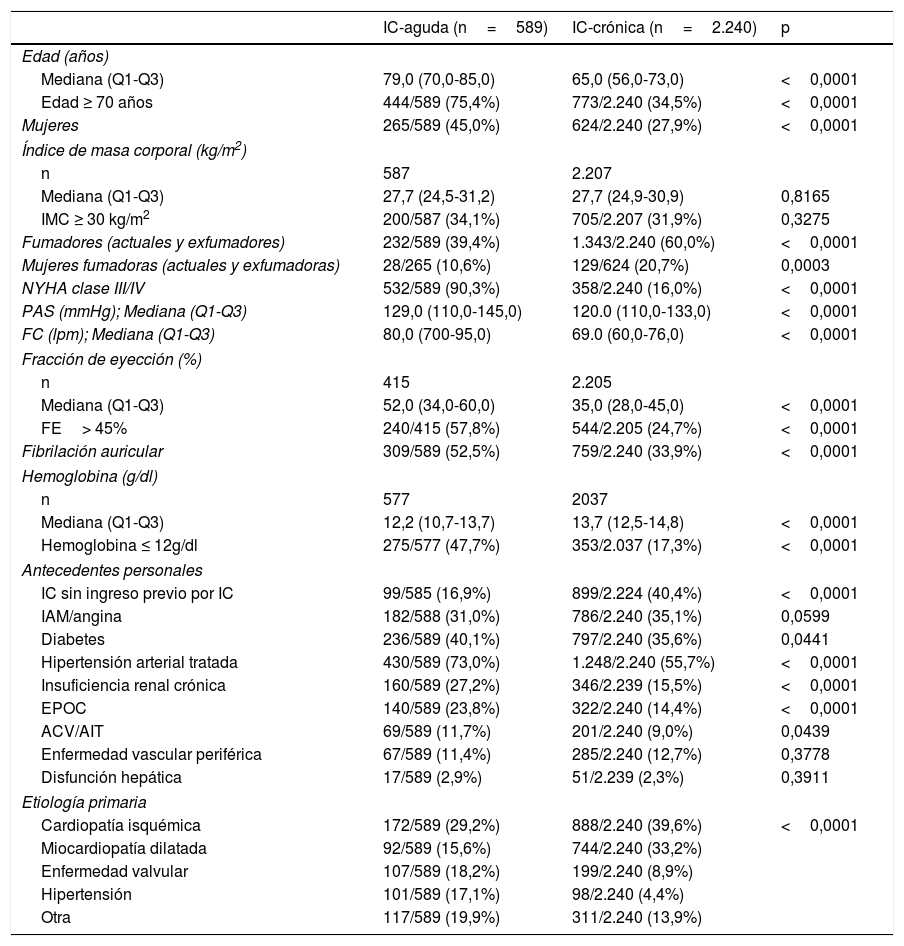
ResultadosEn la tabla 1 se presentan las características basales de los 2 grupos de pacientes: hospitalizados (IC-aguda, n=589) y ambulatorios (IC-crónica, n=2.240) incluidos en España. Se observaron grandes diferencias en variables importantes y relacionadas con el pronóstico, incluidas, entre otras, edad (más elevada en IC-aguda), clasificación funcional de la New York Heart Association (peor también en ese grupo) o etiología primaria de la IC. La frecuencia de antecedentes personales difiere también entre los 2 grupos, siendo en general más frecuentes en el grupo IC-aguda.
Características basales en ambos grupos
| IC-aguda (n=589) | IC-crónica (n=2.240) | p | |
|---|---|---|---|
| Edad (años) | |||
| Mediana (Q1-Q3) | 79,0 (70,0-85,0) | 65,0 (56,0-73,0) | <0,0001 |
| Edad ≥ 70 años | 444/589 (75,4%) | 773/2.240 (34,5%) | <0,0001 |
| Mujeres | 265/589 (45,0%) | 624/2.240 (27,9%) | <0,0001 |
| Índice de masa corporal (kg/m2) | |||
| n | 587 | 2.207 | |
| Mediana (Q1-Q3) | 27,7 (24,5-31,2) | 27,7 (24,9-30,9) | 0,8165 |
| IMC ≥ 30 kg/m2 | 200/587 (34,1%) | 705/2.207 (31,9%) | 0,3275 |
| Fumadores (actuales y exfumadores) | 232/589 (39,4%) | 1.343/2.240 (60,0%) | <0,0001 |
| Mujeres fumadoras (actuales y exfumadoras) | 28/265 (10,6%) | 129/624 (20,7%) | 0,0003 |
| NYHA clase III/IV | 532/589 (90,3%) | 358/2.240 (16,0%) | <0,0001 |
| PAS (mmHg); Mediana (Q1-Q3) | 129,0 (110,0-145,0) | 120.0 (110,0-133,0) | <0,0001 |
| FC (lpm); Mediana (Q1-Q3) | 80,0 (700-95,0) | 69.0 (60,0-76,0) | <0,0001 |
| Fracción de eyección (%) | |||
| n | 415 | 2.205 | |
| Mediana (Q1-Q3) | 52,0 (34,0-60,0) | 35,0 (28,0-45,0) | <0,0001 |
| FE> 45% | 240/415 (57,8%) | 544/2.205 (24,7%) | <0,0001 |
| Fibrilación auricular | 309/589 (52,5%) | 759/2.240 (33,9%) | <0,0001 |
| Hemoglobina (g/dl) | |||
| n | 577 | 2037 | |
| Mediana (Q1-Q3) | 12,2 (10,7-13,7) | 13,7 (12,5-14,8) | <0,0001 |
| Hemoglobina ≤ 12g/dl | 275/577 (47,7%) | 353/2.037 (17,3%) | <0,0001 |
| Antecedentes personales | |||
| IC sin ingreso previo por IC | 99/585 (16,9%) | 899/2.224 (40,4%) | <0,0001 |
| IAM/angina | 182/588 (31,0%) | 786/2.240 (35,1%) | 0,0599 |
| Diabetes | 236/589 (40,1%) | 797/2.240 (35,6%) | 0,0441 |
| Hipertensión arterial tratada | 430/589 (73,0%) | 1.248/2.240 (55,7%) | <0,0001 |
| Insuficiencia renal crónica | 160/589 (27,2%) | 346/2.239 (15,5%) | <0,0001 |
| EPOC | 140/589 (23,8%) | 322/2.240 (14,4%) | <0,0001 |
| ACV/AIT | 69/589 (11,7%) | 201/2.240 (9,0%) | 0,0439 |
| Enfermedad vascular periférica | 67/589 (11,4%) | 285/2.240 (12,7%) | 0,3778 |
| Disfunción hepática | 17/589 (2,9%) | 51/2.239 (2,3%) | 0,3911 |
| Etiología primaria | |||
| Cardiopatía isquémica | 172/589 (29,2%) | 888/2.240 (39,6%) | <0,0001 |
| Miocardiopatía dilatada | 92/589 (15,6%) | 744/2.240 (33,2%) | |
| Enfermedad valvular | 107/589 (18,2%) | 199/2.240 (8,9%) | |
| Hipertensión | 101/589 (17,1%) | 98/2.240 (4,4%) | |
| Otra | 117/589 (19,9%) | 311/2.240 (13,9%) | |
ACV: accidente cerebrovascular; AIT: accidente isquémico transitorio; EPOC: enfermedad pulmonar obstructiva crónica; FC: frecuencia cardiaca; FE: fracción de eyección; IAM: infarto agudo de miocardio; IC: insuficiencia cardiaca; IMC: índice de masa corporal; NYHA: New York Heart Association; PAS: presión arterial sistólica; Q1-Q3: cuartil 1-cuartil 3.
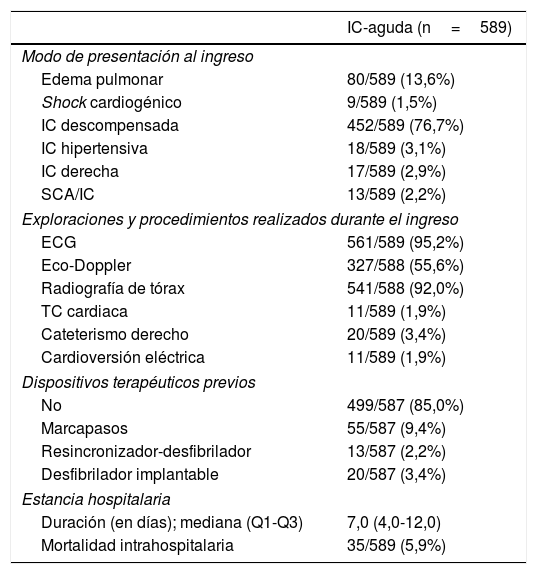
El modo de presentación al ingreso (en el grupo IC-aguda), las exploraciones realizadas durante el ingreso y los desenlaces intrahospitalarios se presentan en la tabla 2, donde se muestra una mortalidad intrahospitalaria de 5,9% de todos los ingresos.
Modo de presentación al ingreso y eventos intrahospitalarios (grupo IC-aguda)
| IC-aguda (n=589) | |
|---|---|
| Modo de presentación al ingreso | |
| Edema pulmonar | 80/589 (13,6%) |
| Shock cardiogénico | 9/589 (1,5%) |
| IC descompensada | 452/589 (76,7%) |
| IC hipertensiva | 18/589 (3,1%) |
| IC derecha | 17/589 (2,9%) |
| SCA/IC | 13/589 (2,2%) |
| Exploraciones y procedimientos realizados durante el ingreso | |
| ECG | 561/589 (95,2%) |
| Eco-Doppler | 327/588 (55,6%) |
| Radiografía de tórax | 541/588 (92,0%) |
| TC cardiaca | 11/589 (1,9%) |
| Cateterismo derecho | 20/589 (3,4%) |
| Cardioversión eléctrica | 11/589 (1,9%) |
| Dispositivos terapéuticos previos | |
| No | 499/587 (85,0%) |
| Marcapasos | 55/587 (9,4%) |
| Resincronizador-desfibrilador | 13/587 (2,2%) |
| Desfibrilador implantable | 20/587 (3,4%) |
| Estancia hospitalaria | |
| Duración (en días); mediana (Q1-Q3) | 7,0 (4,0-12,0) |
| Mortalidad intrahospitalaria | 35/589 (5,9%) |
ECG: electrocardiograma; IC: insuficiencia cardiaca; Q1-Q3: cuartil 1-cuartil 3; SCA: síndrome coronario agudo; TC: tomografía computarizada.
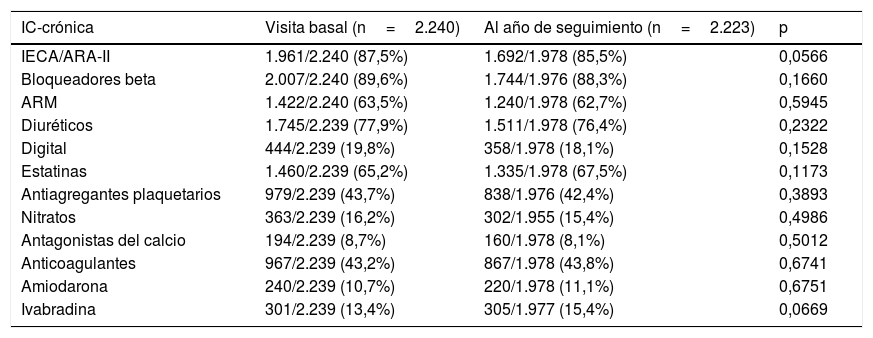
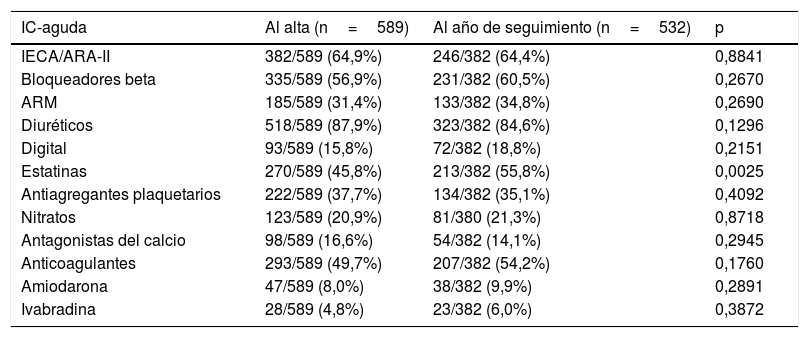
En la tabla 3 y la tabla 4 se presentan los tratamientos recibidos en la visita basal (en el momento del alta en el caso de los pacientes ingresados) y en el seguimiento al año. Basalmente, los pacientes ambulatorios recibieron más frecuentemente todos los fármacos estudiados que los pacientes ingresados, con la excepción de diuréticos, nitratos, antagonistas del calcio y anticoagulantes, en los que hay una mayor proporción de pacientes que los recibieron entre los ingresados (comparaciones no incluidas en la tabla). Es de destacar que apenas hubo cambios en ninguno de los 2 grupos entre la visita basal y el seguimiento al año.
Tratamientos en la visita basal y al año de seguimiento en pacientes con IC crónica
| IC-crónica | Visita basal (n=2.240) | Al año de seguimiento (n=2.223) | p |
|---|---|---|---|
| IECA/ARA-II | 1.961/2.240 (87,5%) | 1.692/1.978 (85,5%) | 0,0566 |
| Bloqueadores beta | 2.007/2.240 (89,6%) | 1.744/1.976 (88,3%) | 0,1660 |
| ARM | 1.422/2.240 (63,5%) | 1.240/1.978 (62,7%) | 0,5945 |
| Diuréticos | 1.745/2.239 (77,9%) | 1.511/1.978 (76,4%) | 0,2322 |
| Digital | 444/2.239 (19,8%) | 358/1.978 (18,1%) | 0,1528 |
| Estatinas | 1.460/2.239 (65,2%) | 1.335/1.978 (67,5%) | 0,1173 |
| Antiagregantes plaquetarios | 979/2.239 (43,7%) | 838/1.976 (42,4%) | 0,3893 |
| Nitratos | 363/2.239 (16,2%) | 302/1.955 (15,4%) | 0,4986 |
| Antagonistas del calcio | 194/2.239 (8,7%) | 160/1.978 (8,1%) | 0,5012 |
| Anticoagulantes | 967/2.239 (43,2%) | 867/1.978 (43,8%) | 0,6741 |
| Amiodarona | 240/2.239 (10,7%) | 220/1.978 (11,1%) | 0,6751 |
| Ivabradina | 301/2.239 (13,4%) | 305/1.977 (15,4%) | 0,0669 |
ARA-II: antagonista del receptor de la angiotensina II; ARM: antagonistas del receptor mineralocorticoide; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina.
Tratamientos en la visita basal y al año de seguimiento en pacientes con IC aguda
| IC-aguda | Al alta (n=589) | Al año de seguimiento (n=532) | p |
|---|---|---|---|
| IECA/ARA-II | 382/589 (64,9%) | 246/382 (64,4%) | 0,8841 |
| Bloqueadores beta | 335/589 (56,9%) | 231/382 (60,5%) | 0,2670 |
| ARM | 185/589 (31,4%) | 133/382 (34,8%) | 0,2690 |
| Diuréticos | 518/589 (87,9%) | 323/382 (84,6%) | 0,1296 |
| Digital | 93/589 (15,8%) | 72/382 (18,8%) | 0,2151 |
| Estatinas | 270/589 (45,8%) | 213/382 (55,8%) | 0,0025 |
| Antiagregantes plaquetarios | 222/589 (37,7%) | 134/382 (35,1%) | 0,4092 |
| Nitratos | 123/589 (20,9%) | 81/380 (21,3%) | 0,8718 |
| Antagonistas del calcio | 98/589 (16,6%) | 54/382 (14,1%) | 0,2945 |
| Anticoagulantes | 293/589 (49,7%) | 207/382 (54,2%) | 0,1760 |
| Amiodarona | 47/589 (8,0%) | 38/382 (9,9%) | 0,2891 |
| Ivabradina | 28/589 (4,8%) | 23/382 (6,0%) | 0,3872 |
ARA-II: antagonista del receptor de la angiotensina II; ARM: antagonistas del receptor mineralocorticoide; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina.
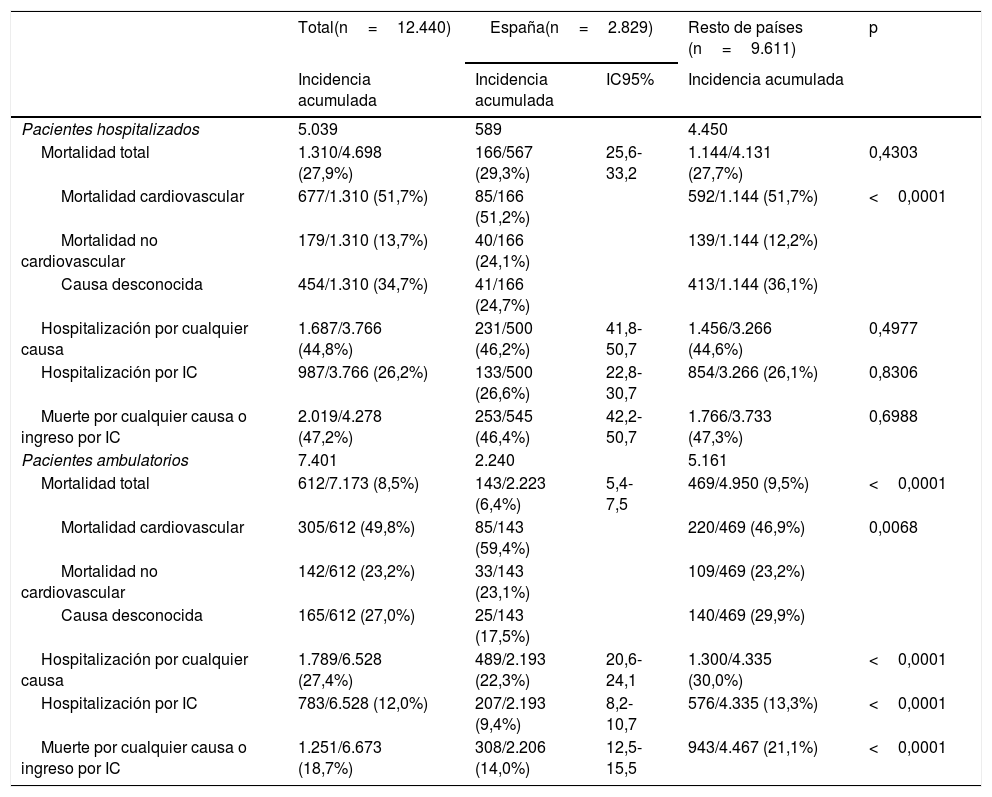
En la tabla 5 se presenta la incidencia de complicaciones en ambos grupos tras un año de seguimiento y se compara con lo observado en el resto de países participantes. En los eventos considerados no hay diferencias en los pacientes ingresados (IC-aguda) pero sí en los pacientes con IC-crónica en los que la incidencia acumulada al año es inferior en España en todos los eventos considerados. Así, en estos últimos pacientes, en términos relativos, el resto de países muestra una mortalidad un 48,4% mayor que España (diferencia absoluta=3,1%; IC95%, 1,7-4,4), una tasa de hospitalización por cualquier causa un 34,5% superior (diferencia absoluta=7,7%; IC95%, 5,4-9,9) y por IC un 41,5% superior (diferencia absoluta=3,9%; IC95%, 2,2-5,5). El evento compuesto «muerte por cualquier causa o ingreso por IC» presentó tasas un 50,7% superiores en el resto de países que en España (diferencia absoluta=7,1%; IC95%, 5,2-9,1).
Desenlaces de interés al año en IC-aguda (arriba) e IC-crónica (abajo) en España y resto de países participantes
| Total(n=12.440) | España(n=2.829) | Resto de países (n=9.611) | p | ||
|---|---|---|---|---|---|
| Incidencia acumulada | Incidencia acumulada | IC95% | Incidencia acumulada | ||
| Pacientes hospitalizados | 5.039 | 589 | 4.450 | ||
| Mortalidad total | 1.310/4.698 (27,9%) | 166/567 (29,3%) | 25,6-33,2 | 1.144/4.131 (27,7%) | 0,4303 |
| Mortalidad cardiovascular | 677/1.310 (51,7%) | 85/166 (51,2%) | 592/1.144 (51,7%) | <0,0001 | |
| Mortalidad no cardiovascular | 179/1.310 (13,7%) | 40/166 (24,1%) | 139/1.144 (12,2%) | ||
| Causa desconocida | 454/1.310 (34,7%) | 41/166 (24,7%) | 413/1.144 (36,1%) | ||
| Hospitalización por cualquier causa | 1.687/3.766 (44,8%) | 231/500 (46,2%) | 41,8-50,7 | 1.456/3.266 (44,6%) | 0,4977 |
| Hospitalización por IC | 987/3.766 (26,2%) | 133/500 (26,6%) | 22,8-30,7 | 854/3.266 (26,1%) | 0,8306 |
| Muerte por cualquier causa o ingreso por IC | 2.019/4.278 (47,2%) | 253/545 (46,4%) | 42,2-50,7 | 1.766/3.733 (47,3%) | 0,6988 |
| Pacientes ambulatorios | 7.401 | 2.240 | 5.161 | ||
| Mortalidad total | 612/7.173 (8,5%) | 143/2.223 (6,4%) | 5,4-7,5 | 469/4.950 (9,5%) | <0,0001 |
| Mortalidad cardiovascular | 305/612 (49,8%) | 85/143 (59,4%) | 220/469 (46,9%) | 0,0068 | |
| Mortalidad no cardiovascular | 142/612 (23,2%) | 33/143 (23,1%) | 109/469 (23,2%) | ||
| Causa desconocida | 165/612 (27,0%) | 25/143 (17,5%) | 140/469 (29,9%) | ||
| Hospitalización por cualquier causa | 1.789/6.528 (27,4%) | 489/2.193 (22,3%) | 20,6-24,1 | 1.300/4.335 (30,0%) | <0,0001 |
| Hospitalización por IC | 783/6.528 (12,0%) | 207/2.193 (9,4%) | 8,2-10,7 | 576/4.335 (13,3%) | <0,0001 |
| Muerte por cualquier causa o ingreso por IC | 1.251/6.673 (18,7%) | 308/2.206 (14,0%) | 12,5-15,5 | 943/4.467 (21,1%) | <0,0001 |
IC: insuficiencia cardiaca; IC95%: intervalo de confianza del 95%.
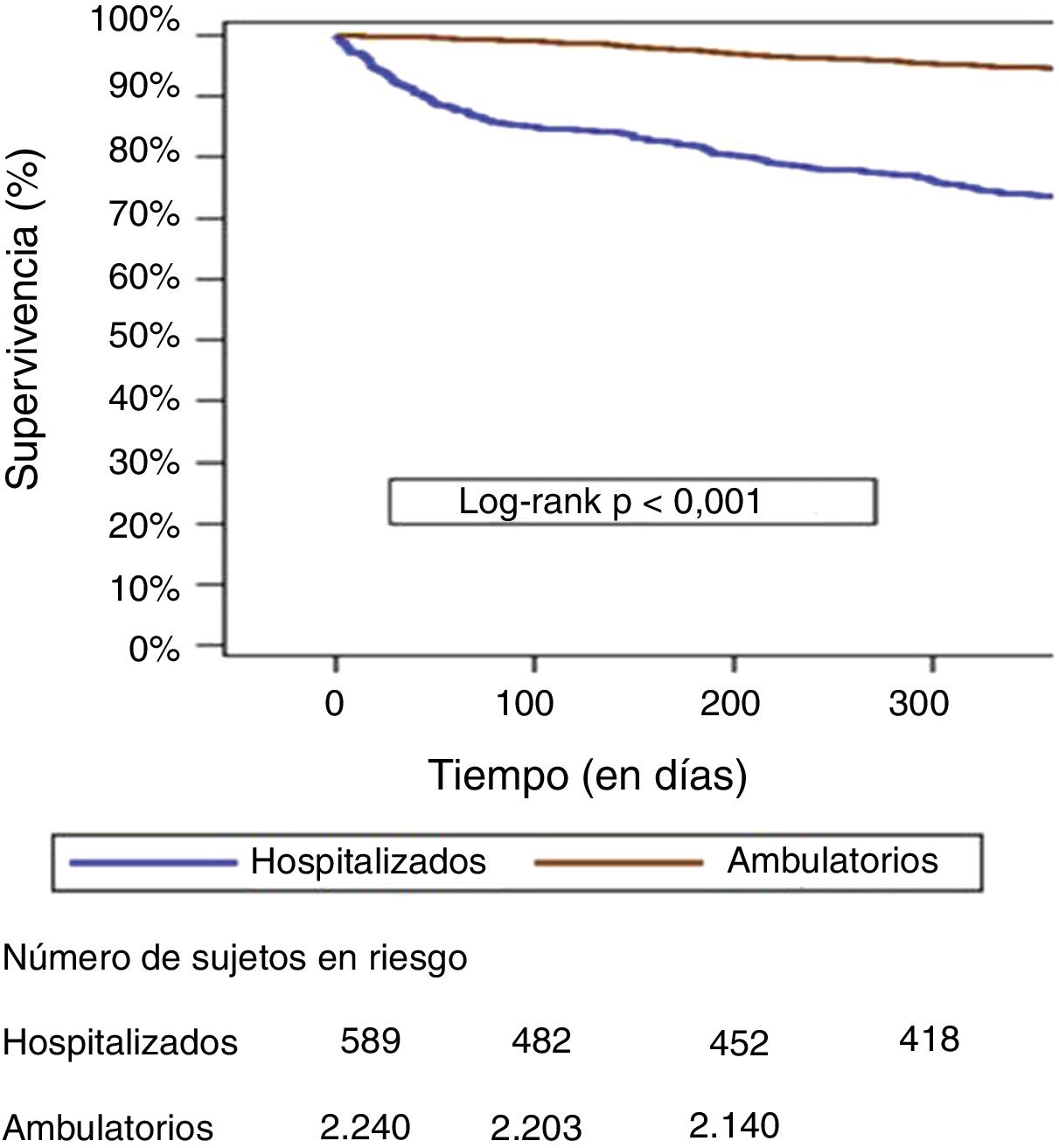
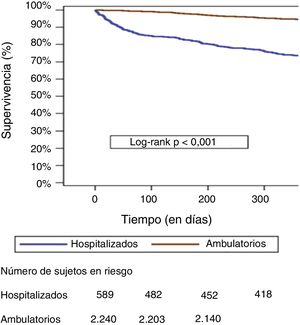
La figura 1 presenta las curvas de supervivencia al año de ambos grupos (pacientes ingresados y ambulatorios), con mucho peor pronóstico en los pacientes ingresados.
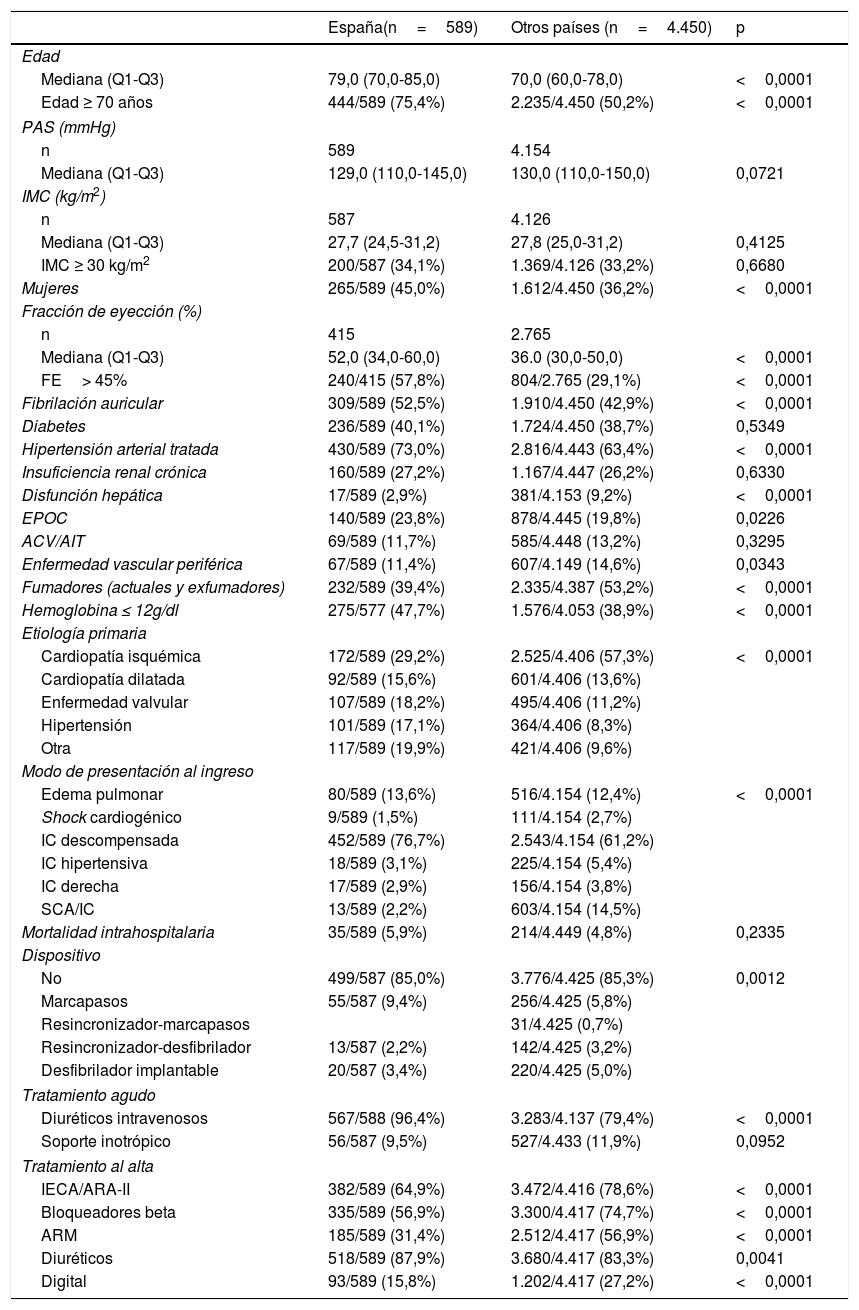
En la tabla 6 y tabla 7 se comparan las características del grupo de pacientes hospitalizados (IC-aguda, tabla 6) y ambulatorios (IC-crónica, tabla 7) entre España y el resto de países participantes en el registro. En general, los pacientes hospitalizados son mayores en España (3 de cada 4 tienen más de 70 años de edad), están tratados de hipertensión arterial y presentan anemia en mayor proporción que los del resto de países y, al mismo tiempo, muestran una mejor fracción de eyección. Los pacientes del resto de países, por su parte, fuman más y presentan disfunción hepática y enfermedad vascular periférica con más frecuencia. Existen también diferencias entre ambas poblaciones en lo que se refiere a etiología y presentación clínica al ingreso. En línea con una mejor fracción de eyección del ventrículo izquierdo, los pacientes en España recibieron menos tratamientos al alta de los recomendados en las guías (para la IC con fracción de eyección del ventrículo izquierdo reducida).
Comparación en el grupo de pacientes hospitalizados (IC-aguda) en España y resto de países participantes
| España(n=589) | Otros países (n=4.450) | p | |
|---|---|---|---|
| Edad | |||
| Mediana (Q1-Q3) | 79,0 (70,0-85,0) | 70,0 (60,0-78,0) | <0,0001 |
| Edad ≥ 70 años | 444/589 (75,4%) | 2.235/4.450 (50,2%) | <0,0001 |
| PAS (mmHg) | |||
| n | 589 | 4.154 | |
| Mediana (Q1-Q3) | 129,0 (110,0-145,0) | 130,0 (110,0-150,0) | 0,0721 |
| IMC (kg/m2) | |||
| n | 587 | 4.126 | |
| Mediana (Q1-Q3) | 27,7 (24,5-31,2) | 27,8 (25,0-31,2) | 0,4125 |
| IMC ≥ 30 kg/m2 | 200/587 (34,1%) | 1.369/4.126 (33,2%) | 0,6680 |
| Mujeres | 265/589 (45,0%) | 1.612/4.450 (36,2%) | <0,0001 |
| Fracción de eyección (%) | |||
| n | 415 | 2.765 | |
| Mediana (Q1-Q3) | 52,0 (34,0-60,0) | 36.0 (30,0-50,0) | <0,0001 |
| FE> 45% | 240/415 (57,8%) | 804/2.765 (29,1%) | <0,0001 |
| Fibrilación auricular | 309/589 (52,5%) | 1.910/4.450 (42,9%) | <0,0001 |
| Diabetes | 236/589 (40,1%) | 1.724/4.450 (38,7%) | 0,5349 |
| Hipertensión arterial tratada | 430/589 (73,0%) | 2.816/4.443 (63,4%) | <0,0001 |
| Insuficiencia renal crónica | 160/589 (27,2%) | 1.167/4.447 (26,2%) | 0,6330 |
| Disfunción hepática | 17/589 (2,9%) | 381/4.153 (9,2%) | <0,0001 |
| EPOC | 140/589 (23,8%) | 878/4.445 (19,8%) | 0,0226 |
| ACV/AIT | 69/589 (11,7%) | 585/4.448 (13,2%) | 0,3295 |
| Enfermedad vascular periférica | 67/589 (11,4%) | 607/4.149 (14,6%) | 0,0343 |
| Fumadores (actuales y exfumadores) | 232/589 (39,4%) | 2.335/4.387 (53,2%) | <0,0001 |
| Hemoglobina ≤ 12g/dl | 275/577 (47,7%) | 1.576/4.053 (38,9%) | <0,0001 |
| Etiología primaria | |||
| Cardiopatía isquémica | 172/589 (29,2%) | 2.525/4.406 (57,3%) | <0,0001 |
| Cardiopatía dilatada | 92/589 (15,6%) | 601/4.406 (13,6%) | |
| Enfermedad valvular | 107/589 (18,2%) | 495/4.406 (11,2%) | |
| Hipertensión | 101/589 (17,1%) | 364/4.406 (8,3%) | |
| Otra | 117/589 (19,9%) | 421/4.406 (9,6%) | |
| Modo de presentación al ingreso | |||
| Edema pulmonar | 80/589 (13,6%) | 516/4.154 (12,4%) | <0,0001 |
| Shock cardiogénico | 9/589 (1,5%) | 111/4.154 (2,7%) | |
| IC descompensada | 452/589 (76,7%) | 2.543/4.154 (61,2%) | |
| IC hipertensiva | 18/589 (3,1%) | 225/4.154 (5,4%) | |
| IC derecha | 17/589 (2,9%) | 156/4.154 (3,8%) | |
| SCA/IC | 13/589 (2,2%) | 603/4.154 (14,5%) | |
| Mortalidad intrahospitalaria | 35/589 (5,9%) | 214/4.449 (4,8%) | 0,2335 |
| Dispositivo | |||
| No | 499/587 (85,0%) | 3.776/4.425 (85,3%) | 0,0012 |
| Marcapasos | 55/587 (9,4%) | 256/4.425 (5,8%) | |
| Resincronizador-marcapasos | 31/4.425 (0,7%) | ||
| Resincronizador-desfibrilador | 13/587 (2,2%) | 142/4.425 (3,2%) | |
| Desfibrilador implantable | 20/587 (3,4%) | 220/4.425 (5,0%) | |
| Tratamiento agudo | |||
| Diuréticos intravenosos | 567/588 (96,4%) | 3.283/4.137 (79,4%) | <0,0001 |
| Soporte inotrópico | 56/587 (9,5%) | 527/4.433 (11,9%) | 0,0952 |
| Tratamiento al alta | |||
| IECA/ARA-II | 382/589 (64,9%) | 3.472/4.416 (78,6%) | <0,0001 |
| Bloqueadores beta | 335/589 (56,9%) | 3.300/4.417 (74,7%) | <0,0001 |
| ARM | 185/589 (31,4%) | 2.512/4.417 (56,9%) | <0,0001 |
| Diuréticos | 518/589 (87,9%) | 3.680/4.417 (83,3%) | 0,0041 |
| Digital | 93/589 (15,8%) | 1.202/4.417 (27,2%) | <0,0001 |
ACV: accidente cerebrovascular; AIT: accidente isquémico transitorio; ARA-II: antagonista del receptor de la angiotensina II; ARM: antagonistas del receptor mineralocorticoide; EPOC: enfermedad pulmonar obstructiva crónica; FE: fracción de eyección; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina; IMC: índice de masa corporal; PAS: presión arterial sistólica; Q1-Q3: cuartil 1-cuartil 3; SCA: síndrome coronario agudo.
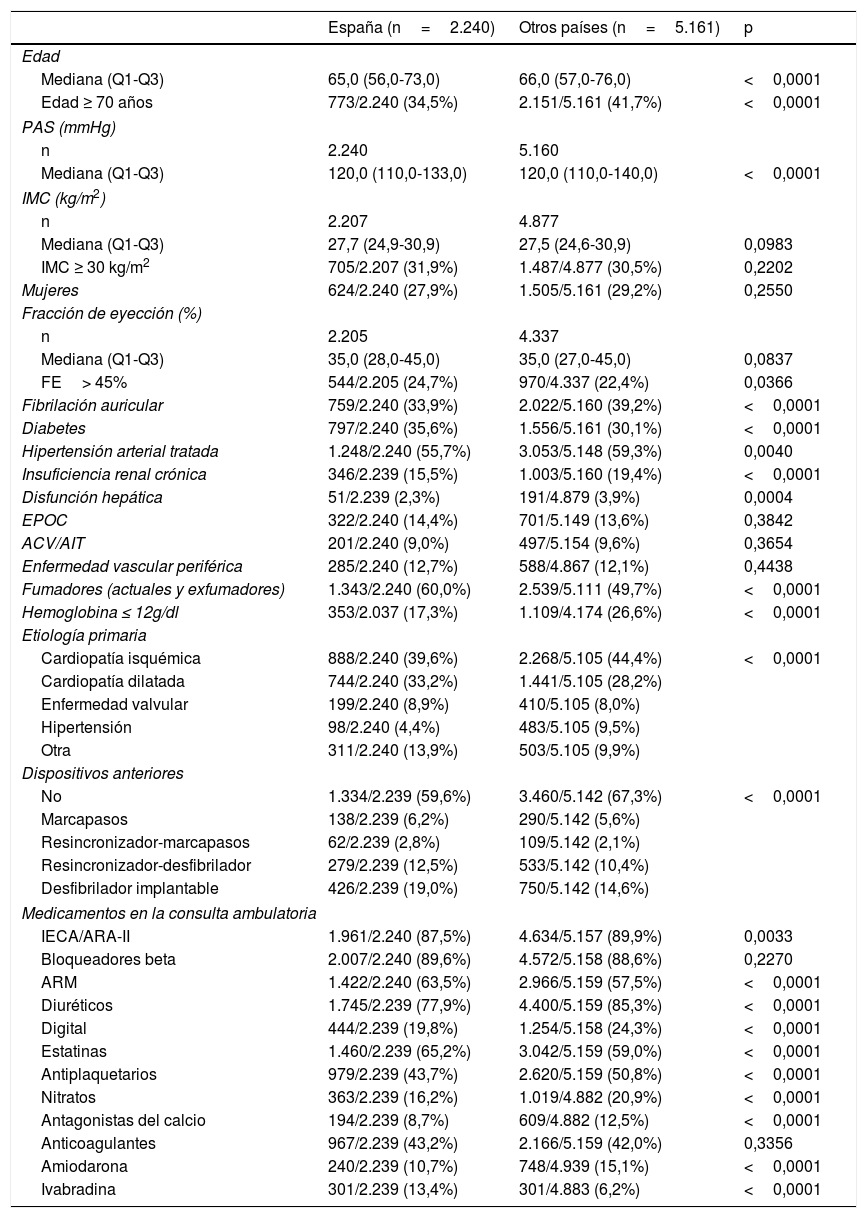
Comparación en el grupo de pacientes ambulatorios (IC-crónica) en España y resto de países participantes
| España (n=2.240) | Otros países (n=5.161) | p | |
|---|---|---|---|
| Edad | |||
| Mediana (Q1-Q3) | 65,0 (56,0-73,0) | 66,0 (57,0-76,0) | <0,0001 |
| Edad ≥ 70 años | 773/2.240 (34,5%) | 2.151/5.161 (41,7%) | <0,0001 |
| PAS (mmHg) | |||
| n | 2.240 | 5.160 | |
| Mediana (Q1-Q3) | 120,0 (110,0-133,0) | 120,0 (110,0-140,0) | <0,0001 |
| IMC (kg/m2) | |||
| n | 2.207 | 4.877 | |
| Mediana (Q1-Q3) | 27,7 (24,9-30,9) | 27,5 (24,6-30,9) | 0,0983 |
| IMC ≥ 30 kg/m2 | 705/2.207 (31,9%) | 1.487/4.877 (30,5%) | 0,2202 |
| Mujeres | 624/2.240 (27,9%) | 1.505/5.161 (29,2%) | 0,2550 |
| Fracción de eyección (%) | |||
| n | 2.205 | 4.337 | |
| Mediana (Q1-Q3) | 35,0 (28,0-45,0) | 35,0 (27,0-45,0) | 0,0837 |
| FE> 45% | 544/2.205 (24,7%) | 970/4.337 (22,4%) | 0,0366 |
| Fibrilación auricular | 759/2.240 (33,9%) | 2.022/5.160 (39,2%) | <0,0001 |
| Diabetes | 797/2.240 (35,6%) | 1.556/5.161 (30,1%) | <0,0001 |
| Hipertensión arterial tratada | 1.248/2.240 (55,7%) | 3.053/5.148 (59,3%) | 0,0040 |
| Insuficiencia renal crónica | 346/2.239 (15,5%) | 1.003/5.160 (19,4%) | <0,0001 |
| Disfunción hepática | 51/2.239 (2,3%) | 191/4.879 (3,9%) | 0,0004 |
| EPOC | 322/2.240 (14,4%) | 701/5.149 (13,6%) | 0,3842 |
| ACV/AIT | 201/2.240 (9,0%) | 497/5.154 (9,6%) | 0,3654 |
| Enfermedad vascular periférica | 285/2.240 (12,7%) | 588/4.867 (12,1%) | 0,4438 |
| Fumadores (actuales y exfumadores) | 1.343/2.240 (60,0%) | 2.539/5.111 (49,7%) | <0,0001 |
| Hemoglobina ≤ 12g/dl | 353/2.037 (17,3%) | 1.109/4.174 (26,6%) | <0,0001 |
| Etiología primaria | |||
| Cardiopatía isquémica | 888/2.240 (39,6%) | 2.268/5.105 (44,4%) | <0,0001 |
| Cardiopatía dilatada | 744/2.240 (33,2%) | 1.441/5.105 (28,2%) | |
| Enfermedad valvular | 199/2.240 (8,9%) | 410/5.105 (8,0%) | |
| Hipertensión | 98/2.240 (4,4%) | 483/5.105 (9,5%) | |
| Otra | 311/2.240 (13,9%) | 503/5.105 (9,9%) | |
| Dispositivos anteriores | |||
| No | 1.334/2.239 (59,6%) | 3.460/5.142 (67,3%) | <0,0001 |
| Marcapasos | 138/2.239 (6,2%) | 290/5.142 (5,6%) | |
| Resincronizador-marcapasos | 62/2.239 (2,8%) | 109/5.142 (2,1%) | |
| Resincronizador-desfibrilador | 279/2.239 (12,5%) | 533/5.142 (10,4%) | |
| Desfibrilador implantable | 426/2.239 (19,0%) | 750/5.142 (14,6%) | |
| Medicamentos en la consulta ambulatoria | |||
| IECA/ARA-II | 1.961/2.240 (87,5%) | 4.634/5.157 (89,9%) | 0,0033 |
| Bloqueadores beta | 2.007/2.240 (89,6%) | 4.572/5.158 (88,6%) | 0,2270 |
| ARM | 1.422/2.240 (63,5%) | 2.966/5.159 (57,5%) | <0,0001 |
| Diuréticos | 1.745/2.239 (77,9%) | 4.400/5.159 (85,3%) | <0,0001 |
| Digital | 444/2.239 (19,8%) | 1.254/5.158 (24,3%) | <0,0001 |
| Estatinas | 1.460/2.239 (65,2%) | 3.042/5.159 (59,0%) | <0,0001 |
| Antiplaquetarios | 979/2.239 (43,7%) | 2.620/5.159 (50,8%) | <0,0001 |
| Nitratos | 363/2.239 (16,2%) | 1.019/4.882 (20,9%) | <0,0001 |
| Antagonistas del calcio | 194/2.239 (8,7%) | 609/4.882 (12,5%) | <0,0001 |
| Anticoagulantes | 967/2.239 (43,2%) | 2.166/5.159 (42,0%) | 0,3356 |
| Amiodarona | 240/2.239 (10,7%) | 748/4.939 (15,1%) | <0,0001 |
| Ivabradina | 301/2.239 (13,4%) | 301/4.883 (6,2%) | <0,0001 |
ACV: accidente cerebrovascular; AIT: accidente isquémico transitorio; ARA-II: antagonista del receptor de la angiotensina II; ARM: antagonistas del receptor mineralocorticoide; EPOC: enfermedad pulmonar obstructiva crónica; FE: fracción de eyección; IECA: inhibidores de la enzima de conversión de la angiotensina; IMC: índice de masa corporal; PAS: presión arterial sistólica; Q1-Q3: cuartil 1-cuartil 3.
La comparación de los pacientes ambulatorios (tabla 7) es algo diferente. Las edades son mucho más similares (y menores a las de los pacientes hospitalizados) y, aunque los pacientes en España siguen mostrando mejor fracción de eyección que el resto de pacientes, en general, la comorbilidad es menor. También se observan diferencias en etiología de base de la IC y se equilibra la proporción de pacientes que reciben fármacos recogidos en las guías para los pacientes con fracción de eyección del ventrículo izquierdo reducida. De nuevo, esto está en línea con los valores de fracción de eyección, más parecidos entre los 2 grupos que en el caso de los pacientes hospitalizados.
DiscusiónEste trabajo confirma la gravedad de la IC, en particular cuando ya necesita ingreso. En la práctica cotidiana de nuestro país, cuando consideramos el conjunto de ingresos por IC (la mayoría segundos ingresos o posteriores) es de esperar que casi 1 de cada 3 pacientes (29,3%) fallezca en el primer año tras ese ingreso índice (incluido el 5,9% que fallece durante el mismo) y que casi 1 de cada 2 (46,4%) o fallezca o necesite reingresar por IC en ese mismo plazo. Estas cifras son muy inferiores (6,4 y 14,0%, respectivamente) entre los pacientes reclutados ambulatoriamente, lo que destaca el alto riesgo asociado a la necesidad de ingreso14. Estas estimaciones de riesgo son especialmente llamativas cuando consideramos que, si bien son pacientes del mundo real seleccionados en muchos centros españoles, estos no fueron seleccionados al azar y en todos la atención al paciente con IC depende del cardiólogo y son centros en los que existe, en muchos de ellos, una organización adecuada en forma de unidad de IC13 por lo que, probablemente, represente una infraestimación del riesgo real de muerte y de reingreso en estos pacientes en el conjunto de España. Es imprescindible hacer llegar esta conciencia de gravedad a los pacientes y a la población por la importancia que tienen los autocuidados en el pronóstico de la enfermedad15 y, en este sentido, se deben recomendar y apoyar las iniciativas institucionales creadas para ello1.
Desde el punto de vista del tratamiento, el alto cumplimiento en la visita basal de aquellos recogidos en las guías, ya publicado con anterioridad13, se mantiene tras un año de seguimiento sin apenas cambios, lo que es una buena noticia.
Si comparamos España con el resto de países participantes en el registro se merecen comentar ciertos aspectos. Así, hay diferencias importantes en el perfil de pacientes ingresados (IC-aguda), siendo los españoles de más edad (una diferencia 9 años en la media de edad y 3 de cada 4 mayores de 70 años en comparación con uno de cada 2 en el resto de los países), con mayor proporción de mujeres (45 frente a 36,2%) y con más IC con fracción de eyección preservada. Pese a diferencias notables en el perfil, la más llamativa es la edad, no se observan diferencias en los desenlaces al año salvo en las causas de muerte y no a expensas de las muertes cardiovasculares, sino a una mayor proporción de causa desconocida en el resto de los países, atribuible a diferencias en los criterios y o calidad de la codificación de los certificados de defunción. La gravedad de la IC que requiere ingreso no es exclusiva de España y el mensaje citado es generalizable.
Las diferencias importantes en el perfil de los pacientes ingresados que se observan entre España y el resto de los países no se reproducen en los pacientes ambulatorios. Las diferencias citadas en edad, sexo de los pacientes y tipo de IC en función de la fracción de eyección se reducen mucho o desaparecen casi completamente. El que no haya diferencias en pacientes ambulatorios, pero sí entre los ingresados en España y el resto de países, sugiere que los patrones o usos de ingreso, muy dependientes de la disponibilidad y accesibilidad, difieren entre España y el resto de países. Esto tiene importancia desde el punto de vista clínico y a efectos de comparar diferentes poblaciones. Así, en el estudio TOPCAT16 (espironolactona en IC con fracción de eyección preservada), en aquellos hospitales cuyo criterio de inclusión se basó en hospitalización (y no en nivel de la fracción aminoterminal del propéptido natriurético cerebral, un criterio más objetivo) no hubo evidencia de beneficio, mientras que en los otros sí.
Existen aún ciertas diferencias en comorbilidades, no obstante, con más pacientes en el resto de países con fibrilación auricular, hipertensión arterial tratada, anemia y disfunción renal y hepática y más diabéticos y fumadores entre los pacientes españoles. En paralelo, los pacientes españoles tienen más dispositivos implantados y reciben con más frecuencia antagonistas del receptor mineralocorticoide e ivabradina entre los fármacos recogidos en las guías y algo menos inhibidores de la enzima de conversión de la angiotensina/antagonista del receptor de la angiotensina II (87,5 frente a 89,9%).
En cuanto a los desenlaces de interés, apenas se observan diferencias en los pacientes ingresados mientras que en IC-crónica hay diferencias de cierta importancia en los eventos acumulados al año. Si bien estos resultados descritos apuntan a un mejor pronóstico de los pacientes con IC-crónica en España que en el resto de países, esta comparación se debe tomar con cautela debido a que la información de determinadas variables, como la proporción de pacientes sin información de seguimiento para hospitalización o la proporción de pacientes con causa de muerte desconocida, sugieren que la calidad de la información de seguimiento ha sido mejor en España que en el resto de países y limita las comparaciones.
LimitacionesEl trabajo presenta algunas limitaciones. La principal es que, pese al protocolo e instrumento de recogida común, la exhaustividad de los datos (y tal vez la calidad de los recogidos, en especial en el seguimiento), como se ha indicado, parece superior en España que en el resto de países. Esto limita la posibilidad de comparación directa con Europa, en especial en lo que se refiere a asignación de posibles causas de las diferencias por lo que se ha obviado en este trabajo y hace recomendable la cautela en la comparación directa entre España y el resto de los países.
ConclusionesEste trabajo destaca la necesidad de traer a primer plano de la agenda sanitaria la importancia de la IC como problema de salud y su gravedad por el impacto que esto puede tener en la mejora de los autocuidados. Los centros participantes en España muestran un alto cumplimiento de las guías y, en paralelo, un pronóstico mejor que el que tienen los pacientes en otros países, y pese a esto, el pronóstico, en especial tras sufrir ingresos, es muy grave.
- La IC es un problema de salud frecuente y grave y está documentado que se asocia clásicamente a mal pronóstico. Pese a ello, se tiende a minusvalorar el riesgo real de esta condición.
- Los avances recientes en su tratamiento pueden haber cambiado el riesgo de mortalidad e ingreso tanto en IC aguda como crónica.
- No existen estimaciones recientes de pronóstico de la IC aplicables a España.
¿Qué novedades aporta?- Incluso en centros con buen cumplimiento de las guías, la IC continúa siendo una condición grave, en especial cuando ya necesita ingreso.
- Globalmente, tras un ingreso por IC en España, es de esperar que un año después casi uno de cada 3 pacientes (29,3%) haya fallecido (incluyendo el 5,9% que fallece durante el ingreso) y casi uno de cada 2 (46,4%) o bien haya fallecido o haya necesitado reingresar por IC. En los pacientes con IC crónica estas cifras son muy inferiores (6,4 y 14,0%, respectivamente), lo que confirma el alto riesgo asociado a la necesidad de ingreso.
Este estudio está patrocinado a través de la Sección de Insuficiencia Cardiaca de la Sociedad Española de Cardiología.
Servier España, patrocinador principal en España, contribuyó con una beca no condicionada al desarrollo del registro ESC-EORP-HFA Heart Failure Long-Term a través de un acuerdo con la Sección de Insuficiencia Cardiaca de la Sociedad Española de Cardiología y cofinanciado con el Fondo Europeo de Desarrollo Regional (FEDER).
Conflicto de interesesM.G. Crespo-Leiro informa haber percibido, fuera del trabajo presentado, honorarios personales y apoyo no financiero de Novartis y de Astellas Pharma, honorarios personales de Abbott y de MSD, apoyo no financiero de Boehringer Ingelheim y HeartWare y becas pagadas a la institución por parte de CIBERCV, Sociedad Española de Cardiología y Fundación Mutua Madrileña.
D.A. Pascual-Figal informa haber recibido financiación para investigación de Servier, durante la realización del estudio.
A.M. Sahuquillo-Martínez informa haber percibido honorarios personales de Servier, durante la realización del estudio.
A.P. Maggioni informa haber percibido honorarios personales de Bayer, Fresenius y Novartis por la participación en comités de estudio, fuera del trabajo presentado.
L.H. Lund informa haber percibido fuera del trabajo presentado: honorarios personales y subvenciones de Vifor Pharma - Fresenius, AstraZeneca, Relypsa, Novartis y Mundipharma; honorarios personales de Merck KGaA, Sanofi, Bayer, Pharmacosmos, Abbott y Medscape y subvenciones de Boehringer Ingelheim y Boston Scientific.
Al Comité Ejecutivo del registro ESC-EORP-HFA Heart Failure Long-Term, al Comité Directivo y a los investigadores de todos los centros participantes que han tenido un papel relevante en el desarrollo del registro.
Al departamento de EuroObservational Research Program (EORP) de la European Society of Cardiology (ESC) con Emanuela Fiorucci como responsable de proyectos y Maryna Andarala como monitora de datos, por la coordinación en la recogida de datos.
A Javier Muñiz, que contribuyó en la escritura de los primeros borradores del artículo.