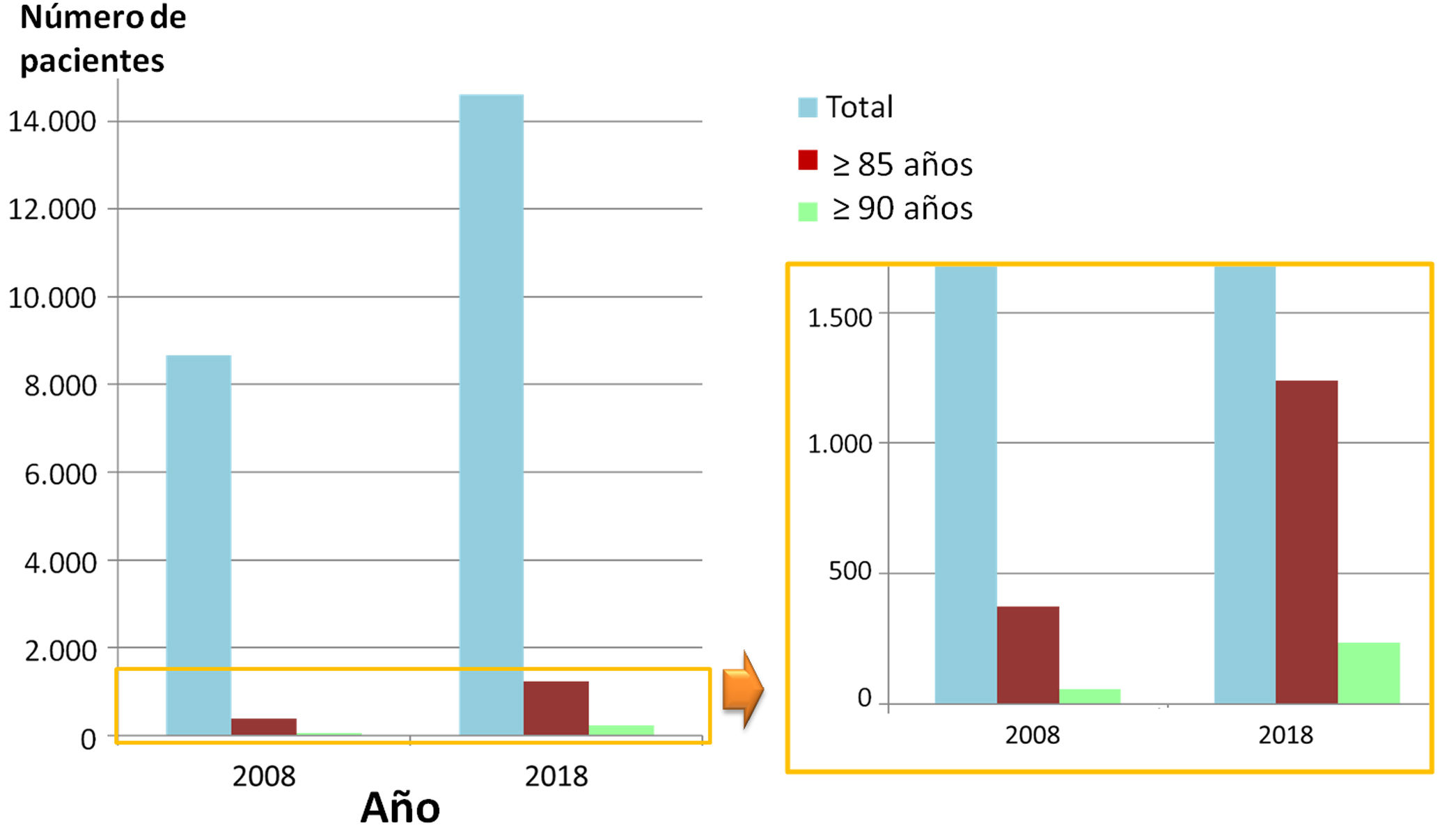
En nuestro medio se está produciendo un envejecimiento progresivo de la población. Como consecuencia de ello, cada vez encontramos un mayor número de pacientes ancianos con cardiopatía1. Así mismo, la gran utilidad de la ecocardiografía y su carácter no invasivo la ha convertido en una prueba de uso frecuente. Por lo tanto, es previsible que se produzca un aumento de la demanda de estudios cardiológicos en pacientes añosos. Para evaluar si existe una tendencia al incremento de estudios ecocardiográficos en este grupo de pacientes se han analizado los estudios realizados en nuestro laboratorio de imagen durante el año 2008, y comparado con los que se llevaron a cabo una década más tarde (2018). Se recogió el número total de ecocardiografías realizadas y la edad de los pacientes en el momento del estudio. Posteriormente, se contabilizó el porcentaje de pacientes con edad ≥85 y ≥90 años. En aquellos pacientes >90 años con ecocardiografía realizada en 2018 se evaluó el motivo, la procedencia de la solicitud y el resultado.
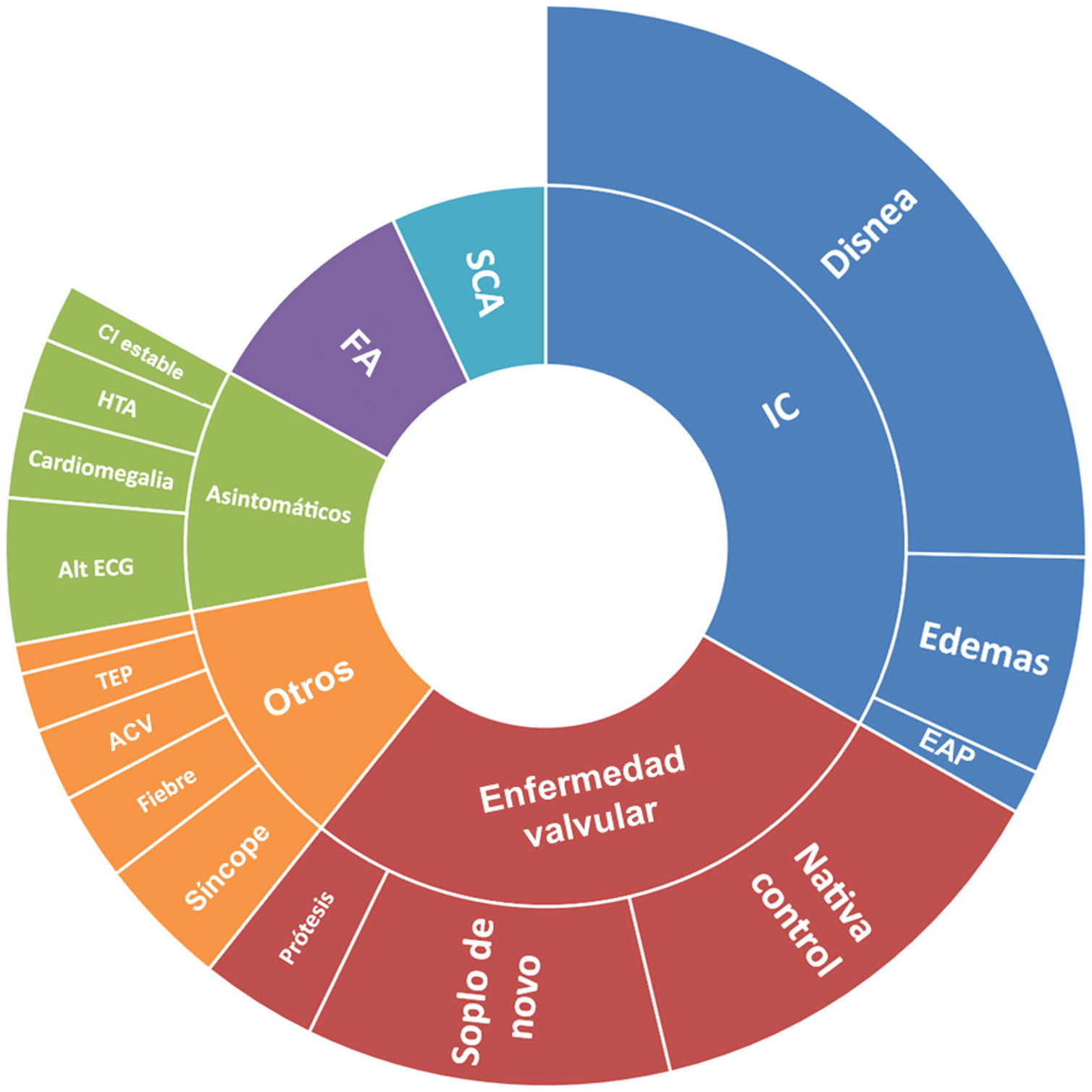
Se comprobó un incremento muy significativo de los estudios ecocardiográficos realizados en nuestro laboratorio, que casi se han doblado en 10 años (8.669 en 2008 frente a 14.607 en 2018). Los estudios realizados en mayores de 85 años hace 10 años suponían el 4,3% del total, en tanto que actualmente dicha proporción se ha doblado, hasta representar en 2018 el 8,6% del total. La realización de estudios en edades extremas (≥90 años) era anecdótica en 2008 (0,6% del total). Pese a que sigue siendo una pequeña proporción del total de estudios (1,6%; n=229), en una década su proporción casi se ha triplicado (fig. 1). La mayoría de los estudios en nonagenarios se solicitaron desde atención primaria (51%), seguidos de cardiología (25%); el resto, por otras especialidades. Debemos destacar que al 12,7% de estos pacientes se les hizo una ecocardiografía durante el año anterior (35,4% si incluimos los 5 años previos). Respecto a los motivos de solicitud (fig. 2), en un tercio de los pacientes (33,2%) fue la sospecha de insuficiencia cardiaca (sobre todo por disnea), seguido de control de enfermedad valvular preexistente (26,6%) y soplo de nueva aparición (10,9%). Pese a que suponen un porcentaje menor, es importante destacar que hasta en un 10,9% de los casos se solicitó un estudio ecocardiográfico en un paciente nonagenario asintomático (alteración inespecífica de electrocardiograma, 4,4%; aumento de índice cardiotorácico en radiografía, 2,6%; hipertensión arterial, 2,2%; control de cardiopatía isquémica estable, 1,7%). La mayoría de los estudios realizados en nonagenarios no hallaron cardiopatía significativa (54,1%; n=124). Es destacable que casi una décima parte de estos pacientes sin una enfermedad significativa tenían un estudio ecocardiográfico realizado durante el año anterior (9,7%; n=12) y hasta el 22,6% (n=28) entre uno y 5 años antes. La afección más frecuentemente encontrada fue la valvulopatía izquierda significativa (≥ moderada) en 71 pacientes, que era previamente conocida en el 40,8% de los casos. Un total de 38 pacientes presentaron enfermedad grave aórtica (n=34) o mitral (n=4); solo en un caso se decidió tratamiento invasivo con prótesis aórtica transcatéter. En 19 pacientes se detectó disfunción ventricular izquierda al menos moderada (en 16, no conocida); salvo en 2 casos en los que se realizó coronariografía en contexto de infarto con elevación del segmento ST agudo, en el resto no se realizó estudio etiológico de la misma. Otras enfermedades encontradas fueron: hipertensión pulmonar significativa (n=8), gradiente obstructivo intraventricular significativo (n=6) y endocarditis (n=1), tratadas en todos los casos de manera conservadora.
Motivo de solicitud de estudio ecocardiográfico en mayores de 90 años en 2018.
ACV: accidente cerebrovascular; Alt ECG: alteración inespecífica de electrocardiograma; CI: cardiopatía isquémica; EAP: edema agudo de pulmón; FA: fibrilación auricular; HTA: hipertensión arterial; IC: insuficiencia cardiaca; TEP: tromboembolismo pulmonar; SCA: síndrome coronario agudo.
Aunque la cifra de estudios ecocardiográficos en edades muy avanzadas es aún pequeña debería hacernos reflexionar, ya que la tendencia parece ir en aumento. La ecocardiografía es un estudio no invasivo que aporta gran información sobre la estructura y el funcionamiento del corazón, pero su uso debería ser racional y realizarse solo cuando está indicada2,3. No debemos olvidar que en aquellos pacientes en los que el resultado del estudio no modificará ni el tratamiento ni el pronóstico, su indicación podría ser controvertida. Además, su utilización en pacientes de edad extrema supone diversos problemas. En primer lugar, diagnosticar a un paciente al que no vamos a realizar tratamientos invasivos puede tener connotaciones psicológicas importantes: hasta ese momento el paciente se cansaba «por la edad», a partir de entonces el paciente se considera a sí mismo un enfermo cardiaco y puede limitar por ello sus actividades habituales. Por último, para el médico tratante, el hecho de no poder realizar ninguna intervención en el paciente puede resultar frustrante. Por otra parte, el desplazamiento de estos pacientes al hospital para la realización del estudio suele movilizar a parte de la familia o recursos como ambulancias de transporte. Los estudios innecesarios suponen una sobrecarga de trabajo en los laboratorios de imagen, que ya de por sí se encuentran saturados, y suponen un incremento del burnout de los profesionales. Finalmente, los resultados generan, en muchas ocasiones, múltiples consultas a especialistas probablemente innecesarias.
En la otra parte de la balanza, los tratamientos mínimamente invasivos hacen que se pueda tratar cada vez a pacientes más ancianos o frágiles que antiguamente eran rechazados directamente para cirugía convencional. Sin embargo, debemos tener presente que nos movemos en un ámbito sanitario con recursos limitados y que la selección del paciente para este tipo de tratamiento debe ser racionalizada y consensuada por el equipo multidisciplinario (Heart Team) de cada centro. No se puede poner límites por edad a estudios o intervenciones, ya que la edad biológica no siempre se corresponde con la cronológica, por lo que es fundamental evaluar la fragilidad del paciente4. Debería ser el médico habitual del paciente quien, de manera consensuada con él, evalúe los riesgos y los beneficios que puede tener una intervención de este tipo y, ante todo, lo que debería primarse en estos segmentos de edad es la calidad de vida sobre la cantidad.
En definitiva, probablemente parte del problema se podría solucionar hablando más con nuestros pacientes. En muchos casos se indican pruebas o intervenciones sin haber tenido en cuenta sus deseos vitales. Antes de solicitar pruebas complementarias en pacientes con edad avanzada deberíamos hacernos diversas preguntas: ¿Tiene indicación la prueba? En caso de que muestre una enfermedad, ¿sería el paciente candidato a algún tipo de intervención? Y, lo que es más importante, ¿el paciente desearía realizarse algún tipo de intervención en caso de estar indicada? Solo si la respuesta a todas las preguntas anteriores es afirmativa deberíamos indicar la prueba.
FinanciaciónNo existe financiación para el presente artículo.
Conflicto de interesesNinguno.