La hipomagnesemia, definida como cifras de magnesio (Mg) por debajo de 1,5mg/dl, es un trastorno electrolítico infradiagnosticado en pacientes con insuficiencia cardiaca (IC), que se asocia con la aparición de arritmias ventriculares y el desarrollo de IC, siendo su relación con la mortalidad más controvertida. Su aparición se relaciona con el uso de algunos fármacos, como los inhibidores de la bomba de protones, diuréticos o quelantes del potasio, así como con otras situaciones como el alcoholismo, trastornos malabsortivos o desnutrición. La detección de la hipomagnesemia en pacientes con IC requiere de la monitorización periódica del Mg junto con la función renal y el resto de los iones, para valorar su gravedad y plantear la corrección mediante suplementos orales y, menos frecuentemente, intravenosos. En esta revisión se abordan algunos de los principales aspectos fisiopatológicos, de diagnóstico y tratamiento de la hipomagnesemia en los pacientes con IC.
Hypomagnesemia, defined as magnesium (Mg) levels below 1.5mg/dL, is an underdiagnosed electrolyte disorder in patients with heart failure (HF), which is associated with the appearance of ventricular arrhythmias and the development of HF, while its relationship with mortality is more controversial. Its occurrence is related to the use of some drugs, such as proton pump inhibitors, diuretics, or potassium binders, as well as to other situations such as alcoholism, malabsorptive disorders or malnutrition. The detection of hypomagnesemia in patients with HF requires periodic monitoring of Mg along with renal function and the remaining ions, in order to assess its severity and consider its correction by oral supplementation and, less frequently, intravenous. This review addresses some of the main pathophysiological, diagnostic and treatment aspects of hypomagnesemia in HF patients.
El magnesio (Mg) es un electrólito y nutriente esencial que actúa como cofactor en más de 300 sistemas enzimáticos que regulan diversas reacciones bioquímicas en el organismo, incluida la síntesis de proteínas, la transmisión nerviosa y conducción neuromuscular, el metabolismo de la insulina y la homeostasis cardiovascular.
En los pacientes con insuficiencia cardiaca (IC), varios factores como la activación del sistema renina-angiotensina-aldosterona, la desnutrición o el uso de fármacos como los diuréticos y los inhibidores de la bomba de protones o los quelantes del potasio (K), pueden disminuir los niveles de Mg.
La depleción sintomática de Mg a menudo se asocia con otras anomalías bioquímicas como la hipopotasemia, la hipocalcemia y la alcalosis metabólica. Como resultado, a menudo, es difícil atribuir únicamente a la hipomagnesemia la aparición de manifestaciones clínicas específicas. No obstante, dado que los desequilibrios del Mg pueden provocar trastornos neuromusculares y cardiacos graves, parece importante la detección y monitorización de los niveles de Mg en los pacientes con IC, así como conocer sus implicaciones clínicas y posibles pautas de tratamiento.
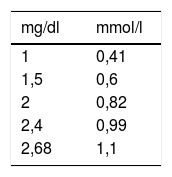
Las cifras de Mg se pueden expresar en diferentes unidades, pero la más habitual en la práctica clínica es mg/dl (1mg/dl=0,41 mmol/l=411,3μmol/l=0,82 mEq/l). En los diferentes estudios, el uso de las unidades es heterogéneo, por lo que en esta revisión se han unificado las unidades en mg/dl (tabla 1).
El objetivo de esta revisión es abordar los principales aspectos relacionados con la deficiencia de Mg en el paciente con IC y las principales pautas para su diagnóstico y tratamiento.
Definición de hipomagnesemiaEl Mg es un catión intracelular que participa principalmente en el metabolismo del adenosín trifosfato durante la contracción y la relajación muscular, en el correcto funcionamiento neurológico y en la liberación de neurotransmisores. A nivel cardiaco, el Mg colabora en la reentrada del calcio (Ca) al retículo sarcoplásmico tras la contracción muscular. Por tanto, su déficit se puede asociar a alteraciones en el sistema cardiovascular y neuromuscular, y a desórdenes del metabolismo del Ca y del K1,2 (tabla 2).
Principales consecuencias de las alteraciones de la hipomagnesemia
| Sistema | Cuadro clínico |
|---|---|
| Cardiovascular | • Alteraciones electrocardiográficas- Ensanchamiento complejo QRS- Aplanamiento onda T- Alargamiento del intervalo QT- Intervalo PR largo- Extrasistolia• Arritmias auriculares• Arritmias ventriculares |
| Neuromuscular | • Hiperexcitabilidad neuromuscular (temblor, tetania, convulsiones)• Debilidad y apatía• Delirium• Coma |
| Alteraciones metabólicas | • Metabolismo del calcio- Hipocalcemia- Hipoparatiroidismo- Resistencia y disminución de la síntesis de calcitriol• Hipopotasemia |
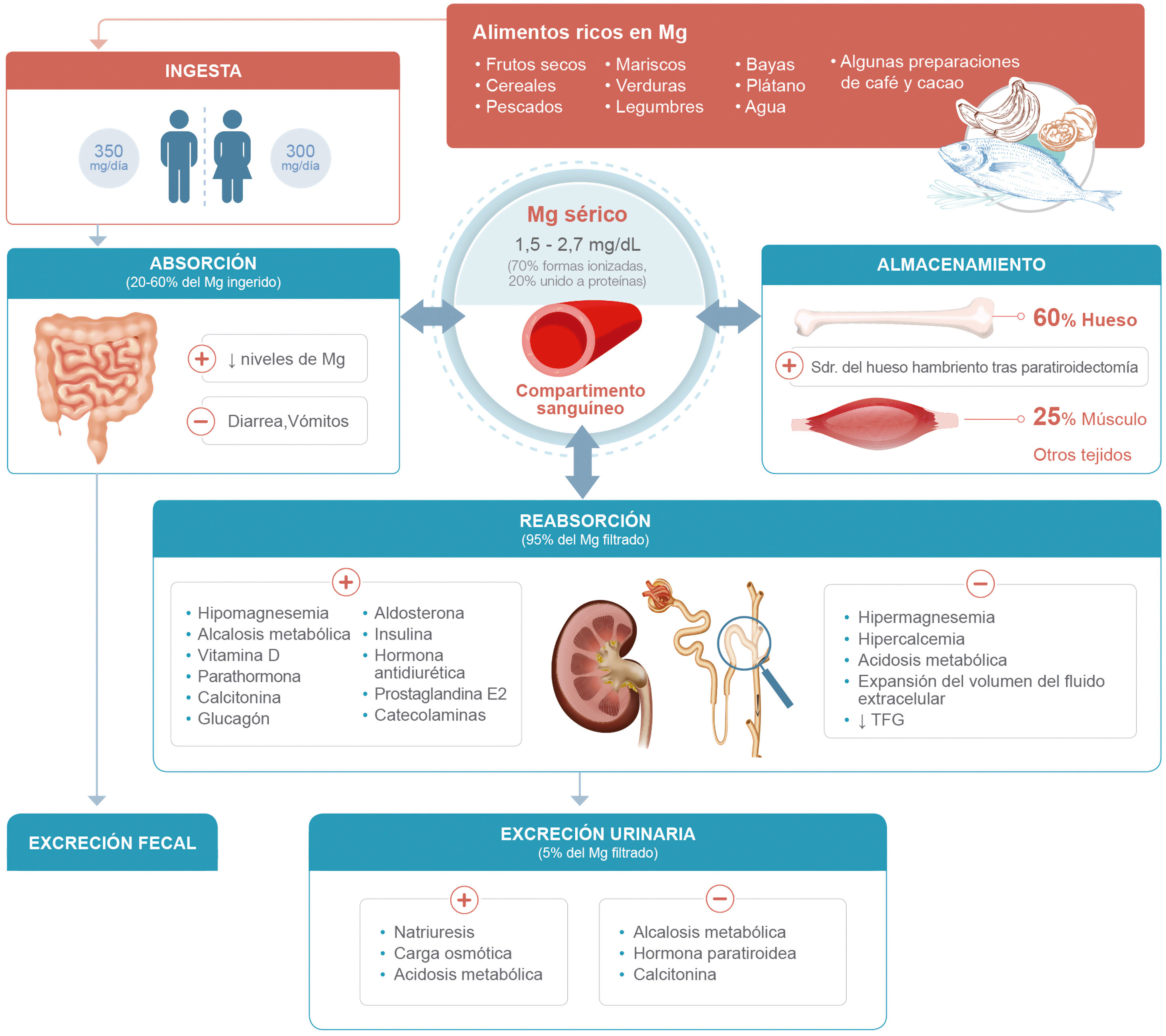
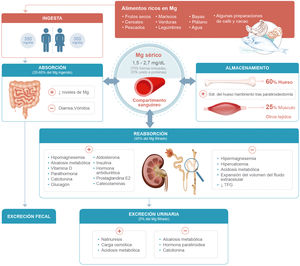
Los niveles extracelulares de Mg están regulados por su absorción gastrointestinal y la excreción urinaria. A nivel de la nefrona, el Mg se excreta a nivel glomerular y se reabsorbe principalmente a nivel del asa de Henle y del túbulo contorneado distal. Su reabsorción depende principalmente del voltaje transepitelial del asa de Henle, que cambia en función del balance de sodio (Na) y K, y de las concentraciones extracelulares del propio Mg y del Ca. El rango normal del Mg sérico varía entre 1,5 y 2,7mg/dl3,4.
Prevalencia de las alteraciones del magnesio en el paciente con insuficiencia cardiacaEn el paciente con IC, la activación neurohormonal, el deterioro de la función renal, la reducción en la absorción gastrointestinal por la presencia de edema intestinal y el uso concomitante de fármacos, como los diuréticos, influyen en los niveles de Mg. La prevalencia de los trastornos de Mg en pacientes con IC crónica se estima en torno al 30-40% tras un ingreso por descompensación, siendo similar la prevalencia de hipo e hipermagnesemia5,6. Aunque la mayor parte de los pacientes con IC presentan niveles séricos de Mg en el rango normal, los microanálisis con sonda de electrones indican que la concentración auricular de Mg en pacientes que se someten a cirugía cardiaca no se correlaciona con los niveles séricos7. En la misma línea, también se ha demostrado que la concentración de Mg tisular en pacientes ingresados con enfermedad cardiaca es inferior a la de los pacientes que no la tienen, incluso con niveles séricos similares4.
Etiología de la hipomagnesemia en pacientes con insuficiencia cardiacaLa ingesta adecuada de Mg, basada en estudios observacionales de poblaciones sanas europeas, se establece en 350mg/día para varones y 300mg/día para mujeres8. Sin embargo, se ha detectado que más del 50% de la población tiene una ingesta dietética inadecuada, sin diferencias significativas entre los pacientes que padecen IC y los que no9,10. Los alimentos ricos en Mg son los frutos secos, los cereales, los pescados y mariscos, las verduras, las legumbres, las bayas, el plátano y algunas preparaciones de café y bebidas de cacao. También el agua, tanto del grifo como embotellada, puede contribuir de forma significativa en la cantidad diaria ingerida de Mg8.
Entre el 20-60% del Mg ingerido se absorbe, fundamentalmente, en el intestino delgado (yeyuno distal e íleon) y una pequeña parte en el colon. Diversas sustancias pueden inhibir su absorción, como es el caso del ácido fítico y del fosfato, así como incrementarse por otras como la fermentación de fibra dietética soluble. El Mg se almacena en el cuerpo principalmente en el hueso (60%) y en menor medida en el músculo (25%). Una pequeña cantidad está presente en el suero, principalmente como catión libre. Aunque existen diferentes formas de medir la ingesta de Mg, como la concentración urinaria de Mg, la concentración sérica es el marcador más utilizado. La mayoría de las células son capaces de amortiguar activa y rápidamente la pérdida o acumulación de Mg a través de la participación de transportadores específicos de Mg. El riñón, a su vez, juega un papel importante en la homeostasis del Mg y el mantenimiento de la concentración sérica. El 95% del magnesio excretado es reabsorbido por el riñón. La pequeña cantidad de magnesio excretada a nivel renal se puede incrementar con la natriuresis, la carga osmótica y la acidosis metabólica, y reducida en caso de alcalosis metabólica, la acción de la hormona paratiroidea y, posiblemente, la calcitonina. La principal vía de excreción de Mg se produce por las heces, debido a que una importante cantidad de Mg ingerido no es absorbido. Por otra parte, el Mg intracorporal se pierde a través de la bilis y los jugos pancreáticos e intestinales, aunque en parte se puede reabsorber. Por último, las pérdidas por el sudor, aunque pueden variar, suelen ser discretas8,11. La homeostasis del Mg se resume en la figura 1.
Como la movilización del Mg desde el tejido óseo es lenta, la deficiencia de Mg ocurre de forma rápida ante pequeñas pérdidas, y puede tardar varias semanas en normalizarse. Existe un patrón hereditario poligénico asociado con bajos niveles séricos de Mg12. Además, hay otras muchas causas adquiridas de hipomagnesemia que se pueden presentar en un paciente con IC (tabla 3).
Causas de hipomagnesemia
| Disminución de la ingesta: cereales integrales, frutas y vegetales13 |
| Disminución de la absorción intestinal: frecuente en IC14 |
| Aumento de su utilización: estrés oxidativo14 |
| Pérdidas15 |
| • Urinarias |
| - Estimulación SRAA o SNS |
| - Consumo excesivo de alcohol |
| • Digestivas: vómitos o diarrea |
| Fármacos |
| • Diuréticos: aumentan la excreción urinaria al inhibir su reabsorción12 |
| - De asa de Henle: 12% hipomagnesemia en pacientes con IC y tratamiento con furosemida16 |
| - Tiazidas: disminución 5-10% niveles Mg17 |
| • Digoxina |
| • IBP: la absorción de Mg ocurre en el intestino principalmente a través del canal TRPM6/7, que es sensible al pH. La alcalinización en la luz intestinal provocada por los IBP cambia la afinidad del canal TRPM6/7 para el Mg, e inhibe la absorción de este15 |
| • Quelantes de K |
| • Otros: aminoglucósidos, anfotericina B, cisplatino, pentamidina, ciclosporina o anticuerpos dirigidos al receptor del factor de crecimiento epidérmico |
| Otras causas: diabetes mal controlada, hipercalcemia, síndrome de «hueso hambriento» tras paratiroidectomía |
IBP: inhibidores de la bomba de protones; IC: insuficiencia cardiaca; Mg: magnesio; K: potasio; SNS: sistema nervioso simpático; SRAA: sistema renina-angiotensina-aldosterona.
Por último, los episodios de hipomagnesemia se han asociado también al uso de algunos quelantes del K como el patiromer, indicado en el tratamiento de la hiperpotasemia crónica. El patiromer actúa a nivel del colon distal intercambiando K por Ca. El Mg es un catión de tamaño similar al K por lo que el patiromer tiene el potencial de unirse a él y, por lo tanto, se aconseja controlar los niveles séricos de Mg2+ en los pacientes que lo reciben.
En los estudios efectuados para su aprobación y de acuerdo con la información de prescripción del patiromer, se ha notificado hipomagnesemia como reacción adversa en el 5,3% de los pacientes. Fue de leve a moderada y ningún paciente desarrolló un nivel de magnesio sérico <1mg/dl (0,4mmol/l)18.
El análisis de los primeros 4 años disponibles de la base de datos global de farmacovigilancia en pacientes a los que se prescribió patiromer en la práctica clínica, muestra que se observaron efectos adversos de hipomagnesemia y «disminución del magnesio en sangre» en el 0,02 y el 0,16% de los pacientes, respectivamente19.
Relación de la enfermedad renal con la homeostasis del magnesioAunque la excreción de Mg a través del riñón se adapta fácilmente, esta capacidad se deteriora cuando la función renal disminuye de forma significativa. En situaciones de enfermedad renal crónica (ERC) moderada (estadios 1-3), esa pérdida se compensa a través de un aumento en la excreción fraccional de Mg, por lo que los niveles de Mg sérico se mantienen dentro del rango normal. En estas circunstancias, existen diferencias entre diabéticos y no diabéticos, pues se ha encontrado que en no diabéticos existe una correlación significativa entre un filtrado glomerular bajo y niveles séricos altos de Mg, mientras que en los pacientes diabéticos no se ha encontrado esta correlación. En estos pacientes, los niveles de Mg sérico fueron significativamente más bajos, a pesar de una disminución del filtrado glomerular20.
En estadios más avanzados de ERC (estadios 4-5), los mecanismos de compensación renal no son suficientes. Con frecuencia, se desarrolla hipermagnesemia en pacientes con filtrado glomerular <10ml/min. En pacientes en diálisis, las concentraciones de Mg dependen fundamentalmente de la concentración de Mg en el líquido de diálisis. Una vez se excede el umbral de reabsorción, todo el exceso de Mg se elimina en la orina, de modo que la magnesemia está condicionada por el filtrado glomerular. De este modo, la hipermagnesemia ocurre en 2 situaciones: cuando hay una disminución del filtrado glomerular o si existe un enorme exceso de aporte20. Por este motivo, se debe tener mucha precaución en la suplementación de Mg en los pacientes con deterioro de la función renal.
Implicaciones de los trastornos del magnesio en el paciente con insuficiencia cardiacaLas arritmias ventriculares y la muerte súbita son las principales consecuencias relacionadas con las alteraciones del Mg en pacientes con IC. Sin embargo, los datos acerca de la implicación pronóstica de las alteraciones séricas del Mg en pacientes con IC son contradictorios.
Alteraciones electrocardiográficasEn pacientes con IC, en comparación con los pacientes sanos, aquellos con alteraciones del Mg presentan una mayor variabilidad del intervalo QT y son más propensos a presentar latidos ventriculares prematuros y taquicardias ventriculares no sostenidas. La variabilidad de los niveles de Mg, especialmente la hipomagnesemia, contribuye a esta inestabilidad eléctrica21. La hipomagnesemia, debida a la incapacidad que produce para la recaptación de Ca en el retículo sarcoplásmico, provoca un aumento del potencial de membrana en el cardiomiocito, que resulta en un incremento del intervalo QT en el electrocardiograma, con el consiguiente aumento de riesgo de arritmias ventriculares polimórficas.
Las alteraciones leves del Mg no producen alteraciones específicas en el electrocardiograma. Como se ha comentado previamente, la hipomagnesemia grave se asocia con prolongación del intervalo QTc22 y también con prolongación del PR, ensanchamiento del complejo QRS y aplanamiento de ondas T23, así como con un aumento de extrasistolia auricular y ventricular24. La hipermagnesemia (evaluada tras infusión de Mg intravenoso en pacientes sin cardiopatía) se asocia con una prolongación del intervalo PR, del intervalo AH, de la conducción sinoauricular y del periodo refractario del nodo auriculoventricular25.
MortalidadLa relación de la hipomagnesemia con un aumento de la mortalidad ha tenido resultados heterogéneos en diferentes estudios. Un estudio prospectivo de Adamopoulos et al.26 evaluaron la mortalidad en una cohorte de 1.569 pacientes ambulatorios con IC en función de los niveles de Mg, con un punto de corte de 2,4mg/dl. Los autores concluyeron que, con un seguimiento medio de 26 meses, los pacientes con niveles bajos de Mg presentaron un mayor riesgo de muerte cardiovascular (hazard ratio [HR]=1,38; intervalo de confianza del 95% [IC95%], 1,04-1,83) respecto al grupo control. No hubo diferencias significativas en la mortalidad por cualquier causa (HR=1,35; IC95%, 0,97-1,57). Este resultado es similar a otros trabajos publicados, como el de Gottlieb et al.6, que mostraron una menor supervivencia en pacientes con hipomagnesemia comparado con normomagnesemia al año y a los 2 años. En la misma línea, Nishihara et al.27 demostraron un empeoramiento pronóstico similar en pacientes con IC y fracción de eyección del ventrículo izquierdo preservada ingresados por descompensación y que presentaban un Mg sérico ≤2,4mg/dl al ingreso.
Resultados opuestos se observaron en un subanálisis del estudio PROMISE5 en pacientes con IC crónica en clase funcional III-IV. Se analizó el pronóstico de 1.068 pacientes de acuerdo con los niveles séricos de Mg tras una media de seguimiento de 6,1 meses. Se definió hipomagnesemia como Mg<1,8mg/dl e hipermagnesemia como Mg>2,28mg/dl. Se observó que no hubo diferencias en términos de mortalidad entre pacientes con hipomagnesemia y normomagnesemia, incluso tras ajustar por edad o insuficiencia renal. Sí se observó un aumento de mortalidad cruda al comparar pacientes con hipermagnesemia respecto a normomagnesemia (razón de riesgos [RR]=1,41; IC95%, 1,07-1,85), aunque dicha significación desaparecía en el análisis ajustado. También se observó que, en pacientes con hipomagnesemia, era más frecuente la extrasistolia ventricular en parejas.
Finalmente, un metaanálisis que incluyó 7 estudios prospectivos con 5.172 pacientes con IC y fracción de eyección del ventrículo izquierdo reducida mostró una ausencia de relación entre hipomagnesemia (Mg<1,7mg/dl) y muerte cardiovascular o por cualquier causa. Sin embargo, la presencia de hipermagnesemia (Mg>2,16mg/dl) sí que se asoció a una mayor muerte cardiovascular (RR=1,38; IC95%, 1,07-1,78) y muerte por cualquier causa (RR = 1,35; IC 95%: 1,18-1,54)28.
Por lo tanto, aunque la definición de hipermagnesemia difiere en los distintos trabajos, niveles elevados de magnesio se han identificado como un predictor independiente de mortalidad en pacientes hospitalizados (Mg≥2,4mg/dl)29. Su presencia se relaciona con hipotensión, trastornos de conducción y bradicardia, y en casos extremos, incluso bloqueo auriculoventricular completo30. Por el contrario, no existen datos que demuestren una asociación concluyente entre la hipomagnesemia y un mayor riesgo de muerte cardiovascular o por cualquier causa.
Arritmias ventricularesLa presencia de hipomagnesemia se ha relacionado con una actividad ventricular ectópica. Niveles bajos de Mg tisular pueden suponer un factor de riesgo para arritmias relacionadas con las alteraciones de la repolarización, particularmente en pacientes con disfunción ventricular31.
En el subanálisis del estudio PROMISE, se halló extrasistolia ventricular en parejas más frecuentemente en pacientes con Mg<1,8mg/dl sin que esto se haya visto asociado a una mayor mortalidad. La administración del Mg intravenoso a los pacientes con intervalo QT prolongado y torsade de pointes (con niveles de Mg normales o bajos) puede suprimir las arritmias ventriculares y bloquear los canales de Ca voltajedependientes tipo-L5. La terapia con Mg intravenoso es eficaz en otras arritmias como taquicardia auricular multifocal y las arritmias asociadas a toxicidad por digoxina. La hipomagnesemia puede facilitar además el desarrollo de cardiotoxicidad por digoxina5
También se disponen de datos sobre la repercusión de la hipomagnesemia durante una hospitalización por descompensación de IC. En el estudio de Ceremuzyński et al.32 se observó una prevalencia al ingreso del 38% (Mg<1,58mg/dl) y se observaron arritmias ventriculares complejas (extrasistolia ventricular polimórfica, parejas o taquicardia ventricular no sostenida) en un 72% de los pacientes. Esta asociación se evidenció tanto al ingreso (1,65±0,32 frente a 1,87±0,34mg/dl; p=0,01) como en la reevaluación al octavo día de seguimiento (1,68±0,29 frente a 1,92±0,34mg/dl; p=0,003).
Hipomagnesemia y riesgo de insuficiencia cardiacaAlgunos estudios han relacionado la aparición de hipomagnesemia con el posible riesgo de desarrollar IC en individuos previamente sanos. En un subestudio de la cohorte ARIC, Lutsey et al.33 encontraron una asociación entre la presencia de hipomagnesemia (Mg sérico ≤1,68mg/dl) y el riesgo de presentar IC tras un seguimiento superior a 20 años (RR=1,71; IC95%, 1,46-1,99). Posteriormente, Kunutsor et al.34 encontraron una relación similar en una muestra de más de 2.000 pacientes y un seguimiento de más de 24 años. Se han propuesto múltiples teorías para explicar esta relación y prácticamente en todas ellas se relacionan los niveles séricos bajos de Mg con un mayor riesgo de alteraciones de la homeostasis de la glucosa y resistencia a la insulina, hipertensión arterial, disfunción endotelial, procesos inflamatorios crónicos, diabetes y alteraciones del tono vascular y del flujo sanguíneo periférico, además de las anomalías eléctricas previamente comentadas.
Suplementación de magnesio en pacientes con insuficiencia cardiacaAnte el potencial perjuicio de la hipomagnesemia en los pacientes con IC, se ha planteado si su suplementación puede restaurar los niveles séricos o intracelulares de Mg, así como atenuar las consecuencias de la hipomagnesemia.
La administración oral con citrato de Mg es capaz de incrementar los niveles intracelulares de Mg, así como el K sérico tras 4-5 semanas de tratamiento35,36. En presencia de hipopotasemia e hipomagnesemia secundarias al tratamiento diurético, la suplementación de ambos de forma simultánea fue más eficaz para la normalización sérica de ambos electrólitos comparado con la suplementación aislada de K37. El tratamiento oral con hidróxido de Mg parece requerir más tiempo de tratamiento para normalizar los niveles séricos e intracelulares, con el que se observó mejoría a las 2-12 semanas y normalización a los 6 meses38.
En el trabajo de Ceremuzyński et al., tras el octavo día de seguimiento, los pacientes se aleatorizaron a recibir 8g de Mg intravenoso o placebo. En los pacientes que recibieron Mg se produjo una reducción estadísticamente significativa de la carga arrítmica. En los pacientes en los que mejoraron las arritmias ventriculares, se registró un aumento de Mg sérico de 1,73±0,32 frente a 2,04±0,34mg/dl (p=0,01), mientras que el Mg no se modificó en los pacientes en los que no se observó una mejoría en la carga arrítmica (1,73±0,34 frente a 1,85±0,24mg/dl)32.
En el trabajo de Bashir et al.37, estudio aleatorizado de cloruro de Mg oral frente a placebo en pacientes con IC tratados con diuréticos, la reducción de la carga arrítmica es consistente. Además de la reducción significativa de extrasistolia ventricular, parejas y taquicardia ventricular no sostenida, se observó una reducción de la adrenalina sérica y de la presión arterial.
Tratamiento y manejo de la hipomagnesemiaSuplementación de magnesioLa suplementación de Mg se puede realizar por vía oral o parenteral. Los compuestos orales de Mg (sales de Mg) se absorben principalmente en el intestino delgado (a nivel del yeyuno-íleon), aunque existe absorción residual no significativa a nivel colónico.
Como se ha mencionado anteriormente, la corrección de Mg se debe realizar con precaución en presencia de ERC39, por la alteración en la excreción renal de magnesio en estos pacientes y el riesgo de hipermagnesemia.
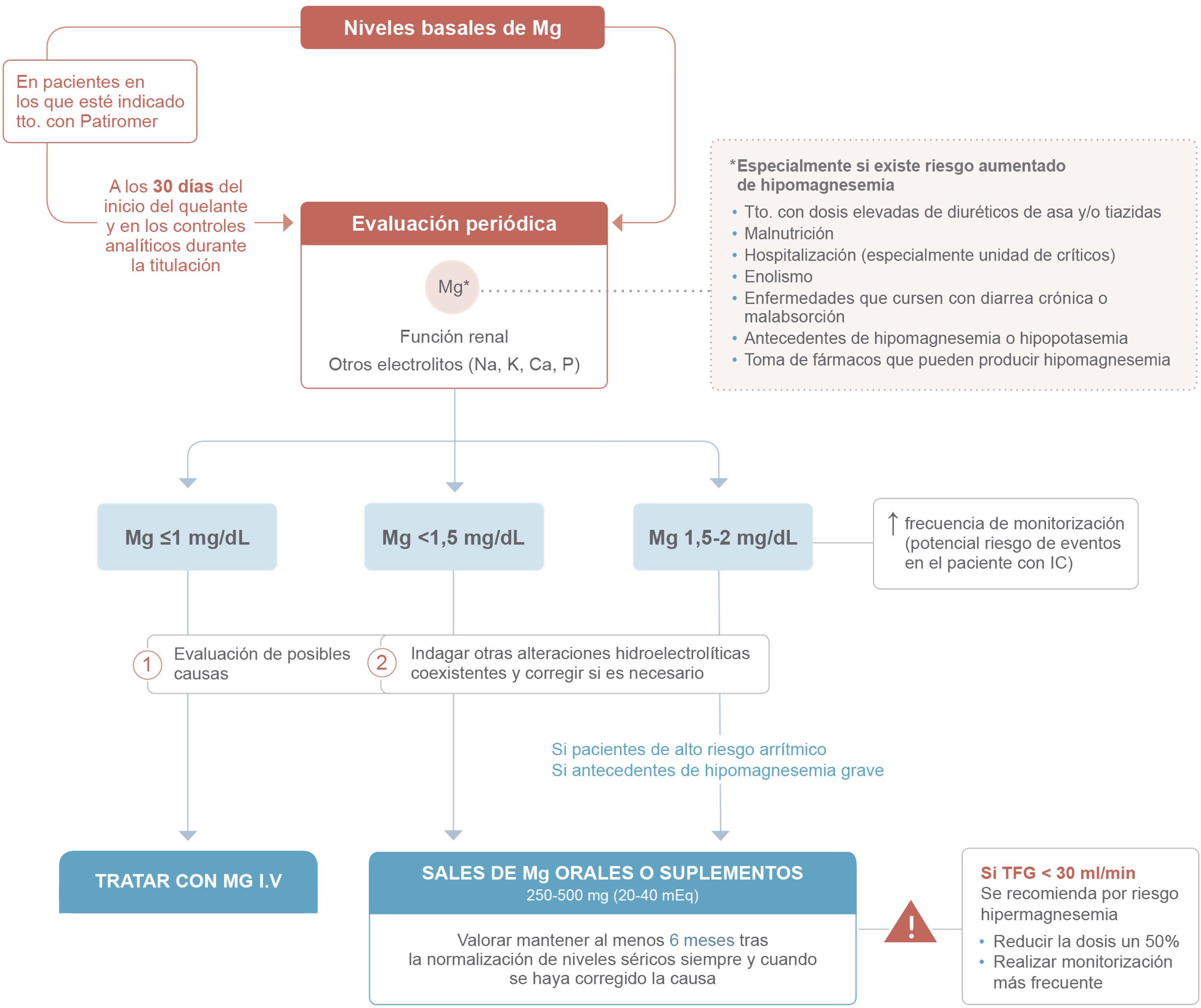
En pacientes asintomáticos, con niveles de magnesio por encima de 1mg/dl, será de elección la reposición oral con sales de magnesio disponibles. Se recomienda el uso de sales orgánicas debido a su alta biodisponibilidad (lactatos, pidolatos, citratos, malatos, fumaratos, gluconatos, treonatos, ascorbatos). Se recomienda administrar 250-500mg (20-40mEq) de Mg elemento oral al día o 4-6mg/kg/día, repartidos en 2-3 dosis.
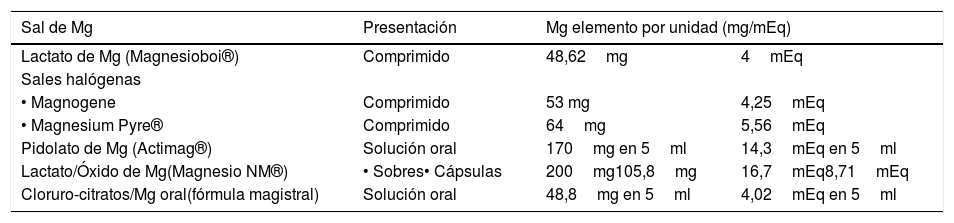
En nuestro medio se encuentran disponibles sales como el lactato de Mg (Magnesioboi); sales halógenas como bromuro/hidróxido/fluoruro de Mg (Magnogene®) o bromuro/cloruro/fluoruro/yoduro de Mg (Magnesium Pyre®), el lactato/óxido de magnesio (Magnesio NM®), así como el pidolato de Mg (Actimag®)39–41. Poco se sabe acerca del tiempo de mantenimiento de la suplementación oral en pacientes con hipomagnesemia.
Dørup et al.38 estudiaron pacientes con IC crónica e hipomagnesemia, a quienes administraron hidróxido de Mg oral en pautas de 2-12 semanas frente a pautas de 26 semanas. Se evidenció que en los pacientes con la pauta «corta» los niveles de Mg muscular aumentaron, pero no se normalizaron, a diferencia de la pauta larga en quienes se consiguió su normalización. Debido a que se trata de un electrólito intracelular, se podría valorar la suplementación de Mg de larga duración (6 meses) para reponer los niveles celulares de Mg en pacientes con IC crónica. Si no es posible corregir la causa habrá que mantener el tratamiento mientras siga existiendo el desencadenante.
En el estudio de Costello et al.42 se observó que los suplementos con Mg lactato en pacientes con IC no demostraron un aumento significativo del Mg sérico tras 3 meses de tratamiento, aun cuando se asocia con infusión intravenosa tanto al inicio de tratamiento como a los 3 meses.
Por otro lado, el tratamiento con antagonistas de los receptores mineralocorticoides (amiloride, espironolactona o eplerenona), o con inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT2), han demostrado mantener y mejorar los niveles de magnesio en distintos escenarios, por lo que podría suponer una alternativa en pacientes con IC e hipomagnesemia que precisen diuréticos para mantener la euvolemia43.
En la tabla 4 se recoge la equivalencia de Mg elemento con las presentaciones más utilizadas de suplementos orales44.
Características de las principales sales de magnesio
| Sal de Mg | Presentación | Mg elemento por unidad (mg/mEq) | |
|---|---|---|---|
| Lactato de Mg (Magnesioboi®) | Comprimido | 48,62mg | 4mEq |
| Sales halógenas | |||
| • Magnogene | Comprimido | 53 mg | 4,25mEq |
| • Magnesium Pyre® | Comprimido | 64mg | 5,56mEq |
| Pidolato de Mg (Actimag®) | Solución oral | 170mg en 5ml | 14,3mEq en 5ml |
| Lactato/Óxido de Mg(Magnesio NM®) | • Sobres• Cápsulas | 200mg105,8mg | 16,7mEq8,71mEq |
| Cloruro-citratos/Mg oral(fórmula magistral) | Solución oral | 48,8mg en 5ml | 4,02mEq en 5ml |
Mg: magnesio.
En pacientes desnutridos con IC, en los que se lleva a cabo renutrición por vía oral, se debe tener en cuenta el aporte oral de Mg, intentando usar fórmulas concentradas (200ml por suplemento, por ejemplo), adaptadas a la existencia de comorbilidades (diabetes, ERC, etc.). La cantidad aportada de Mg oscila entre los 15mg por 100ml (Diben DRINK®) y los 26mg por 100ml (Supportan DRINK®).
La suplementación intravenosa se prefiere en casos sintomáticos (convulsiones, tetania o arritmias), en presencia de náuseas, vómitos o diarreas o hipomagnesemias graves con cifras de magnesio ≤1mg/dl. Se recomienda la administración de sulfato de Mg intravenoso al 15% (147,9mg=12 mEq Mg elemento/ampolla), variando la dosis en función de la gravedad.
En el contexto de IC e hipomagnesemia, la suplementación de Mg ha demostrado reducir los eventos arrítmicos ventriculares tanto simples como complejos45. En el caso de arritmias ventriculares polimórficas tipo torsade de pointes, se recomienda la administración de 2g intravenosos de sulfato de Mg en 10min, dosis que se puede repetir de nuevo si es necesario46. Durante la suplementación intravenosa se deben monitorizar los reflejos rotulianos, los niveles sanguíneos de Mg y otros electrólitos, y la función renal al menos cada 24h. La terapia con Mg intravenoso se debe interrumpir si se presenta hipotensión arterial, bradicardia sintomática, concentraciones séricas de Mg>6,08mg/dl o ausencia de reflejos tendinosos profundos39.
La hipomagnesemia frecuentemente va acompañada de hipopotasemia e hipocalcemia, y en muchas ocasiones, los niveles de potasio y Ca no se normalizarán mientras no se replecione el déficit de magnesio.
Efectos adversos e interaccionesLos suplementos de Mg se suelen tolerar bien, pero pueden causas síntomas gastrointestinales como diarrea por mecanismo osmótico en el 10% de los casos (suele ser leve) y con menos frecuencia náuseas y vómitos39. La sobredosis de Mg intravenoso puede causar sed, hipotensión, somnolencia, debilidad muscular, arreflexia, insuficiencia respiratoria, arritmias cardiacas, coma y muerte40. Debido al riesgo incrementado de hipermagnesemia y bradicardia grave por bloqueo auriculoventricular40,41, se debe tener especial precaución para el uso de suplementos de Mg en pacientes con ERC y tasa de filtrado glomerular <30ml/min. Una pauta conservadora de reposición de Mg en estos pacientes puede ser la reducción de la dosis de suplementación diaria al 50% de la estimada41.
El uso concomitante de suplementos de Mg con fármacos que reducen la excreción urinaria de este ion (como glucagón, calcitonina, doxercalciferol y diuréticos ahorradores de K) puede incrementar sus niveles séricos. El Mg oral también puede influir en la absorción de aminoglucósidos, bifosfonatos, antagonistas del calcio, fluorquinolonas, relajantes musculares y tetraciclinas. Por tanto, cuando sea posible, se debe evitar la combinación de estos fármacos.
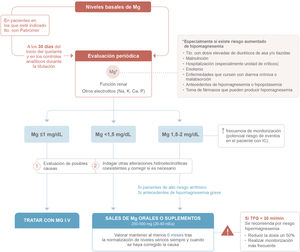
Monitorización del magnesio en la práctica clínicaComo se ha descrito previamente, la hipomagnesemia es un hallazgo relativamente frecuente en los pacientes con IC, por lo que es importante conocer los niveles basales de Mg antes de iniciar los diferentes tratamientos.
Durante la optimización de los fármacos inhibidores del sistema renina-angiotensina-aldosterona, es obligada la monitorización periódica de la función renal, así como los niveles de K y de Na47. Con la evidencia disponible, parece recomendable monitorizar los niveles de Mg de manera periódica antes y durante el ajuste de la dosis. Si por las condiciones particulares del centro hospitalario no se puede determinar el Mg con tanta periodicidad, se debería medir, al menos, cuando exista un riesgo aumentado de hipomagnesemia: tratamiento con dosis elevadas de diuréticos de asa o tiazidas, malnutrición, hospitalización (especialmente en unidad de críticos), enolismo o enfermedades que cursen con diarrea crónica o malabsorción, antecedentes de hipomagnesemia o hiperpotasemia, toma de fármacos que pueden producir hipomagnesemia, etc. La monitorización frecuente permitirá detectar y tratar la hipomagnesemia de manera precoz.
En pacientes en los que esté indicado el inicio de patiromer, se recomienda determinar los niveles de Mg previamente al inicio del tratamiento y al menos al mes del inicio del tratamiento. En la práctica clínica, parece razonable incluir la determinación de Mg y del resto de iones y la función renal durante la titulación del fármaco.
En el caso de que se detecte hipomagnesemia en cualquiera de estas determinaciones, se deberá evaluar su gravedad y la implicación de otros factores coadyuvantes. Se recomienda iniciar la suplementación con Mg oral cuando los niveles de Mg se encuentren por debajo de 1,5mg/dl y se considerará en casos seleccionados por debajo de 2mg/dl (riesgo arrítmico alto o antecedentes hipomagnesemia grave). Se podría valorar mantener la suplementación durante al menos 6 meses tras la normalización de los niveles séricos, siempre y cuando se haya corregido la causa que propició la hipomagnesemia. La figura 2 resume las principales recomendaciones de diagnóstico y tratamiento de la hipomagnesemia en los pacientes con IC.
ConclusionesPor todo lo indicado anteriormente, la hipomagnesemia es un hallazgo frecuente en los pacientes con IC. Se ha relacionado con el desarrollo de trastornos neuromusculares y arritmias potencialmente graves. Sin embargo, su asociación con la mortalidad es controvertida, así como el papel del tratamiento con suplementos de Mg en situaciones no agudas. No obstante, parece razonable la evaluación periódica de los niveles de Mg en pacientes con IC, así como la corrección de su déficit y de sus posibles causas. La tabla 5 resume las principales recomendaciones de diagnóstico y tratamiento del paciente con IC e hipomagnesemia.
Recomendaciones para el diagnóstico y el tratamiento del paciente con insuficiencia cardiaca y alteraciones del magnesio
| Puntos clave en el diagnóstico y tratamiento del paciente con IC e hipomagnesemia |
|---|
| • Las cifras normales de Mg están entre 1,5-2,7mg/dl (0,6-1,1mmol/l), aunque en pacientes con IC las cifras de Mg<2 mg/dl exigen aumentar la frecuencia de monitorización por el potencial aumento del riesgo de eventos |
| • Se deben evaluar periódicamente las cifras de Mg en sangre en todos los pacientes con IC, además de la función renal y otros electrólitos (Na, K, Ca, P) |
| • La presencia de hipomagnesemia se ha relacionado con la aparición de arritmias ventriculares y un potencial riesgo de desarrollar IC. Su relación con la mortalidad es controvertida |
| • En el caso de que se detecte hipomagnesemia, se deben evaluar las posibles causas: fármacos, desnutrición, alcoholismo, exceso de pérdidas, etc. |
| • El uso crónico de diuréticos, inhibidores de la bomba de protones y patiromer, pueden provocar hipomagnesemia, que suele ser leve y no suele tener repercusión clínica |
| • En el caso de que se detecte hipomagnesemia se debe buscar otras alteraciones hidroelectrolíticas coexistentes, especialmente hipopotasemia y la hipocalcemia, y corregirlas si fuera necesario |
| • La suplementación de magnesio se podría recomendar cuando los niveles sean <1,5mg/dl. En pacientes con alto riesgo arrítmico o antecedente de hipomagnesemia grave se podría valorar la repleción con niveles <2mg/dl |
| • La suplementación se debe realizar con sales de magnesio o suplementos específicos. La corrección parenteral sería necesaria en pacientes sintomáticos (alteraciones en electrocardiograma, tetania, convulsiones), con intolerancia oral (náuseas, vómitos o diarrea) o cifras de magnesio ≤1mg/dl |
| • En el caso de suplementación se debe controlar los niveles de Mg de forma periódica. Parece recomendable mantener y monitorizar el tratamiento durante al menos 6 meses, por la dificultad para la normalización de los niveles |
| • Se debe evitar la aparición de hipermagnesemia, ya que se puede aumentar el riesgo de eventos arrítmicos y la mortalidad. En pacientes con tasa de filtrado glomerular <30ml/min se recomienda reducir la dosis un 50% y realizar una monitorización más frecuente por el riesgo de hipermagnesemia |
Ca: calcio; IC: insuficiencia cardiaca; K: potasio; Mg: magnesio; Na: sodio; P: fósforo.
Esta revisión ha sido financiada por Vifor Pharma. Vifor Pharma ha participado en los aspectos logísticos y de redacción médica, juntamente con el equipo coordinador. Todos los autores han participado en el diseño y en la revisión del manuscrito. El soporte de redacción de textos médicos y logístico se realizó por Adalia Farma.
Contribución de los autoresA. Esteban-Fernández, J. Górriz Magaña, G. Fernández-Fresnedo, Á.M. Iniesta, M. Cobo Marcos, G. Alonso Salinas, JSJB y ARRJ han contribuido a la elaboración y revisión final del manuscrito. A. Esteban-Fernández y MCB han realizado además la labor de coordinación del grupo de trabajo.
Conflicto de interesesA. Esteban-Fernández declara haber recibido honorarios por ponencias de Astra Zéneca y Vifor Pharma, y honorarios por su participación como experto en Advisory Board de Astra Zeneca y Vifor Pharma; G. Alonso Salinas declara haber recibido honorarios de AstraZeneca, Novartis, NovoNordisk, ROVI, Vifor Pharma, Servier, Bayer, fuera del trabajo presentado; J. de Juan Bagudá y A. Rivera-Juárez declaran haber recibido honorarios por ponencias de Vifor Pharma. M. Cobo Marcos declara haber recibido honorarios por ponencias y Advisory Board de Astra Zeneca, Boehringer Ingelheim, Novartis, ROVI y Vifor Pharma.
A. Esteban-Fernández, J. Górriz Magaña, G. Fernández-Fresnedo, Á.M. Iniesta, M. Cobo Marcos, G. Alonso Salinas, J. de Juan Bagudá y A. Rivera-Juárez, declaran haber recibido honorarios personales por la participación en reuniones de asesoramiento científico de Vifor Pharma, durante la realización de esta revisión.
Los autores agradecen a la Dra. Patricia Díaz Guardiola, del Servicio de Endocrinología y Nutrición del Hospital Universitario Infanta Sofía de Madrid, la revisión del manuscrito y sus aportaciones en el manejo de la hipomagnesemia.