Este artículo presenta una revisión de las publicaciones y los estudios de mayor relevancia en el ámbito de la cardiología intervencionista en el año 2019. Dentro del intervencionismo coronario, el tratamiento del paciente con enfermedad multivaso, tanto en el contexto del síndrome coronario agudo como crónico, ha sido objeto de estudios de gran relevancia y con resultados sólidos que potencialmente cambiarán nuestra práctica clínica. Por otro lado, la comparación entre diferentes estrategias de antiagregación en pacientes con síndrome coronario agudo ha puesto de manifiesto la importancia de la individualización. Algunos sustratos anatómicos particulares, como el tratamiento de la oclusión crónica y las lesiones calcificadas siguen generando un buen número de publicaciones. Los avances en el campo del intervencionismo en cardiopatía estructural han seguido aumentando exponencialmente en este último año. Destaca la aparición de nuevas evidencias en el implante percutáneo de válvula aórtica en pacientes de bajo riesgo, así como los resultados en reparación valvular percutánea mitral y tricúspide.
This article reviews the most relevant publications and studies in the field of interventional cardiology in 2019. In the area of coronary interventional procedures, the management of patients with multivessel disease, in the context of both acute and chronic coronary syndromes has been the subject of studies of great relevance and with solid results that will potentially change our clinical practice. On the other hand, the comparison between different anti-platelet strategies in patients with acute coronary syndrome highlights the importance of patient individualisation. Certain anatomical substrates, such as the treatment of chronic occlusion and calcified lesions continue to generate a considerable number of publications. The advances in the field of interventional procedures for structural heart disease have continued to increase exponentially in the last year. The most outstanding novelties in this field are the emergence of new evidence in percutaneous aortic implants in low-risk patients, as well as the results in mitral and tricuspid percutaneous valve repair.
El primer trabajo que destacamos por su relevancia clínica en el tratamiento del infarto agudo de miocardio con elevación del segmento ST (IAMCEST) es el estudio COMPLETE1; un ensayo clínico multicéntrico en el que se aleatorizó a 4.041 pacientes con IAMCEST y enfermedad multivaso, tras revascularización de la arteria responsable del infarto, a revascularización completa de lesiones no culpables frente a tratamiento médico. Los investigadores definieron la enfermedad multivaso como la presencia de al menos una lesión angiográficamente significativa no responsable del infarto (≥ 70% por estimación visual o reserva fraccional de flujo ≤ 0,80 en lesiones de entre el 50-70%) susceptible de tratamiento percutáneo en un vaso con diámetro superior a 2,5mm. Entre los criterios de exclusión destacan la intención previa a la aleatorización de tratar la arteria no responsable y la revascularización quirúrgica previa; tampoco se incluyó a pacientes en shock cardiogénico. Es importante destacar que la estrategia en pacientes tratados mediante revascularización completa fue en todos los casos intervencionismo en segundo tiempo, bien durante la hospitalización o al alta durante los primeros 45 días.
Tras un seguimiento medio de 3 años, se observó una reducción del 26% del objetivo primario de muerte cardiovascular e infarto en pacientes tratados mediante revascularización completa (hazard ratio [HR]=0,74; intervalo de confianza del 95% [IC95%], 0,60-0,9; p=0,004), a expensas de una menor incidencia de nuevos infartos. En un objetivo coprimario de muerte cardiovascular, infarto y necesidad de nueva revascularización, el riesgo en la estrategia de revascularización completa resultó ser la mitad que en el tratamiento solo de la lesión culpable (8,9% frente a 16,9% [HR=0,51; IC95%, 0,43-0,61; p<0,001]). Cabe destacar que el beneficio de la revascularización completa se observó independientemente de que el intervencionismo en segundo tiempo se realizara durante el ingreso o tras el alta.
La relevancia del estudio COMPLETE radica en que se trata del mayor estudio realizado en los últimos años en el grupo de pacientes con IAMCEST y enfermedad multivaso (fig. 1), aportando una evidencia sólida, con beneficio en objetivos de gravedad, a favor de la revascularización completa. Si bien las recomendaciones de las guías de práctica clínica (GPC) han ido modificándose según estudios previos de menor tamaño que demostraron beneficio en la reducción de la necesidad de revascularización en el seguimiento; este nuevo estudio viene a afianzar y seguramente a actualizar la indicación de revascularización de lesiones no culpables en el IAMCEST; por otro lado, aporta nueva información sobre un tema hasta ahora no aclarado, la seguridad de realizar esta revascularización de forma diferida.
Aunque los beneficios de la angioplastia primaria están actualmente fuera de toda duda, cabe destacar la publicación durante este año de los resultados a 16 años del estudio DANAMI-22. Así, en los 1.572 pacientes aleatorizados a angioplastia primaria frente a fibrinólisis entre 1997 y 2001, el beneficio del intervencionismo primario se mantiene tras 16 años de seguimiento, tanto en el evento clínico combinado (58,7 frente a 62,3%; HR=0,86; IC95%, 0,76-0,98), como en la reducción en mortalidad cardiovascular del 4,4% en el grupo de angioplastia primaria.
Sin embargo, tras la generalización de la angioplastia primaria, la asignatura pendiente en el tratamiento del IAMCEST sigue siendo minimizar el daño por reperfusión. A este respecto, se han comunicado los datos del estudio CONDI 23, un ensayo clínico multicéntrico en el que se ha aleatorizado a 5.401 pacientes con IAMCEST que van a ser tratados, mediante angioplastia primaria, a tratamiento estándar o a condicionamiento isquémico remoto (isquemia intermitente en ciclos de 5 min en el brazo). De nuevo, este trabajo no ha podido demostrar beneficio del precondicionamiento isquémico y no se han observado diferencias entre ambos grupos a los 12 meses posintervencionismo en un objetivo primario de muerte cardiovascular u hospitalización por insuficiencia cardiaca (8,6% en el grupo control y 9,4% en el grupo de condicionamiento isquémico (HR=1,10; IC95%, 0,91-1,32; p=0,32).
Finalmente, es importante destacar la publicación en REC: Interventional Cardiology de un documento de consenso4 en el que han participado las diferentes sociedades científicas implicadas en el tratamiento del paciente con IAMCEST. En este documento se ha llevado a cabo un análisis pormenorizado de la situación actual de las redes asistenciales para el tratamiento de reperfusión en España, valorando sus debilidades y fortalezas, con el objeto de establecer los puntos vulnerables de los programas de angioplastia primaria y elaborar propuestas para asegurar su sostenibilidad.
Antiagregación en el síndrome coronario agudoEn 2019 se ha publicado el primer ensayo clínico en el que se realiza una comparación directa (head to head) entre el ticagrelor y el prasugrel en pacientes con síndrome coronario agudo dirigidos a estrategia invasiva. Así, en el estudio ISAR REACT 55 se aleatorizó a 4.018 pacientes con síndrome coronario agudo con o sin elevación de ST a tratamiento con ticagrelor o prasugrel siguiendo las recomendaciones de las GPC para cada fármaco (ticagrelor 180mg de carga lo antes posible desde el diagnóstico y mantenimiento de 90mg 2 veces al día y prasugrel 60mg de carga lo antes posible en IAMCEST y tras conocer la anatomía coronaria en el IAMSEST, seguido de dosis de mantenimiento de 10mg/día, excepto en ≥ 75 años y peso<60kg, en los que se reduce a 5mg). Con un seguimiento de un año, el 9,3% de los pacientes asignados a recibir ticagrelor presentó alguno de los eventos clínicos incluidos en el objetivo primario (muerte, ictus o infarto) frente al 6,9% de los asignados a prasugrel (HR=1,36; IC95%, 1,09-1,70; p=0,006). Cabe destacar que no se observaron diferencias en trombosis del stent (0,6% con prasugrel, 1,1% con ticagrelor) y es importante reseñar que la reducción de eventos isquémicos con prasugrel no se acompañó de un incremento en los episodios de sangrado (ocurrieron hemorragias BARC 3-5 en el 5,4% con ticagrelor y en el 4,8% con prasugrel).
Nos encontramos ante un estudio que ya se considera de referencia en el tratamiento antiagregante en pacientes con SCA y que, sin duda, influirá en los cambios que se realicen en las próximas GPC. Conviene destacar, como apuntan los autores, que en este trabajo no se comparan solamente 2 fármacos, sino 2 estrategias terapéuticas, y será importante conocer los resultados en diferentes subgrupos de pacientes para poder adaptarlas y mejorarlas.
Síndromes coronarios crónicosEl título de este apartado está tomado del cambio de nomenclatura que se ha adoptado en las nuevas GPC de la ESC recientemente publicadas6. Esta nueva forma de referirse a la enfermedad coronaria crónica intenta reflejar un cambio de filosofía, poniendo énfasis en que la enfermedad coronaria es un proceso dinámico que se modifica con el estilo de vida, el tratamiento farmacológico y la revascularización y, por tanto, sujeto a posible estabilización y regresión, pero también potencial inestabilización. Con respecto al tratamiento invasivo en este grupo de pacientes, destacamos 2 puntos:
Para el diagnóstico de enfermedad coronaria se recomienda (con recomendación IB) realizar directamente una coronariografía invasiva en pacientes con alta probabilidad clínica, síntomas refractarios a tratamiento médico o angina típica desencadenada con bajo nivel de ejercicio, es decir, pacientes con alto riesgo de sufrir un evento isquémico. En caso de objetivarse enfermedad coronaria significativa, se recomienda realizar una evaluación funcional de la lesión (reserva fraccional de flujo) antes de su revascularización, excepto en estenosis críticas (> 90%).
En lo tocante a la elección entre revascularización quirúrgica o percutánea en pacientes con enfermedad multivaso y tronco, los autores se adhieren a las recomendaciones de las GPC de revascularización miocárdica publicadas el año previo7. Hay que destacar que se hace notar como laguna en la evidencia la necesidad de diseñar ensayos clínicos que permitan comparar la revascularización quirúrgica con la percutánea guiada por valoración funcional frente a exclusivamente angiográfica.
Durante este año hemos conocido los resultados del seguimiento a 10 años del estudio SYNTAXES8. Su relevancia radica en que se trata del primer y mayor ensayo clínico que compara la revascularización quirúrgica con la percutánea con stent farmacoactivo en pacientes con enfermedad de tronco y multivaso, y que aporta un seguimiento a tan largo plazo. De los 1.800 pacientes incluidos inicialmente en el SYNTAX, los autores consiguieron completar el seguimiento en el 94% de los casos. A 10 años, no se objetivaron diferencias en el grupo global en el objetivo primario de mortalidad por cualquier causa entre revascularización quirúrgica y percutánea (24% grupo quirúrgico y 27% percutáneo [HR=1,17; IC95%, 0,97-1,41; p=0,092]). En el subgrupo de pacientes con enfermedad de tronco coronario se mantiene esta ausencia de superioridad de una técnica sobre otra. Sin embargo, en pacientes con enfermedad multivaso, la cirugía continúa demostrando mejorar la supervivencia (21% grupo quirúrgico y 28% percutáneo; HR=1,41; IC95%, 1,10-1,80), en aquellos pacientes con SYNTAX calculado ≥ 33. Finalmente, destaca entre los hallazgos del estudio que la diabetes, hasta el momento factor crucial que tener en cuenta a la hora de decidir el tipo de revascularización que se ofrece a los pacientes, no marca la diferencia en los resultados de mortalidad a 10 años.
Cabe subrayar que durante 2019 se llevaron a cabo en España los primeros implantes de dispositivo reductor del seno coronario (Neovasc Reducer, Neovasc INC, Canadá)9 en pacientes con angina incapacitante refractaria a tratamiento médico y sin posibilidades de revascularización. Se trata de un dispositivo expandible con balón que se implanta en el seno coronario vía yugular izquierda para reducir los síntomas en este grupo de pacientes.
Intervencionismo en enfermedad coronaria complejaEn los últimos años, el número de intervenciones consideradas complejas realizadas en los laboratorios de hemodinámica (intervencionismo en tronco coronario, bifurcaciones, lesiones calcificadas y oclusiones crónicas) ha incrementado progresivamente. Este hecho se refleja en los datos del último Registro Español de Hemodinámica y Cardiología Intervencionista10; este incremento es paralelo al envejecimiento poblacional, la comorbilidad de los pacientes tratados mediante procedimientos intervencionistas, así como las mejoras continuas en la técnica que permiten abordar con seguridad estos casos.
La recanalización de las oclusiones crónicas supone un reto para el cardiólogo intervencionista y, sin embargo, existe cierta controversia en cuanto a su beneficio clínico, que clásicamente se sustentaba en datos provenientes de registros. Por ello, es importante destacar la publicación en el último año de 2 ensayos clínicos en este terreno. En el estudio multicéntrico EuroCTO11, se analizan los resultados de 394 pacientes con al menos una oclusión crónica (> 3 meses de evolución, vaso> 2,5mm) aleatorizados a revascularización percutánea de la oclusión o a tratamiento médico. El objetivo primario de mejoría de calidad de vida (cuestionario de angina de Seattle) mostró que el intervencionismo de una oclusión crónica mejora el estado de salud, la frecuencia de angina y el grado de limitación física pacientes con angina estable.
Sin embargo, posteriormente se publicaron los datos del ensayo clínico DECISION-CTO12, en el que no se encontraron diferencias en el objetivo primario de muerte, infarto, ictus o revascularización entre los pacientes aleatorizados a revascularización de oclusión crónica y tratamiento médico. Los autores destacan como limitación para interpretar los resultados el alto porcentaje de cruce (19%) de tratamiento médico a intervencionismo.
La aproximación intervencionista a las lesiones calcificadas ha ido modificándose en los últimos años. Se ha priorizado la adecuada preparación de este tipo de lesiones y la valoración mediante técnica de imagen. En una publicación reciente13 se establece una puntuación de calcio basada en imagen de tomografía de coherencia óptica con objeto de identificar lesiones subsidiarias de utilización de sistemas de modificación de placa, demostrando que aquellas lesiones con ángulo de calcio> 180°, grosor de la placa calcificada> 0,5mm y longitud> 0,5mm presentan mayor riesgo de infraexpansión del stent.
Respecto a los sistemas de modificación de placa, este año se han presentado los datos del registro europeo de aterectomía rotacional, en el que se ha incluido a 1.016 pacientes consecutivos, objetivándose una tasa de éxito libre de complicaciones del 92%. En un análisis multivariado, el sexo femenino, la diabetes, el tratamiento de tronco no protegido y la insuficiencia renal moderada-grave resultaron ser predictores independientes de eventos cardiovasculares a un año en esta cohorte de pacientes.
Una novedad destacada en este terreno es la introducción de la litotricia intracoronaria, una adaptación de la veterana litotricia extracorpórea, concentrada y minimizada en un balón intravascular y con la misma filosofía. En 2019 se publica el DISRUPT-CAD I14, el primer estudio en el que se prueba la factibilidad y la seguridad de esta técnica, aplicándola a 61 pacientes con calcificación moderada o grave en angiografía. En un objetivo primario de eficacia se obtuvo éxito clínico en el 95% de los casos, del dispositivo en el 98% y en el 100% de los casos se pudo liberar el stent. En el objetivo de seguridad, la supervivencia libre de eventos a 30 días fue del 95%.
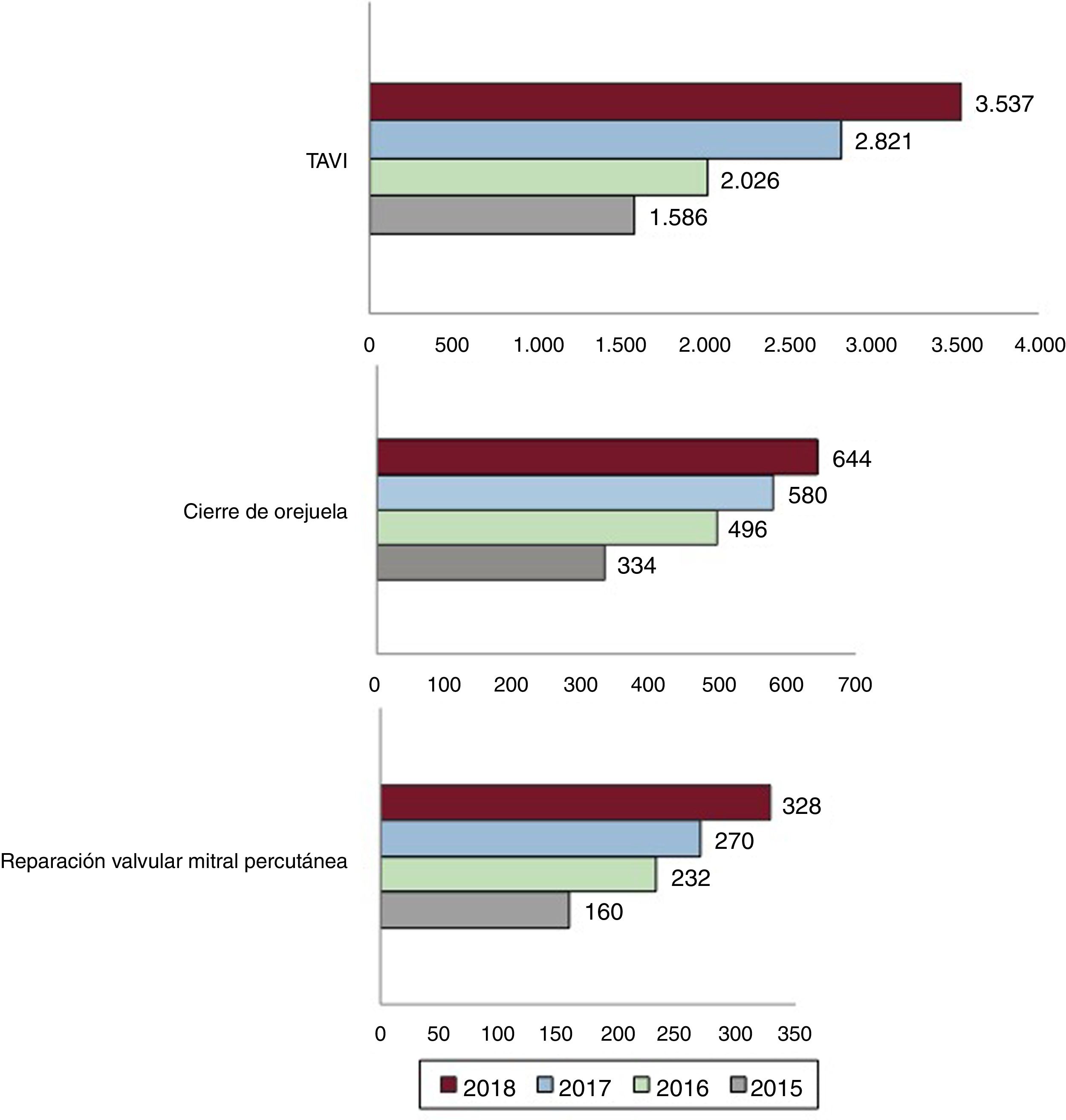
Novedades en intervencionismo en cardiopatía estructuralEl tratamiento intervencionista percutáneo en cardiopatía estructural ha supuesto uno de los mayores avances médicos de los últimos tiempos. El crecimiento de estas técnicas ha sido exponencial, basándose en la ampliación de sus indicaciones sustentadas por excelentes resultados en ensayos clínicos de gran magnitud. En España, el Registro Anual de Actividad en Hemodinámica y Cardiología Intervencionista10 ha permitido documentar la rápida evolución de estas técnicas, de modo que el número de pacientes tratados mediante implante percutáneo de válvula aórtica (TAVI), reparación valvular mitral percutánea o cierre de orejuela se han duplicado desde que comenzaron a registrase en 2015 hasta 2018 (fig. 2).
En lo que a intervencionismo en cardiopatía estructural se refiere, el 2019ha sido sin duda el año del TAVI. Dadas las continuas mejoras en técnica y resultados, la evolución natural tras demostrar su no inferioridad con respecto a recambio valvular aórtico quirúrgico (SAVR) en pacientes de riesgo alto y moderado, pasa por poner a prueba esta tecnología en pacientes de bajo riesgo. Este año se han publicado los resultados de 2 estudios que tendrán profundas implicaciones para la práctica clínica.
El PARTNER 315 es un ensayo clínico multicéntrico en el que se incluyó a 1.000 pacientes con estenosis aórtica grave sintomática y bajo riesgo quirúrgico (puntuación STS <4%) y se los aleatorizó a someterse a TAVI transfemoral con la prótesis valvular expandible por balón SAPIEN 3 (Edwards Lifesciences, Irvine, California, Estados Unidos) o a SAVR. El objetivo primario fue un compuesto de mortalidad por cualquier causa, accidente cerebrovascular y rehospitalización al año. Se objetivó un descenso del 46% en el índice del objetivo primario para TAVI frente a SAVR, que cumplió los criterios tanto de no inferioridad (8,5% frente al 15,1%; diferencia absoluta: –6,6%; IC95%, –10,8 a –2,5; p <0,001) como de superioridad (HR=0,54; IC95%, 0,37-0,79; p=0,001). Para los objetivos secundarios preespecificados, los resultados en el grupo TAVI fueron superiores en accidente cerebrovascular (0,6 frente al 2,4%; p=0,02), mortalidad o accidente cerebrovascular (1,0 frente al 3,3%; p=0,01), fibrilación auricular de nueva aparición (5,0 frente al 39,5%; p <0,001) o hemorragia mayor (3,6 frente al 24,5%; p <0,001).
Respecto a los hallazgos ecocardiográficos, los pacientes TAVI presentaban áreas valvulares aórticas medias más bajas y gradientes transvalvulares más altos a los 30 días que los pacientes SAVR. Por otro lado, aunque las fugas paravalvulares moderadas-graves fueron similares en ambos grupos, el porcentaje de pacientes con fugas leves fue superior en los pacientes TAVI. Es importante destacar que no se encontraron diferencias en la necesidad de implantar marcapasos permanentes (6,5 frente al 4,0%) ni en las complicaciones vasculares mayores (2,2 frente al 1,5%) entre ambas poblaciones, lo que refleja los importantes avances técnicos en las prótesis valvulares TAVI de última generación.
El segundo estudio en pacientes con estenosis aórtica de bajo riesgo es el ensayo Evolut Low Risk16, en el que se aleatorizó a 1.468 pacientes a TAVI o a SAVR, con un objetivo primario compuesto de mortalidad por cualquier causa o accidente cerebrovascular discapacitante a los 24 meses. La incidencia del objetivo primario a los 24 meses fue del 5,3% en el grupo TAVI y el 6,7% en el grupo quirúrgico; no se cumplió el criterio preespecificado de superioridad, pero sí el de no inferioridad. La incidencia del objetivo secundario de seguridad (muerte, ictus, sangrado mayor, complicación vascular mayor o insuficiencia renal estadio 2-3) fue del 5,3% en el grupo TAVI y el 10,7% en el grupo de cirugía.
En lo tocante a los hallazgos ecocardiográficos en el estudio Evolut Low Risk, destaca que a los 12 meses los pacientes tratados mediante TAVI con una prótesis valvular supraanular autoexpandible presentaron gradientes valvulares más bajos (8,6 frente a 11,2mmHg) y áreas efectivas mayores (2,3 frente a 2,0cm2) que los pacientes tratados mediante cirugía. Sin embargo, la regurgitación residual moderada o grave a 30 días se detectó en el 3,5% de los pacientes TAVI frente al 0,5% de los pacientes SAVR.
Con respecto a las limitaciones de ambos estudios, es importante destacar que los resultados no son extrapolables a todos los pacientes con bajo riesgo quirúrgico, dado que los pacientes con aorta bicúspide, cuya anatomía puede acarrear una expansión excéntrica de la prótesis con el consiguiente riesgo de fuga paravalvular o rotura de anillo, se han excluido de ambos. Por otro lado, el TAVI en pacientes de menor edad y riesgo presenta la incógnita de la durabilidad. Para abordar esta cuestión, el protocolo del estudio incluye una evaluación anual de hasta 10 años tras el procedimiento, que aportará datos relevantes sobre el rendimiento hemodinámico a largo plazo.
Cierre de orejuela izquierdaEl estudio PRAGUE 1717, cuyos resultados se presentaron en el Congreso ESC 2019, incluyó a 411 pacientes con fibrilación auricular y alto riesgo isquémico y hemorrágico (historia de sangrado que requirió intervención u hospitalización, evento cardioembólico previo bajo tratamiento anticoagulante o CHA2DS2VASc ≥ 2 y HAS-BLED ≥ 2), aleatorizados a tratamiento con anticoagulantes directos (95,5% apixabán) o a cierre percutáneo de orejuela (61,3% Amulet [Abbott Vascular, EE. UU.]), 38,7% Watchman [Boston Cientific, EE. UU.]). El tratamiento antiagregante tras implante del dispositivo en el grupo de intervencionismo consistió en doble antiagregación durante 3 meses y posterior retirada del clopidogrel tras realizar ecocardiograma transesofágico. Tras un seguimiento medio de 20,8 meses, el cierre de orejuela demostró no ser inferior al tratamiento con nuevos anticoagulantes en un objetivo primario combinado que incluye ictus, embolia sistémica, hemorragia clínicamente significativa, hemorragia significativa no relacionada con el procedimiento y muerte cardiovascular. Es importante destacar que de los 201 pacientes aleatorizados al grupo de cierre de orejuela, se excluyó al 7% por factores anatómicos y el dispositivo se implantó con éxito en el 96,8% restante. Se registraron complicaciones relacionadas con el procedimiento en el 4,8% de los pacientes.
La importancia de este estudio radica en que, a diferencia de los estudios fundamentales de los diferentes dispositivos en los que se comparaban con anticoagulación con warfarina, busca el papel del cierre de orejuela en la era de los nuevos anticoagulantes. Los autores concluyen que la ausencia de diferencias entre ambas estrategias convierte el cierre de orejuela en una alternativa válida en pacientes que no toleren o no acepten la anticoagulación oral.
Intervencionismo sobre válvulas mitral y tricúspideLa reparación valvular mitral percutánea con dispositivo MitraClip (Abbott Vascular, EE. UU.) ha marcado un antes y un después en el tratamiento de la insuficiencia mitral funcional. Especialmente tras conocerse en 2018 los resultados del ensayo clínico COAPT18, en el que en más de 600 pacientes con insuficiencia cardiaca e insuficiencia mitral funcional la reparación valvular mitral unida a tratamiento médico óptimo redujo no solo el objetivo primario de hospitalizaciones por insuficiencia cardiaca (en un 47%), sino también la mortalidad a 2 años (en un 38%) frente a pacientes tratados solo médicamente. Durante este año se han publicado diferentes subestudios derivados de los datos del COAPT. Así, se ha analizado la mejoría en calidad de vida de los pacientes con insuficiencia mitral funcional aleatorizados en el estudio COAPT a tratamiento médico óptimo más reparación percutánea frente a pacientes tratados solo médicamente, utilizando el Kansas City Cardiomyopathy Questionnaire. Los resultados tanto al mes (diferencia media entre grupos de 15,9 puntos) como a los 24 meses (diferencia de 12,8 puntos) arrojan una mejora en la calidad de vida de los pacientes tratados mediante reparación valvular percutánea, que se manifiesta precozmente y se mantiene durante el seguimiento. En el congreso del American College of Cardiology (ACC19) se han presentado los datos de un subanálisis19 del COAPT que valoran los resultados ecocardiográficos. El objetivo era identificar, mediante el análisis de estos datos, a los pacientes «respondedores» a la terapia de reparación valvular percutánea. Los autores encuentran que el grado de insuficiencia mitral, la fracción de eyección o el grado de insuficiencia tricúspide son factores predictores en el grupo de tratamiento médico, pero no en el grupo de tratamiento percutáneo, donde el único factor predictor de mal pronóstico es la presión sistólica de ventrículo derecho.
Es importante destacar que en septiembre del 2019 se publicaron los resultados a 2 años del estudio MITRA-FR20, concordantes con los resultados a un año publicados previamente. De los 304 pacientes incluidos con insuficiencia cardiaca y mitral funcional, a 24 meses el 63,8% de los aleatorizados a intervencionismo mitral fallecieron o ingresaron en el hospital por insuficiencia cardiaca, frente al 67,1% en el grupo control de tratamiento médico (HR=1,02; IC95%, 070-1,50). Como ya se ha comentado en múltiples publicaciones, basándose en los criterios de selección, los estudios MITRA-FR y COAPT, lejos de ser contradictorios, han de considerarse complementarios y pueden servir de orientación para una adecuada selección de pacientes.
Respecto al recambio valvular mitral transcatéter, los diferentes registros publicados ponen en evidencia cómo se han ido superando las dificultades iniciales con los primeros modelos de válvula, aumentando la robustez en el anclaje, reduciendo las fugas paravalvulares y la obstrucción del tracto de salida del ventrículo izquierdo. El mayor de estos registros publicados hasta el momento ha incluido a 100 pacientes21, con un éxito técnico del 96%, sin comunicar fallecimientos durante el procedimiento ni necesidad de conversión a cirugía. Si bien los modelos de prótesis con los que se acumula mayor experiencia son de liberación transapical, en 2019 se han comunicado y publicado registros en los que el reemplazo valvular se realiza vía femoral-transeptal22, con un número aún pequeño de pacientes pero resultados prometedores.
Durante 2019 también hemos asistido al desarrollo de múltiples dispositivos transcatéter para el tratamiento de la insuficiencia tricúspide. El hecho de que la insuficiencia tricúspide moderada-grave sea una valvulopatía frecuente y de mal pronóstico y, sin embargo, menos del 1% se someta a tratamiento quirúrgico, ha generado la necesidad de buscar soluciones menos invasivas para este grupo de pacientes. Destaca en este campo el estudio TRILUMINATE23, que estudia la factibilidad y la seguridad en el implante del dispositivo TriClip (Abbott Vascular, EE. UU.), un sistema de reparación tricuspídea transcatéter mediante aproximación borde a borde desarrollado a partir de modificaciones en el dispositivo MitraClip. Es un estudio prospectivo, multicéntrico y de un solo grupo, en el que se incluyó a 85 pacientes con insuficiencia tricúspide moderada o grave sintomática, excluyendo a aquellos pacientes con hipertensión pulmonar grave, valvulopatías izquierdas no corregidas o fracción de eyección del ventrículo izquierdo menor del 20%. En todos los pacientes incluidos se pudo implantar el dispositivo (1 clip 20%, 2 clips 47%, 3 clips 28%, 4 clips 4,7%) con éxito. A 30 días, el 86,6% de los pacientes cumplían el objetivo primario de eficacia de reducción de la insuficiencia de al menos un grado. Respecto a la seguridad, a 30 días se registró un evento cardiovascular mayor: un caso de desarrollo de insuficiencia renal grave. En 5 pacientes se observó una suelta parcial del dispositivo de uno de los velos, sin consecuencias clínicas. En resumen, la reparación valvular tricúspide mediante aproximación borde a borde podría considerarse una opción válida para estos pacientes con pocas alternativas terapéuticas, aunque su beneficio debe confirmarse en futuros ensayos clínicos comparándolo con tratamiento médico.
Conflicto de interesesNinguno.