El policomprimido del Centro Nacional de Investigaciones Cardiovasculares (CNIC) contiene fármacos (ácido acetilsalicílico/atorvastatina/ramipril) para una adecuada prevención secundaria tras un síndrome coronario agudo (SCA). El objetivo fue describir la gestión, durante 6 meses, de los fármacos con efecto sobre el pronóstico cardiovascular en pacientes tratados con policomprimido CNIC como tratamiento de base al alta, tras un primer SCA.
MétodosEstudio observacional, ambispectivo, multicéntrico y nacional, según práctica clínica habitual. Se evaluaron los cambios del tratamiento de base y coadyuvante, así como los factores de riesgo cardiovascular.
ResultadosSe incluyeron 288 pacientes, de los cuales 285 fueron válidos para el análisis. El 17,9% mujeres y la edad media fue 62,2 (12,4) años. La formulación más utilizada del policomprimido CNIC fue 100mg/40mg/2,5mg (55,8%). El 76,5% de los pacientes mantuvieron el tratamiento de base prescrito al alta. En el 8,8% de los pacientes se aumentó la dosis para optimizar el tratamiento y en el 3,5% se disminuyó para optimización terapéutica o por aparición de efectos secundarios. Todos los participantes recibieron algún tratamiento coadyuvante, principalmente antihipertensivos (34,9%) e hipolipemiantes (28,2%). Se observó una disminución significativa de la media de colesterol unido a lipoproteínas de baja densidad entre el alta y las 2 visitas siguientes (p<0,0001).
ConclusionesEl tratamiento con policomprimido CNIC al alta tras un primer SCA es efectivo y seguro, sin producirse cambios, como tratamiento de base, en la mayor parte de pacientes. Siguiendo práctica clínica, en los casos necesarios, se intensificó el tratamiento incrementando la dosis o asociando, al menos, un fármaco coadyuvante.
The polypill from the Spanish National Centre for Cardiovascular Diseases (CNIC) contains drugs (acetylsalicylic acid/atorvastatin/ramipril) for adequate secondary prevention after acute coronary syndrome (ACS). The aim was to describe the 6-month management of drugs with an effect on cardiovascular prognosis in patients treated with CNIC polypill as a baseline treatment at discharge after a first ACS.
MethodsObservational, ambispective, multicenter, national study, according to standard clinical practice. Changes in baseline and adjuvant treatment were evaluated, as well as cardiovascular risk factors.
ResultsIn total, 288 patients were included and 285 were valid for analysis. Among them, 17.9% were women and the mean age was 62.2 (12.4) years. The most prescribed formulation of the CNIC polypill was 100mg/40mg/2.5mg (55.8%). Of the participants, 76.5% maintained the baseline treatment prescribed at discharge. Also, in 8.8% of patients the dose was increased to optimize the treatment and in 3.5% decreased due to the need of therapeutic optimization or the appearance of side effects. All participants reported some adjuvant treatment, mainly antihypertensives (34.9%) and lipid-lowering agents (28.2%). A significant decrease in mean low-density lipoprotein cholesterol was observed between discharge and the following 2 visits (P<.0001).
ConclusionsAfter a first ACS, the treatment with CNIC polypill at discharge is effective and safe. CNIC polypill therapy remained unchanged as baseline treatment in most patients. Dose was increased or, at least, an adjuvant treatment was added according to standard clinical practices when it was required.
Las enfermedades cardiovasculares (CV) son el principal motivo de morbimortalidad1. En España, estas patologías han sido la primera causa individual de muerte durante más de 30 años, donde la cardiopatía isquémica (CI) es la más frecuente y la responsable de 28.687 fallecimientos en 20222,3. Además, los costes sanitarios son destacables3. Una de las expresiones clínicas más frecuentes de la CI es el síndrome coronario agudo (SCA), en aumento desde la década de 1990 con cifras de incidencia superiores a 2.500 nuevos casos al año por millón de habitantes1, principalmente por el envejecimiento de la población.
Tras un evento de este tipo es fundamental el control de los factores de riesgo cardiovascular (FRCV)1,4. Para ello, además de cambios en el estilo de vida, existen diferentes estrategias terapéuticas5. Las guías clínicas recomiendan como primer paso, junto con medidas higiénico-dietéticas, el uso de hipolipemiantes, antiplaquetarios y antihipertensivos, destacando estatinas, ácido acetilsalicílico (AAS), e inhibidor de la enzima de conversión de la angiotensina (IECA)4,6-9. Las terapias combinadas son necesarias frecuentemente para alcanzar los objetivos terapéuticos, con la posibilidad de añadir al tratamiento de base mencionado, fármacos como ezetimiba, inhibidor de P2Y12, diuréticos, bloqueadores de los canales de calcio o bloqueadores beta.
Actualmente los policomprimidos combinan al menos un antihipertensivo y un hipolipemiante dirigidos al control simultáneo de diferentes factores de riesgo10. De esta forma, se evita la polifarmacia y se consigue una mejoría en la adherencia y el control5. Recientemente, el estudio SECURE evidenció una reducción significativa del riesgo de eventos cardiovasculares adversos mayores (ECAM) mediante la administración del policomprimido CNIC frente al tratamiento habitual tras un infarto de miocardio (IM)11. Datos similares se obtuvieron en el estudio retrospectivo NEPTUNO12. En diversos estudios de práctica clínica real, el policomprimido CNIC ha demostrado efectividad en la disminución de la presión arterial (PA) y colesterol unido a lipoproteínas de baja densidad (cLDL) en prevención CV secundaria12-15. Las guías actuales de la Sociedad Europea de Cardiología recomiendan (recomendación IIaB) el policomprimido (compuesto de AAS, ramipril y atorvastatina) para mejorar la adherencia y los resultados clínicos en la prevención secundaria tras un SCA (33% reducción en mortalidad CV)9. Se recomienda principalmente al alta, una vez que el paciente se encuentra estable hemodinámicamente5. El policomprimido CNIC estudiado ofrece 6 presentaciones diferentes con distintas dosis de atorvastatina (40 o 20mg) y ramipril (10,5 o 2,5mg)5. Su uso como tratamiento de base permite la posibilidad de combinarla con otros fármacos con el fin de alcanzar los objetivos terapéuticos individualizados10.
El objetivo principal del estudio fue describir la gestión terapéutica en pacientes con el policomprimido CNIC como tratamiento de base al alta hospitalaria tras un primer SCA, en España. Como objetivo secundario se encontraba la evaluación del control de los FRCV.
MétodosDiseño del estudioEstudio observacional, ambispectivo (prospectivo y retrospectivo), multicéntrico y nacional realizado en pacientes tratados al alta hospitalaria de un primer SCA con el policomprimido CNIC (AAS/atorvastatina/ramipril), como tratamiento de base, en cualquiera de sus presentaciones y en condiciones de práctica clínica.
Entre los criterios de inclusión se incluyó el hecho de haber sufrido, en los últimos 4 meses antes de incorporarse al estudio, un primer y único SCA y haber sido tratados con policomprimido CNIC (sin limitar la terapia coadyuvante) como tratamiento de base al alta hospitalaria con intención inicial de continuar con dicho tratamiento. La historia clínica debía recoger información sobre datos del alta hospitalaria y del tratamiento tras el SCA. Además, debían ser mayores de edad (≥18 años) y haber entregado el consentimiento informado de su participación por escrito. Fueron excluidos aquellos que no continuaron el seguimiento en el centro participante, los que presentaron alguna contraindicación especificada en la ficha técnica del fármaco en estudio y los que comunicaron antecedentes de CI clínica o revascularización coronaria percutánea o quirúrgica previos al SCA.
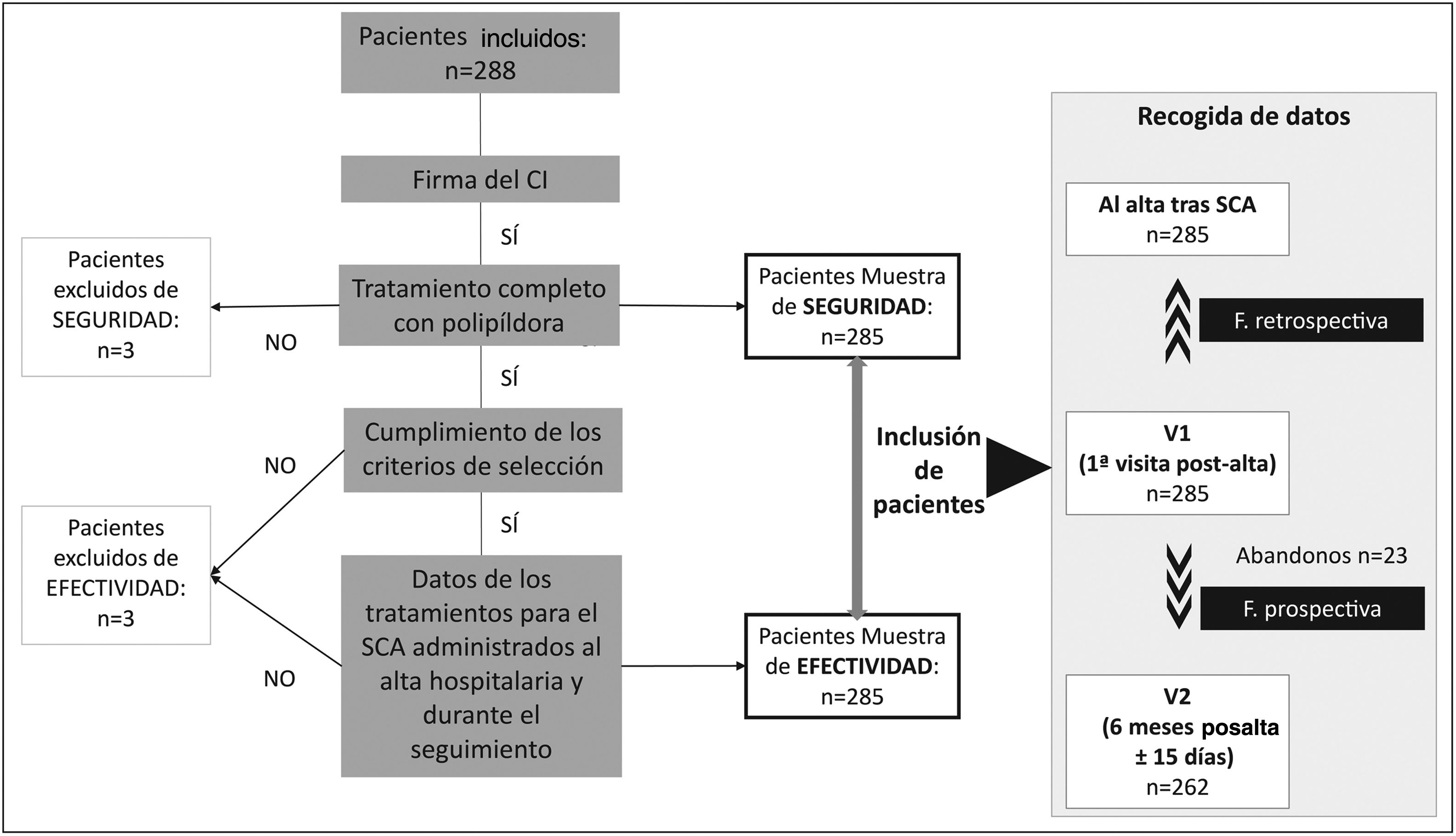
El análisis de las variables se basó en 3 momentos evolutivos de la enfermedad: el alta tras el primer episodio de SCA (datos retrospectivos obtenidos de las historias clínicas de los pacientes), la visita 1 tras el alta (V1), momento de inclusión de los pacientes que cumplían los criterios de selección, y la visita 2 (V2), realizada aproximadamente a los 6 meses tras el alta (datos prospectivos provenientes del cuaderno de recogida de datos) (fig. 1). De acuerdo con las directrices ICH se estableció una muestra necesaria de 267 pacientes válidos. Los procedimientos fueron aprobados por el Comité de ética de la investigación con medicamentos de Galicia y se adhirieron a la Declaración de Helsinki.
Variables del estudioPara la evaluación del objetivo primario, se comunicó retrospectiva y prospectivamente el tratamiento de base indicado al alta hospitalaria, además de los cambios de dosis y sus respectivos motivos. Igualmente, se realizó el análisis de los tratamientos coadyuvantes, definidos como cualquier fármaco con efecto sobre el pronóstico de la patología estudiada.
Respecto a los objetivos secundarios, se analizó el control de los FRCV en los 3 momentos del estudio, y se definió los valores objetivo de control según recomendaciones de las guías vigentes en el momento que se diseñó el protocolo del estudio6,16. Además, se registraron las reacciones adversas ocurridas durante el seguimiento.
Metodología estadísticaLas variables categóricas se han descrito por medio de sus frecuencias absoluta y relativa. Las variables continuas se han descrito mediante media, desviación típica, intervalo de confianza 95% (IC95%) de la media, mediana, percentiles 25 y 75, mínimo y máximo, incluyendo el número total de valores válidos.
Para las comparaciones entre periodos de las variables continuas se utilizaron pruebas paramétricas (prueba t de Student para datos apareados) y no paramétricas (Wilcoxon), según procedió, de acuerdo con las características de las variables del estudio (asunción de normalidad), mientras que las variables categóricas se han comparado mediante la prueba de McNemar o el test de simetría de Bowker.
En caso de comparaciones entre grupos, para las variables continuas se han utilizado pruebas no paramétricas (U de Mann-Whitney). En todas las pruebas estadísticas se ha aplicado un nivel de significación estadística de 0,05. Todos los cálculos se han realizado con el paquete de software estadístico SAS, versión 9.4.
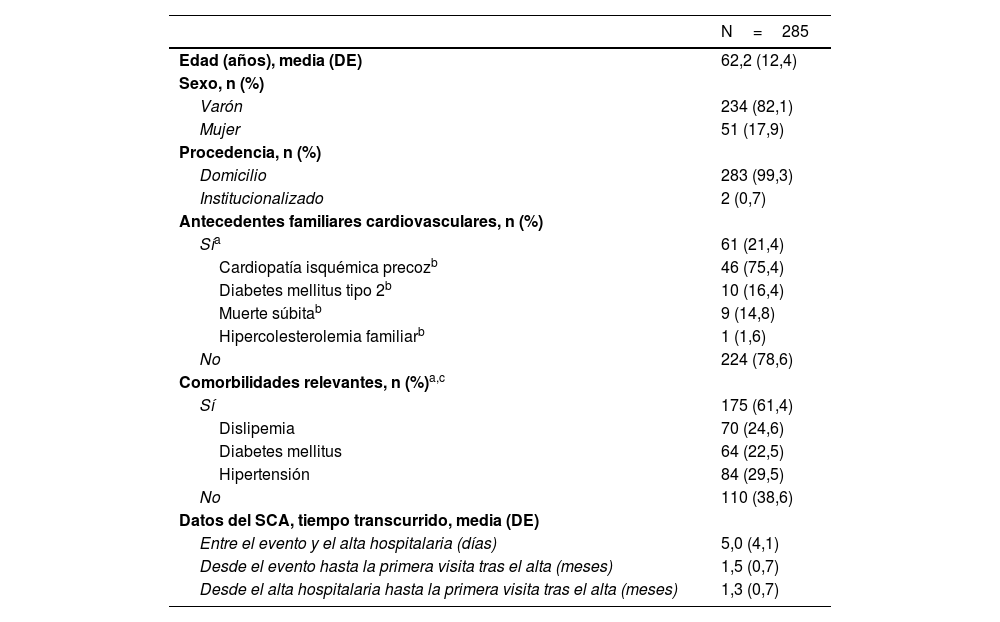
ResultadosDemografíaLa selección, afectada por la pandemia mundial por la enfermedad coronavírica de 2019, se realizó entre octubre de 2020 y diciembre de 2021 con 288 pacientes incluidos en 31 hospitales, de los cuales 285 eran válidos para los análisis de efectividad y seguridad (fig. 1). De estos, el 82,1% eran varones y la media de edad 62,2±12,4 años (tabla 1). El 21,4% tenía antecedentes familiares cardiovasculares, principalmente de CI precoz (75,4%) y de diabetes de tipo 2 (DM2) (16,4%). El 61,4% presentó comorbilidades relevantes, más frecuentemente los siguientes FRCV: hipertensión arterial (29,5%), dislipemia (24,6%) y DM2 (22,5%).
Datos sociodemográficos y clínicos de los pacientes
| N=285 | |
|---|---|
| Edad (años), media (DE) | 62,2 (12,4) |
| Sexo, n (%) | |
| Varón | 234 (82,1) |
| Mujer | 51 (17,9) |
| Procedencia, n (%) | |
| Domicilio | 283 (99,3) |
| Institucionalizado | 2 (0,7) |
| Antecedentes familiares cardiovasculares, n (%) | |
| Sía | 61 (21,4) |
| Cardiopatía isquémica precozb | 46 (75,4) |
| Diabetes mellitus tipo 2b | 10 (16,4) |
| Muerte súbitab | 9 (14,8) |
| Hipercolesterolemia familiarb | 1 (1,6) |
| No | 224 (78,6) |
| Comorbilidades relevantes, n (%)a,c | |
| Sí | 175 (61,4) |
| Dislipemia | 70 (24,6) |
| Diabetes mellitus | 64 (22,5) |
| Hipertensión | 84 (29,5) |
| No | 110 (38,6) |
| Datos del SCA, tiempo transcurrido, media (DE) | |
| Entre el evento y el alta hospitalaria (días) | 5,0 (4,1) |
| Desde el evento hasta la primera visita tras el alta (meses) | 1,5 (0,7) |
| Desde el alta hospitalaria hasta la primera visita tras el alta (meses) | 1,3 (0,7) |
DE: desviación estándar; SCA: síndrome coronario agudo.
El 91,9% de los pacientes completaron el estudio con una media de seguimiento de 6,28 (0,97) meses. De ellos, 23 pacientes (8,1%) no finalizaron (media de seguimiento de 3,11 [1,84] meses). Solamente un paciente abandonó a petición propia y ningún paciente abandonó por mala adherencia al tratamiento o por fallecimiento.
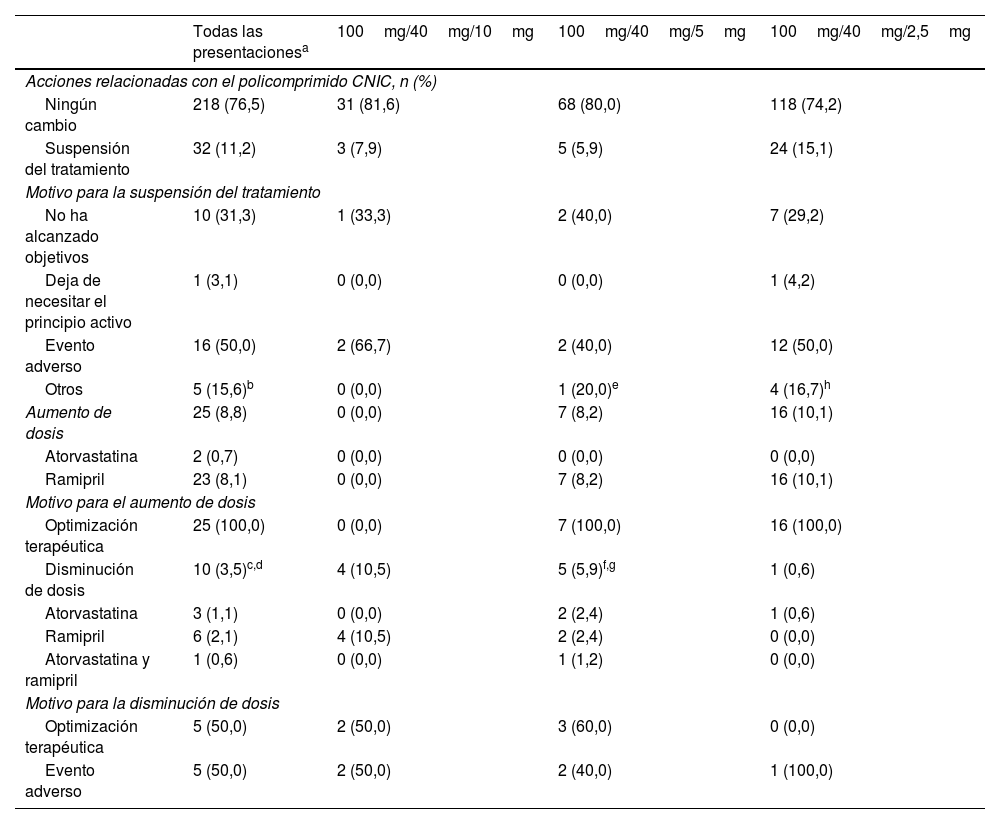
Tratamiento de base al altaEntre las diferentes presentaciones del policomprimido CNIC como tratamiento de base al alta tras un primer SCA, la más utilizada fue 100mg/40mg/2,5mg (55,8%), seguida de 100mg/40mg/5mg (29,8%) y de 100mg/40mg/10mg (13,3%). El uso del policomprimido CNIC con 20mg de atorvastatina fue muy escaso: la combinación 100mg/20mg/2,5mg representó el 0,7% de las prescripciones, la combinación 100mg/20mg/10mg el 0,4%, mientras que la combinación 100mg/20mg/5mg no fue pautada a ningún paciente.
Variables principalesPolicomprimido CNICDe los 285 pacientes incluidos en el análisis de efectividad, 218 (76,5%) mantuvieron el tratamiento de base tal y como había sido prescrito al alta, mientras que 67 (23,5%) sufrieron modificaciones: suspensión del tratamiento (11,2%), aumento de dosis (8,8%) o disminución de esta (3,5%) (tabla 2). La media de duración del uso del policomprimido CNIC de estos pacientes fue de 3,6±2,3 meses.
Gestión de las diferentes presentaciones del policomprimido CNIC
| Todas las presentacionesa | 100mg/40mg/10mg | 100mg/40mg/5mg | 100mg/40mg/2,5mg | |
|---|---|---|---|---|
| Acciones relacionadas con el policomprimido CNIC, n (%) | ||||
| Ningún cambio | 218 (76,5) | 31 (81,6) | 68 (80,0) | 118 (74,2) |
| Suspensión del tratamiento | 32 (11,2) | 3 (7,9) | 5 (5,9) | 24 (15,1) |
| Motivo para la suspensión del tratamiento | ||||
| No ha alcanzado objetivos | 10 (31,3) | 1 (33,3) | 2 (40,0) | 7 (29,2) |
| Deja de necesitar el principio activo | 1 (3,1) | 0 (0,0) | 0 (0,0) | 1 (4,2) |
| Evento adverso | 16 (50,0) | 2 (66,7) | 2 (40,0) | 12 (50,0) |
| Otros | 5 (15,6)b | 0 (0,0) | 1 (20,0)e | 4 (16,7)h |
| Aumento de dosis | 25 (8,8) | 0 (0,0) | 7 (8,2) | 16 (10,1) |
| Atorvastatina | 2 (0,7) | 0 (0,0) | 0 (0,0) | 0 (0,0) |
| Ramipril | 23 (8,1) | 0 (0,0) | 7 (8,2) | 16 (10,1) |
| Motivo para el aumento de dosis | ||||
| Optimización terapéutica | 25 (100,0) | 0 (0,0) | 7 (100,0) | 16 (100,0) |
| Disminución de dosis | 10 (3,5)c,d | 4 (10,5) | 5 (5,9)f,g | 1 (0,6) |
| Atorvastatina | 3 (1,1) | 0 (0,0) | 2 (2,4) | 1 (0,6) |
| Ramipril | 6 (2,1) | 4 (10,5) | 2 (2,4) | 0 (0,0) |
| Atorvastatina y ramipril | 1 (0,6) | 0 (0,0) | 1 (1,2) | 0 (0,0) |
| Motivo para la disminución de dosis | ||||
| Optimización terapéutica | 5 (50,0) | 2 (50,0) | 3 (60,0) | 0 (0,0) |
| Evento adverso | 5 (50,0) | 2 (50,0) | 2 (40,0) | 1 (100,0) |
CNIC: Centro Nacional de Investigaciones Cardiovasculares.
Se refiere al conjunto de píldoras siguiente: 100mg/40mg/10mg, 100mg/40mg/5mg, 100mg/40mg/2,5mg, 100mg/20mg/10mg y 100mg/20mg/2,5mg.
Especificación de los otros motivos de suspensión del tratamiento de base al alta (resumen de los motivos, n=5): n=1, precio; n=4, otros (verbatim) (n=1, su médico de atención primaria [MAP] lo cambia; n=1, ingreso por fractura de cadera derecha; n=1, retirado por su médico de atención primaria; n=1, disfagia).
Un paciente tuvo disminución de atorvastatina, pero aumento de ramipril, considerando en este caso «disminución de dosis».
Especificación de los otros motivos de suspensión del tratamiento de base al alta (resumen de los motivos, n=1): n=1, otros (verbatim) (n=1, ingreso por fractura de cadera derecha).
El motivo más frecuente para la suspensión fue la aparición de eventos adversos (50,0%), seguido del fracaso del cumplimiento de objetivos de cLDL (31,3%). El aumento de dosis, en todos los casos, se realizó para la optimización del tratamiento y, en el caso de la disminución, se distribuyeron equitativamente entre la optimización terapéutica y la presencia de eventos adversos (50,0% en ambos casos; tabla 2).
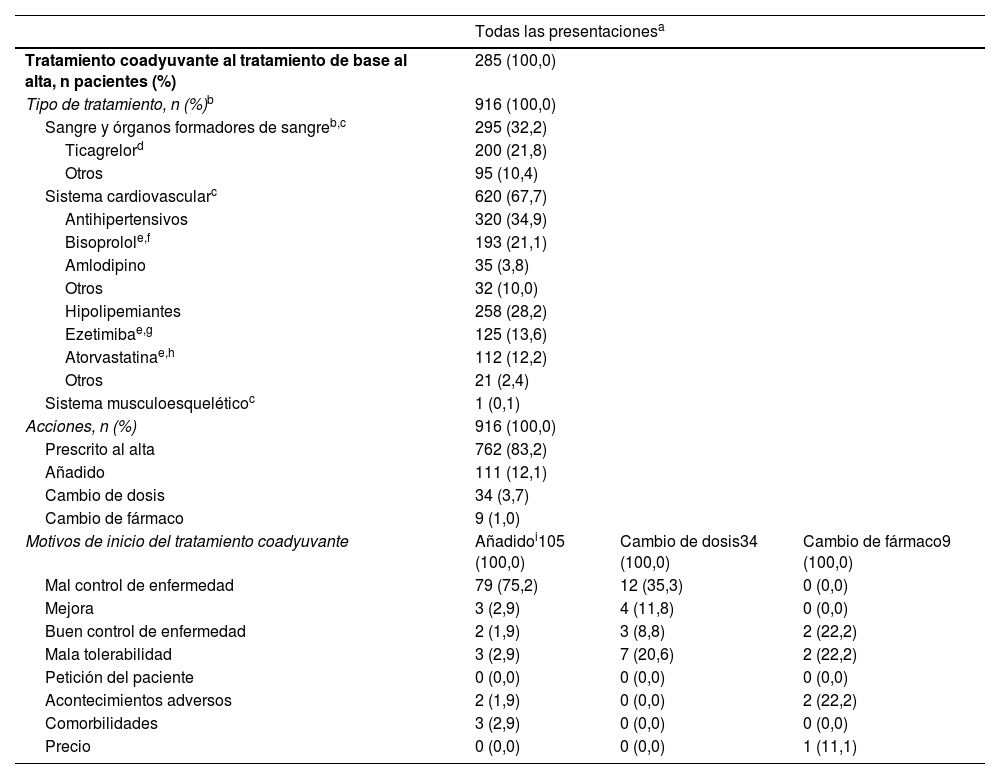
Tratamientos coadyuvantesTodos los participantes recibían algún tratamiento coadyuvante, donde al 83,2% fue prescrito al alta junto al tratamiento de base. Según codificación del Sistema de Clasificación Anatómica, los más frecuentes fueron los asociados con el sistema CV (67,7%) y con el hematológico (32,2%). Del total de tratamientos coadyuvantes del sistema CV prescritos, el 34,9% eran antihipertensivos y el 28,2% hipolipemiantes (tabla 3).
Gestión de los tratamientos coadyuvantes al tratamiento de base al alta (policomprimido CNIC)
| Todas las presentacionesa | |||
|---|---|---|---|
| Tratamiento coadyuvante al tratamiento de base al alta, n pacientes (%) | 285 (100,0) | ||
| Tipo de tratamiento, n (%)b | 916 (100,0) | ||
| Sangre y órganos formadores de sangreb,c | 295 (32,2) | ||
| Ticagrelord | 200 (21,8) | ||
| Otros | 95 (10,4) | ||
| Sistema cardiovascularc | 620 (67,7) | ||
| Antihipertensivos | 320 (34,9) | ||
| Bisoprolole,f | 193 (21,1) | ||
| Amlodipino | 35 (3,8) | ||
| Otros | 32 (10,0) | ||
| Hipolipemiantes | 258 (28,2) | ||
| Ezetimibae,g | 125 (13,6) | ||
| Atorvastatinae,h | 112 (12,2) | ||
| Otros | 21 (2,4) | ||
| Sistema musculoesqueléticoc | 1 (0,1) | ||
| Acciones, n (%) | 916 (100,0) | ||
| Prescrito al alta | 762 (83,2) | ||
| Añadido | 111 (12,1) | ||
| Cambio de dosis | 34 (3,7) | ||
| Cambio de fármaco | 9 (1,0) | ||
| Motivos de inicio del tratamiento coadyuvante | Añadidoi105 (100,0) | Cambio de dosis34 (100,0) | Cambio de fármaco9 (100,0) |
| Mal control de enfermedad | 79 (75,2) | 12 (35,3) | 0 (0,0) |
| Mejora | 3 (2,9) | 4 (11,8) | 0 (0,0) |
| Buen control de enfermedad | 2 (1,9) | 3 (8,8) | 2 (22,2) |
| Mala tolerabilidad | 3 (2,9) | 7 (20,6) | 2 (22,2) |
| Petición del paciente | 0 (0,0) | 0 (0,0) | 0 (0,0) |
| Acontecimientos adversos | 2 (1,9) | 0 (0,0) | 2 (22,2) |
| Comorbilidades | 3 (2,9) | 0 (0,0) | 0 (0,0) |
| Precio | 0 (0,0) | 0 (0,0) | 1 (11,1) |
Clasificación según codificación del Diccionario de Sistema de Clasificación Anatómica.
Tratamientos coadyuvantes reportados con más frecuencia en el periodo de prescripción del tratamiento de base (policomprimido) al alta (excluidos aquellos que se iniciaron el mismo día de V2).
CINC: Centro Nacional de Investigaciones Cardiovasculares.
Se refiere al conjunto de píldoras siguiente: 100mg/40mg/10mg, 100mg/40mg/5mg, 100mg/40mg/2,5mg, 100mg/20mg/10mg y 100mg/20mg/2,5mg.
Codificación según diccionario de Sistema de Clasificación Anatómica, versión 2021 (nivel 1 y nivel 5).
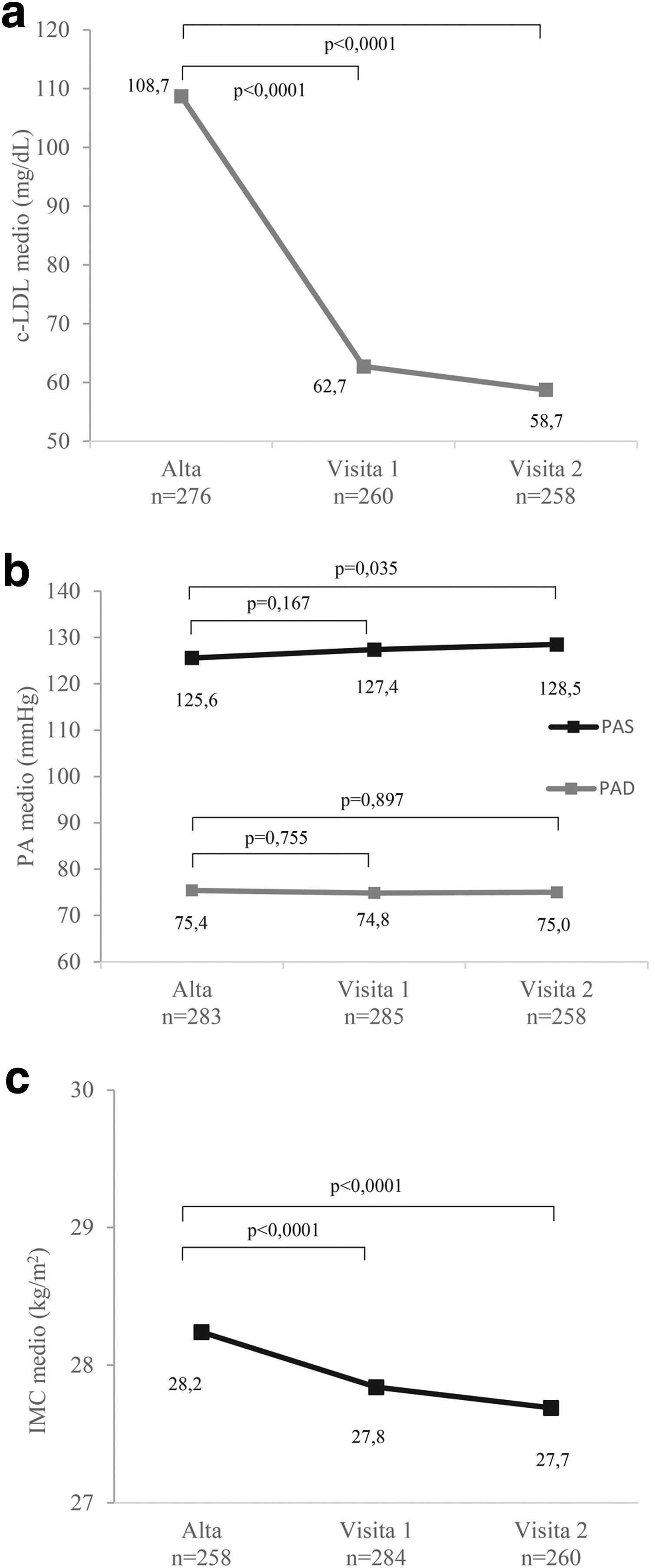
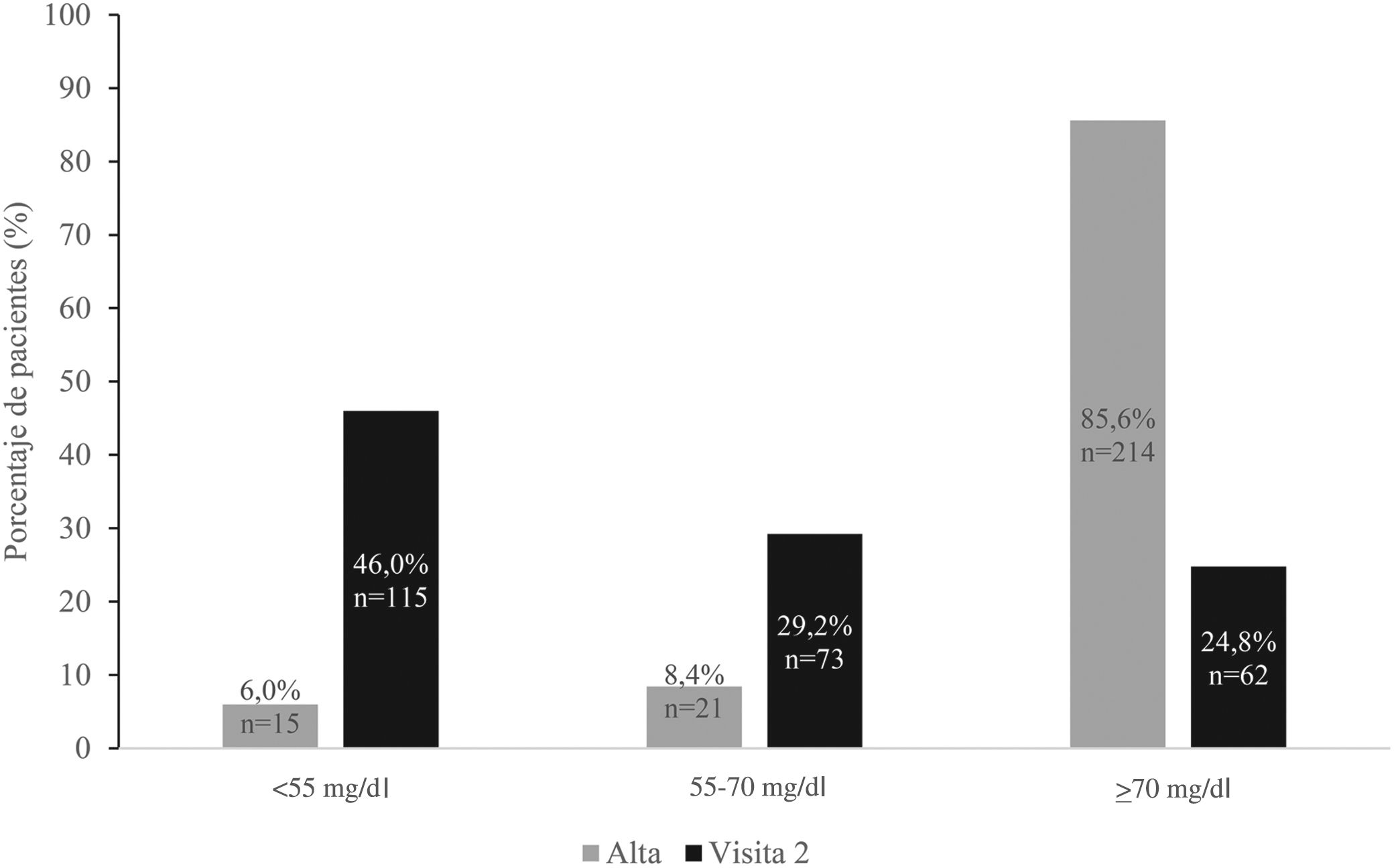
La dislipemia fue una comorbilidad presente en el 24,6% de la muestra (tabla 1), con un valor medio de cLDL de 108,7±45,4mg/dl (fig. 2). En el momento del alta hospitalaria la mayoría de los pacientes (>90%) presentaban cLDL≥55mg/dl (fig. 3), de los cuales el 37,5% alcanzó niveles de control en V1 y el 42,4% en V2 (tabla 4 y fig. 4). En general, se observó una disminución significativa de la media de cLDL entre el alta frente a V1 y el alta frente a V2 (p<0,0001, en ambos casos; fig. 2, tablas 1 y 2 del material adicional). El valor medio de cLDL al final del estudio fue de 58,7±20,4mg/dl (fig. 2).
Representación gráfica de los valores medios de cLDL (A), PA (B) e IMC (C) de la población del estudio en cada visita y de la significación estadística obtenida tras realizar comparaciones pareadas entre visitas (tabla 1 del material adicional). cLDL: colesterol unido a lipoproteínas de baja densidad; IMC: índice de masa corporal; PA: presión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Comparaciones estadísticas del colesterol LDL, la presión arterial y el metabolismo glucídico, entre los 3 diferentes momentos del estudio (alta, V1 y V2)
| V1 | V2 | ||||||
|---|---|---|---|---|---|---|---|
| Control, n (%) | No control, n (%) | p* (alta frente a V1) | Control, n (%) | No control, n (%) | p* (alta frente a V2) | ||
| Colesterol LDL. Control: <55mg/dl, No control: ≥55mg/dl | |||||||
| Control, n (%) | Al alta | 11 (4,4) | 5 (2,0) | <0,0001 | 9 (3,6) | 6 (2,4) | <0,0001 |
| No control, n (%) | 95 (37,5) | 142 (56,1) | 106 (42,4) | 129 (51,6) | |||
| N válida | 253 | 258 | |||||
| Presión arterial. Control: PAS <130mmHg y PAD <80mmHg en <65 años o PAS <140mmHg y PAD <90mmHg en ≥65 años | |||||||
| Control, n (%) | Al alta | 118 (41,7) | 52 (18,4) | 0,765 | 100 (39,1) | 57 (22,3) | 0,132 |
| No control, n (%) | 49 (17,3) | 64 (22,6) | 42 (16,4) | 57 (22,3) | |||
| N válida | 283 | 256 | |||||
| Metabolismo glucídico. Control: HbA1c<6,5%, No control: ≥6,5% | |||||||
| Control, n (%) | Al alta | 131 (73,2) | 4 (2,2) | 0,527 | 155 (73,1) | 9 (4,2) | 0,059 |
| No control, n (%) | 6 (3,4) | 38 (21,2) | 19 (9,0) | 29 (13,7) | |||
| N válida | 179 | 212 | |||||
cLDL: colesterol unido a lipoproteínas de baja densidad; HbA1c: glucohemoglobina; PAD: presión arterial diastólica; PAS: presión arterial sistólica; V1: visita 1; V2: visita 2.
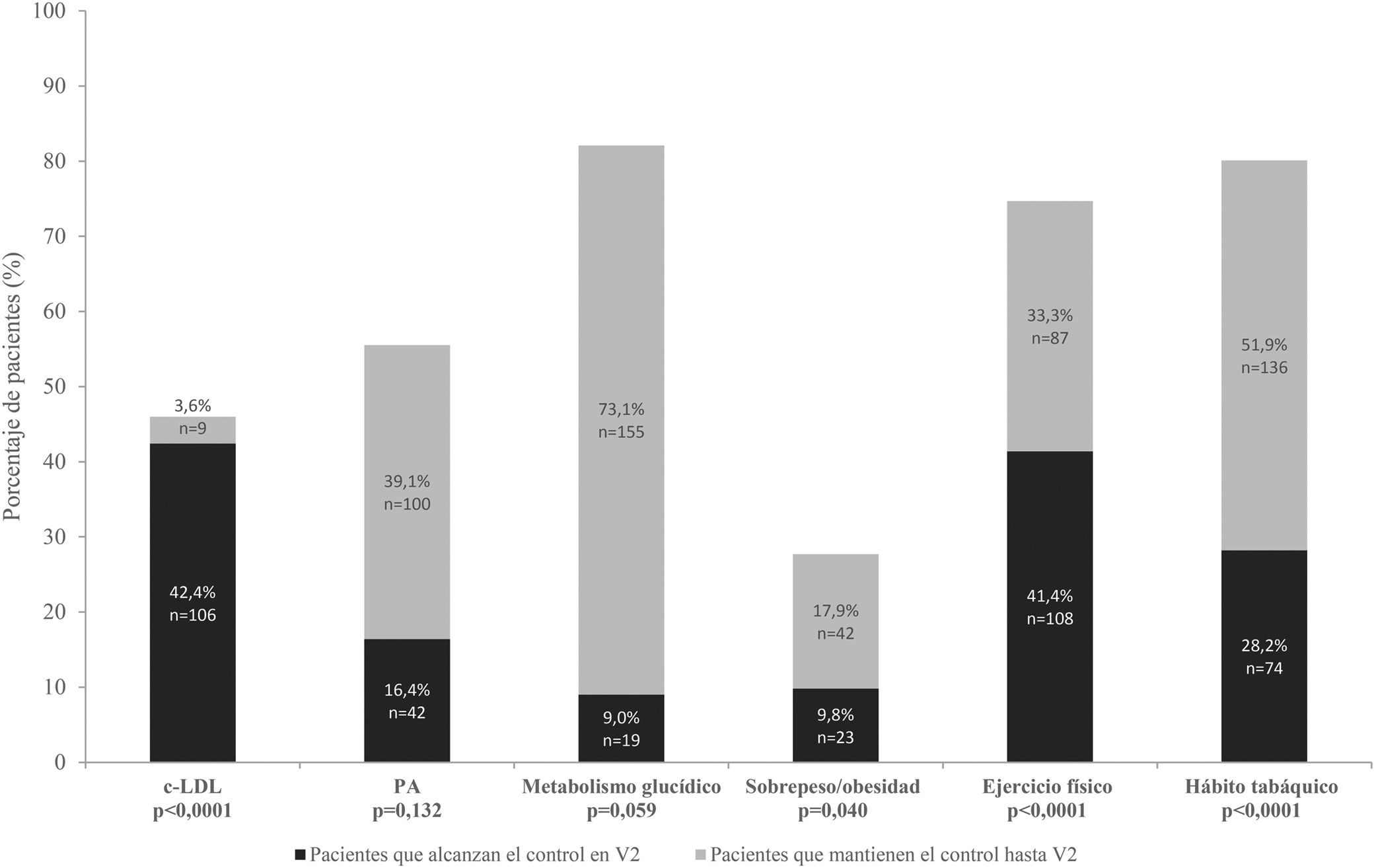
Control de los factores de riesgo al final del estudio. Pacientes que alcanzan control en V2: pacientes no controlados al alta pero que alcanzan control al final del estudio. Pacientes que mantienen el control hasta V2: pacientes controlados desde el alta hasta el final del estudio. Significación estadística obtenida tras realizar comparaciones pareadas entre visitas - Alta y V2 (tabla 4 y tabla 5). cLDL: colesterol unido a lipoproteínas de baja densidad; PA: presión arterial; V1: visita 1; V2: visita 2.
La hipertensión arterial estuvo presente en el 29,5% de los pacientes, donde se observó una media de presión arterial sistólica (PAS)/presión arterial diastólica (PAD) en el momento del alta dentro del rango de la normalidad (PAS 125,6±18,9mmHg y PAD 75,4±11,6mmHg; fig. 2). Los valores medios de PA se mantuvieron estables a lo largo del estudio, con un ligero aumento en las cifras de PAS al final del seguimiento, pero sin relevancia clínica (fig. 2; tabla 1 del material adicional). El 55,5% de los pacientes alcanzaron o se mantuvieron en cifras de PA controladas al final del estudio (tabla 4 y fig. 4).
Control de glucohemoglobinaCon respecto al metabolismo glucídico, el 22,5% de los pacientes presentaban DM2 como comorbilidad. En general existió un adecuado control en las sucesivas visitas (más del 70% de los pacientes tenían glucohemoglobina [HbA1c]<6,5%, al alta, en V1 y V2). El 9,0% no tenía los valores de HbA1c controlados al alta, pero alcanzaron control en V2 mientras que el 73,1% lo mantuvo desde el alta (tabla 4 y fig. 4). No se observaron diferencias estadísticamente significativas en ninguna de las comparaciones entre las visitas (tabla 4; tabla 1 del material adicional).
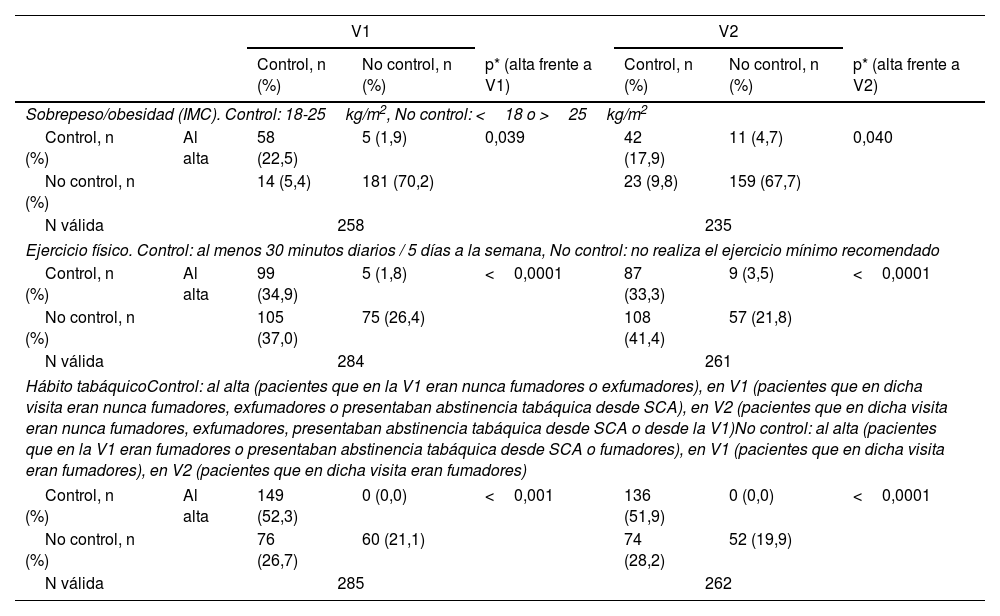
Sobrepeso/obesidadEl porcentaje de pacientes con control aumentó a lo largo del estudio, siendo al alta, en V1 y en V2 del 24,4%, 28,2% y 28,8%, respectivamente (tabla 3 del material adicional). El 9,8% de los pacientes alcanzaron niveles de control del IMC y el 17,9% lo mantuvieron hasta la V2 (fig. 4). Las disminuciones del IMC fueron estadísticamente significativas a lo largo del estudio: alta frente a V1 (p<0,0001) y alta frente a V2 (p<0,0001) (fig. 2; tabla 1 del material adicional).
Hábito tabáquicoEl 24,8% de los pacientes que dejaron de fumar desde el SCA se mantuvieron sin fumar hasta V2, el 3,4% lo dejó en la V1 (tabla 3 del material adicional). En general los no fumadores o exfumadores de más de un año mantuvieron su estado hasta el final del estudio, pero un 19,9% continuó siendo fumador en V2 a pesar del SCA (tabla 5 y fig. 4). Se observaron diferencias estadísticamente significativas en las comparaciones con respecto al alta (alta frente a V1, p<0,001 y alta frente a V2, p<0,0001; tabla 5).
Comparaciones estadísticas entre los 3 diferentes momentos del estudio del sobrepeso/obesidad, el ejercicio físico y el tabaquismo
| V1 | V2 | ||||||
|---|---|---|---|---|---|---|---|
| Control, n (%) | No control, n (%) | p* (alta frente a V1) | Control, n (%) | No control, n (%) | p* (alta frente a V2) | ||
| Sobrepeso/obesidad (IMC). Control: 18-25kg/m2, No control: <18 o >25kg/m2 | |||||||
| Control, n (%) | Al alta | 58 (22,5) | 5 (1,9) | 0,039 | 42 (17,9) | 11 (4,7) | 0,040 |
| No control, n (%) | 14 (5,4) | 181 (70,2) | 23 (9,8) | 159 (67,7) | |||
| N válida | 258 | 235 | |||||
| Ejercicio físico. Control: al menos 30 minutos diarios / 5 días a la semana, No control: no realiza el ejercicio mínimo recomendado | |||||||
| Control, n (%) | Al alta | 99 (34,9) | 5 (1,8) | <0,0001 | 87 (33,3) | 9 (3,5) | <0,0001 |
| No control, n (%) | 105 (37,0) | 75 (26,4) | 108 (41,4) | 57 (21,8) | |||
| N válida | 284 | 261 | |||||
| Hábito tabáquicoControl: al alta (pacientes que en la V1 eran nunca fumadores o exfumadores), en V1 (pacientes que en dicha visita eran nunca fumadores, exfumadores o presentaban abstinencia tabáquica desde SCA), en V2 (pacientes que en dicha visita eran nunca fumadores, exfumadores, presentaban abstinencia tabáquica desde SCA o desde la V1)No control: al alta (pacientes que en la V1 eran fumadores o presentaban abstinencia tabáquica desde SCA o fumadores), en V1 (pacientes que en dicha visita eran fumadores), en V2 (pacientes que en dicha visita eran fumadores) | |||||||
| Control, n (%) | Al alta | 149 (52,3) | 0 (0,0) | <0,001 | 136 (51,9) | 0 (0,0) | <0,0001 |
| No control, n (%) | 76 (26,7) | 60 (21,1) | 74 (28,2) | 52 (19,9) | |||
| N válida | 285 | 262 | |||||
IMC: índice de masa muscular; SCA: síndrome coronario agudo; V1: visita 1; V2: visita 2.
Se observaron mejoras en el cumplimiento de ejercicio físico (al menos 30 minutos de ejercicio diario al menos 5 días a la semana) desde el alta hospitalaria hasta V2 (tabla 3 del material adicional). La mayoría de los pacientes inician rutinas de ejercicio físico o las mantienen tanto en V1 como en V2 (p<0,0001, en ambos casos) (fig. 4 y tabla 5).
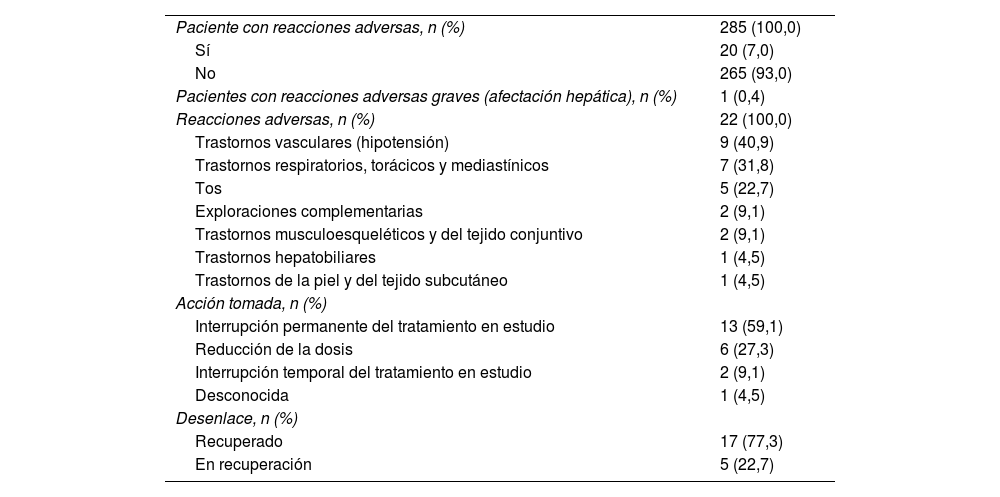
Reacciones adversasUn total de 285 participantes formaron parte de la muestra de seguridad, y solo 20 (7,0%) comunicaron alguna reacción adversa, con un recuento total de 22. Solo una fue grave (lesión hepática, codificada según diccionario MedDRA). Adicionalmente, no se observaron eventos adversos con desenlace mortal.
Las reacciones adversas más comunes fueron hipotensión (40,9%) y tos (22,7%). Mayoritariamente, las medidas adoptadas tras sufrir la reacción adversa fueron la discontinuación permanente del tratamiento (59,1%), la discontinuación temporal (9,1%) o la reducción de dosis (27,3%). En la mayoría de los casos (77,3%) el desenlace registrado fue la recuperación (tabla 6).
Reacciones adversas en la muestra de seguridad
| Paciente con reacciones adversas, n (%) | 285 (100,0) |
| Sí | 20 (7,0) |
| No | 265 (93,0) |
| Pacientes con reacciones adversas graves (afectación hepática), n (%) | 1 (0,4) |
| Reacciones adversas, n (%) | 22 (100,0) |
| Trastornos vasculares (hipotensión) | 9 (40,9) |
| Trastornos respiratorios, torácicos y mediastínicos | 7 (31,8) |
| Tos | 5 (22,7) |
| Exploraciones complementarias | 2 (9,1) |
| Trastornos musculoesqueléticos y del tejido conjuntivo | 2 (9,1) |
| Trastornos hepatobiliares | 1 (4,5) |
| Trastornos de la piel y del tejido subcutáneo | 1 (4,5) |
| Acción tomada, n (%) | |
| Interrupción permanente del tratamiento en estudio | 13 (59,1) |
| Reducción de la dosis | 6 (27,3) |
| Interrupción temporal del tratamiento en estudio | 2 (9,1) |
| Desconocida | 1 (4,5) |
| Desenlace, n (%) | |
| Recuperado | 17 (77,3) |
| En recuperación | 5 (22,7) |
Porcentajes calculados sobre el total de reacciones adversas registradas (n=22).
Codificación según diccionario MedDRA, versión 24.0 (clasificación por grupos y sistemas y términos preferentes).
Entre las distintas estrategias terapéuticas en la prevención CV, se encuentran las combinaciones fijas y los policomprimidos17-19. En el estudio SECURE11, un ensayo clínico aleatorizado, controlado, multinacional, de fase 3, 2.499 pacientes mayores de 65 años que habían sufrido en los últimos 6 meses un IM fueron aleatorizados a recibir tratamiento con el policomprimido CNIC, o tratamiento habitual durante 36 meses. Se evidenció un significativo menor riesgo de ECAM (variable combinada de muerte CV, IM no fatal, ictus isquémico no fatal o revascularización urgente) tras un IM, tomando el policomprimido en comparación con el tratamiento convencional (9,5% frente al 12,7%; hazard ratio [HR]=0,76, IC95%, 0,60-0,96, p=0,02). De forma similar, en el estudio de 2años de vida real NEPTUNO en pacientes con enfermedad CV aterosclerótica establecida este policomprimido se asoció con reducciones significativas de la incidencia acumulada de ECAM recurrentes frente a 3 grupos control (22%, p=0,017; 25%, p=0,002 y 27%, p=0,001; frente a monocomponentes, equipotentes y otros tratamientos, respectivamente)12. El policomprimido CNIC ha demostrado una mejora en la adherencia y en el control de FRCV frente a tratamientos habituales o los componentes por separado en pacientes que han sufrido eventos coronarios agudos13-15,20.
Los policomprimidos pueden presentar también limitaciones como el impedimento del ajuste de dosis, afectando a la individualización del tratamiento y, en algunos casos, a la exposición a una terapia innecesaria o a efectos adversos21,22. En el caso del policomprimido CNIC en estudio, existen varias presentaciones con diferentes dosis de 2 de sus componentes4 que facilitan la individualización y la combinación con otros fármacos para alcanzar los objetivos terapéuticos10. En nuestro estudio, la tasa de mantenimiento del tratamiento de base al alta fue elevada (76,5%). La presentación más utilizada, en más de la mitad de los participantes, fue la que contenía menor dosis de ramipril y mayor dosis de atorvastatina, 100mg/40mg/2,5mg. No se comunicó prácticamente las presentaciones del policomprimido CNIC con 20mg de atorvastatina, hecho que se puede relacionar con las recomendaciones de las guías de práctica clínica sobre la gestión de las hiperlipidemias y el SCA. Estas recomiendan estatinas de alta potencia en regímenes de alta intensidad para la prevención secundaria cardiovascular. Dichas terapias de alta intensidad incluyen atorvastatina en dosis de 40 y 80mg, mientras que la dosis de 20mg es considerada de intensidad moderada23.
En el estudio NEPTUNO12, también se estudió la efectividad del policomprimido CNIC sobre el control de FRCV. La proporción de pacientes que alcanzaron control de PA (<130/80mmHg) aumentó significativamente en las cohortes del policomprimido CNIC y los monocomponentes. Asimismo, el policomprimido CNIC mostró una reducción significativa del cLDL en comparación con las otras cohortes (cLDL, −19,6mg/dl frente a −12,9; −12,3 y −9,1mg/dl, respectivamente; p<0,001).
En este estudio, al igual que en las comparaciones con grupos control en el estudio NEPTUNO12 y el estudio SORS, un registro prospectivo de práctica clínica11, los niveles medios de cLDL se redujeron significativamente. Aunque en la última visita de nuestro estudio aun había un alto porcentaje de participantes con cifras de cLDL≥55mg/dl, los resultados de control en V1 y V2 (41,2% y 45,3%) fueron mejores en comparación con otros estudios. En este contexto, cabe mencionar los estudios transversales europeos Da Vinci24, realizados en pacientes de 18 países tratados con hipolipemiantes para prevención primaria o secundaria, o Euroaspire V25 en pacientes de 27 países entrevistados a los 6 meses - 2 años de hospitalización por enfermedad coronaria. En ambos, el punto de corte fue más alto, 70mg/dl, con cifras de control del 18% y 32%, respectivamente.
En cuanto al metabolismo glucídico, en estudios anteriores los pacientes con IM fueron tratados durante 6 meses con 80mg de atorvastatina y mostraron un aumento de la glucohemoglobina (HbA1c, de 6,19 a 6,43; p=0,001). Si bien, el ajuste de la dosis podría reducir las complicaciones26. No obstante, con los 40mg utilizados en este análisis, la HbAc1 se mantuvo controlada en la mayoría de los casos en todas las visitas, y más del 80% de los pacientes con falta de control pasaron a estarlo en la V2.
Los efectos secundarios de los policomprimidos fueron previamente estudiados en los ensayos SPACE27 o FOCUS20. El primero es un metaanálisis de datos individuales de 3 estudios prospectivos basados en el mismo protocolo con adaptaciones regionales (UMPIRE, Kanyini-GAP e IMPACT), de diseño aleatorizado, abierto y de criterios de valoración ciegos que comparaban el tratamiento con un policomprimido (AAS 75mg, simvastatina 40mg, lisinopril 10mg y atenolol 50mg o hidroclorotiazida 12,5mg) y la terapia habitual27. El ensayo controlado y aleatorizado FOCUS20 con una duración de 9 meses comparó otro policomprimido (AAS 100mg, simvastatina 40mg y ramipril 2,5; 5 o 10mg) con los 3 principios activos por separado. El perfil de seguridad fue similar en ambos grupos, en los 2 estudios20,27. Entre los pocos casos de efectos secundarios de este estudio, los eventos más comunicados fueron tos e hipotensión como en la mayoría de los resultados de los ensayos clínicos, con policomprimidos compuestos por AAS, estatinas y antihipertensivos, analizados en la revisión de Chow y Meng28. La tos irritativa es un efecto adverso extensamente documentado en el tratamiento con IECA con un rango de incidencias mundial de 3,9-35%29,30, entre el que se encuentra el 22,7% de nuestro estudio. La hipotensión es también un efecto adverso frecuente en el tratamiento antihipertensivo31. Sin embargo, la clasificación de la hipotensión como reacción adversa podría considerarse en algunos casos como errónea. Esto se debe a la posibilidad de que se produjera hipotensión porque el paciente presentaba disminución de su PA con las medidas higiénico-dietéticas y no necesitara tratamiento antihipertensivo, lo que llevó a su retirada o disminución de dosis. Por lo tanto, la hipotensión en algunas situaciones no debería ser considerada como reacción adversa al fármaco, sino como mejoría de la enfermedad.
LimitacionesEntre las limitaciones del estudio se encuentra el carácter retrospectivo de parte de este. La información utilizada en este caso es la recogida en las historias clínicas sin un diseño previo de su obtención. De esta forma, algunos de los datos de pacientes pueden no estar disponibles. Además, el tiempo de seguimiento en comparación con otros estudios que evalúan el policomprimido CNIC12,15,17-19 es corto, por lo que fue necesario prolongarlo para obtener resultados más veraces. Asimismo, podría existir un infradiagnóstico inicial de la dislipemia en los participantes, ya que al inicio del estudio solo la presentaba el 24,6% y, sin embargo, al alta hospitalaria el 93,6% mostraba niveles de cLDL superiores a 55mg/dl. Se tuvieron en cuenta tanto los posibles sesgos de selección de pacientes inherentes a todo estudio, donde los pacientes muy complejos con polipatología y polifarmacia no se incluyeron, como los sesgos de sexo y género, siempre de acuerdo con el diseño metodológico del estudio (inclusión consecutiva).
ConclusionesEl tratamiento con policomprimido CNIC al alta tras un primer SCA es efectivo y seguro, sin producirse cambios, como tratamiento de base, en la mayor parte de pacientes. La dosificación más prescrita es la de mayor dosis de atorvastatina (40mg), y generalmente se asocia, al menos, un fármaco coadyuvante. Los cambios de dosis se efectuaron principalmente con el fin de optimizar su efecto terapéutico.
- -
Las guías clínicas recomiendan principalmente el uso de hipolipemiantes, antiagregantes plaquetarios y antihipertensivos, destacando estatinas, AAS e IECA.
- -
El estudio SECURE ha evidenciado un significativo menor riesgo de ECAM mediante la administración del policomprimido CNIC tras un IM.
- -
El policomprimido CNIC formado por AAS, atorvastatina y ramipril ha demostrado efectividad en el control de la PA y cLDL en prevención secundaria.
- -
La mayoría de los pacientes (76,5%) mantuvieron el tratamiento de base con el policomprimido CNIC desde el alta. La formulación más utilizada fue AAS 100mg, atorvastatina 40mg y ramipril 2,5mg (55,8%).
- -
El 83,2% de los tratamientos coadyuvantes eran prescritos al alta junto al policomprimido CNIC, de los que destacan los antihipertensivos (34,9%) y los hipolipemiantes (28,2%).
- -
Al alta >90% de los pacientes presentaban valores de cLDL≥55mg/dl (108,7±45,4mg/dl). Se observó una disminución significativa de la media de cLDL entre el alta V1 y el alta V2; p<0,0001 en ambos casos.
El trabajo fue financiado por Ferrer Internacional.
Consideraciones éticasLos procedimientos fueron aprobados por el Comité de ética de la investigación con medicamentos de Galicia y se adhirieron a la Declaración de Helsinki. Los pacientes entregaron el consentimiento informado de su participación por escrito. Se han tenido en cuenta los posibles sesgos de sexo y género en la elaboración de este artículo. El manuscrito cumple con las directrices STROBE.
Declaración sobre el uso de inteligencia artificialNo se usó ninguna herramienta de inteligencia artificial para preparar este trabajo.
Contribución de los autoresTodos los autores contribuyeron a la recopilación de datos, revisaron críticamente el manuscrito y aprobaron su publicación en la forma actual. M. Bravo Amaro y L. Pérez de Isla redactaron el manuscrito.
Conflicto de interesesM. Bravo Amaro, F. Marín, L. García Bueno y L. Pérez de Isla recibieron apoyo de Ferrer Internacional para el manuscrito presentado. Los siguientes autores fueron receptores de pagos u honorarios por conferencias, presentaciones, paneles de conferenciantes, redacción de manuscritos o eventos educativos: M. Bravo Amaro (Daichi Sankyo, Novartis, Amgen y Novo Nordisk), F. Marín (Boehringer-Ingelheim, AstraZeneca), L. Pérez de Isla (Novartis, Amgen, MSD). F. Marín (Boehringer-Ingelheim y Pfizer/BSM) y L. Pérez de Isla (Amgen, Sanofi y Novartis) por consultorías. F. Marín recibió pagos por asistir a reuniones o viajes, así como por la participación en comités de expertos (CRI-AFNET). El resto de los autores declaran no tener conflicto de intereses.
Los autores agradecen a M. Clemente y C. Romero de Adknoma Health Research su ayuda en el desarrollo del estudio y apoyo editorial.