La insuficiencia cardiaca (IC) presenta aspectos diferenciales entre géneros en la epidemiología, fisiopatología, formas clínicas de presentación y tratamiento que han sido previamente estudiados. En primer lugar, la IC es una causa frecuente de muerte en la mujer (5,8 frente a 3,2% en los varones, según datos del Instituto Nacional de Estadística 2017), así como de hospitalización y baja calidad de vida, a pesar de que inicialmente, una mayor prevalencia de fracción eyección conservada en las mujeres, sugiera un mejor pronóstico. Por otra parte, los fármacos basados en la evidencia científica y las terapias más avanzadas se utilizan menos en las mujeres con IC. Los factores que pueden influir en estos aspectos diferenciales son objeto de esta revisión.
In heart failure (HF) there are different aspects between genders in the epidemiology, pathophysiology, clinical forms of presentation, and treatment that have been previously studied. On the one hand, HF is a frequent cause of death in women (5.8% vs 3.2% in men, according to Instituto Nacional de Estadística 2017 data), as well as hospital admissions and a lower quality of life. This is despite the fact that initially, a higher prevalence of preserved ejection fraction in women suggests a better prognosis. On the other hand, drugs based on scientific evidence and the most advanced therapies are also less used in women with HF. The factors that can influence these different aspects are the subject of this review.
La insuficiencia cardiaca (IC) es uno de los grandes problemas de salud relacionados con la cardiología. Como se pone de manifiesto en el último informe RECALCAR 2018 realizado por la Sociedad Española de Cardiología1, la mortalidad hospitalaria de los pacientes ingresados en los hospitales del sistema público español se sitúa en torno al 10%, sin mejora en los últimos años. La mortalidad tras el alta hospitalaria está alrededor del 10-15% por año, lo que representa una mortalidad a los 5 años en torno al 50%. La recurrencia de descompensaciones es muy elevada, siendo la IC la única enfermedad cardiaca cuya tasa de ingresos sigue en aumento en nuestro país en la última década1. Y todo ello a pesar de los notables avances de los últimos años en su fisiopatología, diagnóstico y tratamiento, recogidos en las guías de práctica clínica de la Sociedad Europea de Cardiología2.
Uno de los aspectos menos conocidos sobre la IC, y que puede influir de forma notable en sus resultados e indicadores, es el de las posibles diferencias existentes en relación con el género. Las mujeres han estado y siguen estando infrarrepresentadas en la gran mayoría de los ensayos clínicos, asumiéndose que los resultados obtenidos en una población mayoritariamente masculina pueden extrapolarse sin más a las mujeres. Sin embargo, pueden existir diferencias de interés, tanto en la epidemiología, etiología y fisiopatología como en la respuesta al tratamiento. Aspectos diferenciales como la mayor prevalencia de IC con fracción de eyección conservada (ICFEc), la existencia de tipos específicos de IC en la mujer, como la miocardiopatía periparto, la diferente respuesta a algunos fármacos, el acceso a los diversos tratamientos, o a la terapia de resincronización cardiaca se merecen una revisión a fondo. En este artículo se revisan estos y otros temas que creemos que pueden ayudar a un mejor conocimiento de las características diferenciales de la IC en la mujer en la actualidad.
Aspectos epidemiológicosLos estudios epidemiológicos de IC sugieren importantes diferencias entre los varones y las mujeres. Estas diferencias no son uniformes y varían dependiendo de múltiples factores que incluyen criterios diagnósticos, entorno y época en que se realizó el estudio, así como de las características de los pacientes.
Tanto la incidencia como la prevalencia de la IC aumentan drásticamente con la edad. Según datos publicados en el 2014 en Estados Unidos la incidencia de IC en personas >45 años era de 825.000 casos (395.000 varones y 430.000 mujeres) y la prevalencia de 5.100.000 casos (2,1% varones y 1,8% mujeres)3.
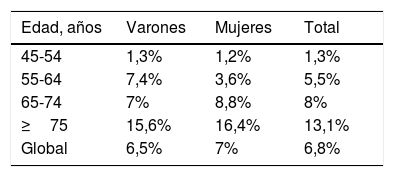
No se dispone de datos de incidencia en España, pero sí de prevalencia. Según el estudio PRICE4 publicado en 2008, tras evaluar 1.776 personas ≥45 años en 15 centros, la prevalencia ponderada de IC era de 6,8% (intervalo de confianza del 95%: 4,9-8,7%) y por género 6,5% en los varones y 7% en las mujeres. La prevalencia aumenta con la edad, especialmente en las mujeres, según se observa en la tabla 1.
Prevalencia de insuficiencia cardiaca por sexo y edad
| Edad, años | Varones | Mujeres | Total |
|---|---|---|---|
| 45-54 | 1,3% | 1,2% | 1,3% |
| 55-64 | 7,4% | 3,6% | 5,5% |
| 65-74 | 7% | 8,8% | 8% |
| ≥75 | 15,6% | 16,4% | 13,1% |
| Global | 6,5% | 7% | 6,8% |
Fuente: modificado con permiso de Anguita Sánchez et al.4.
En la fisiopatología de la IC en la mujer se han invocado múltiples aspectos que incluyen diferencias en la estructura del corazón, el metabolismo cardiaco y la disfunción vascular, promovidos entre otros por una expresión genética diferencial, una antropometría más pequeña, la presencia de estrógenos, un estado inflamatorio más elevado y la agrupación de varios factores de riesgo. Una visión diferente nos hace reflexionar sobre si las diferencias en la forma de presentación de la IC en la mujer son debidas a la predisposición de la mujer a padecer ICFEc o del varón a desarrollar IC con fracción de eyección reducida (ICFEr), ya que se ha observado que el corazón de la mujer tiene mayor resistencia a la pérdida de miocardiocitos tras el infarto de miocardio, una mayor recuperación de los mismos tras procedimientos de angioplastia coronaria y un menor remodelado excéntrico tras sufrir un infarto5.
Aproximadamente el 55% de los pacientes con IC sintomática tienen ICFEc. La ICFEc se asocia a una elevada mortalidad, comparable a la ICFEr, y su prevalencia va en aumento. Respecto a los pacientes con ICFEr aquellos con ICFEc tienen más edad, hipertensión, obesidad, anemia y con mayor frecuencia son mujeres6. De hecho, aproximadamente un 66% de los pacientes con ICFEc son mujeres, mientras que solo el 40% de los pacientes con ICFEr lo son. Por otra parte, la mujer puede padecer algún tipo de IC específica, como la miocardiopatía periparto, que aunque tiene una baja incidencia (1:5.000 nacimientos en Estados Unidos), presenta un relativo buen pronóstico; el 50-80% recupera la fracción de eyección del ventrículo izquierdo (FEVI) en un periodo de 6 meses.
En España, según el Instituto Nacional de Estadística, en el año 2017 fallecieron 19.165 personas por IC (aproximadamente el 4,5% del total de defunciones), de las cuales, 12.201 eran mujeres y 6.964 varones, por lo que la tasa de mortalidad en mujeres es del 5,8% y en varones del 3,2%7.
Un dato muy interesante es el análisis sobre la mortalidad prematura (definida como toda muerte antes de los 75 años de edad) por IC en España. En este estudio se observó que la mortalidad prematura por IC supuso el 10,9% del total, mayor en los varones que en las mujeres, y que en ambos géneros se produjo una reducción media anual en los últimos años del 2,27% en varones y del 4,53% en mujeres8.
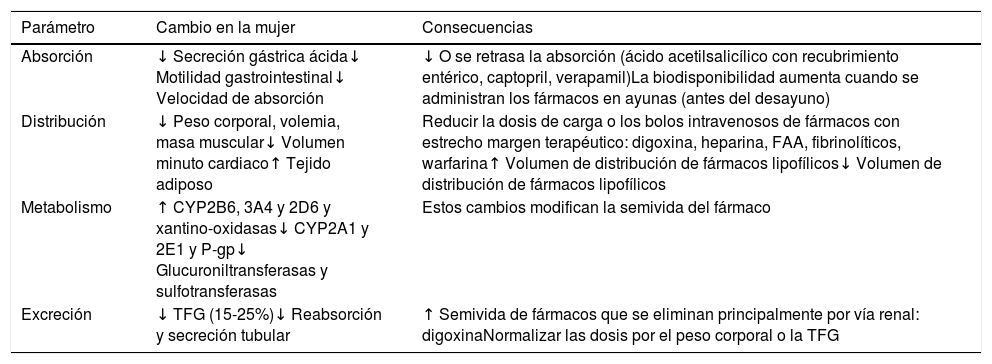
Utilización del tratamiento farmacológico en la mujer con insuficiencia cardiacaLa prescripción de fármacos en la mujer con IC tiene varias características diferenciales con respecto a los varones, que se resumen en la tabla 2. Además, las mujeres presentan importantes diferencias en la composición corporal, niveles hormonales y características farmacodinámicas y farmacocinéticas de los fármacos cardiovasculares9–12 (tabla 3).
Características diferenciales a tener en cuenta al prescribir fármacos en mujeres con insuficiencia cardiaca
| 1. La mujer y el varón difieren en: |
| Composición corporal |
| Niveles hormonales (ciclo menstrual/embarazo/menopausia) |
| Características farmacodinámicas (cambios en el número de receptores y/o en las vías de transducción de señales) |
| Características farmacocinéticas (absorción, distribución, metabolismo y excreción) |
| 2. En muchas ocasiones la mujer no recibe el tratamiento recomendado en las guías clínicas |
| Reciben más diuréticos, pero menos bloqueadores beta e IECA |
| Las diferencias de prescripción disminuyen cuando quien prescribe es una cardióloga |
| 3. En general, la mujer muestra una menor adherencia al tratamiento |
| 4. La mujer presenta una incidencia 1,5-1,7 veces mayor de reacciones adversas |
| Consecuencia de diferencias farmacocinéticas: estas diferencias desaparecen cuando la dosis se calcula con respecto al peso y masa corporales |
| IECA: producen una mayor incidencia de tos y deterioro de la función renal |
| Inhibidores del sistema renina-angiotensina-aldosterona: producen efectos teratogénicos |
| La digoxina aumenta la mortalidad en las mujeres cuando sus niveles plasmáticos>0,9ng/ml |
| Diuréticos tiazídicos y del asa producen una mayor incidencia de hiponatremia, hipopotasemia y arritmias cardiacas |
| El intervalo QT del electrocardiograma es más prolongado en las mujeres |
| 5. La mujer está infrarrepresentada en los ensayos clínicos controlados, un 35% |
| Las recomendaciones de las guías terapéuticas se basan en estudios realizados principalmente en varones y cuyos resultados se han extrapolado a la población general |
| La reducida inclusión de mujeres en los ensayos clínicos controlados explica las diferencias de género observadas con bloqueadores beta e IECA en pacientes con IC |
IC: insuficiencia cardiaca; IECA: inhibidor de la enzima de conversión de la angiotensina.
Diferencias de género en las características farmacocinéticas
| Parámetro | Cambio en la mujer | Consecuencias |
|---|---|---|
| Absorción | ↓ Secreción gástrica ácida↓ Motilidad gastrointestinal↓ Velocidad de absorción | ↓ O se retrasa la absorción (ácido acetilsalicílico con recubrimiento entérico, captopril, verapamil)La biodisponibilidad aumenta cuando se administran los fármacos en ayunas (antes del desayuno) |
| Distribución | ↓ Peso corporal, volemia, masa muscular↓ Volumen minuto cardiaco↑ Tejido adiposo | Reducir la dosis de carga o los bolos intravenosos de fármacos con estrecho margen terapéutico: digoxina, heparina, FAA, fibrinolíticos, warfarina↑ Volumen de distribución de fármacos lipofílicos↓ Volumen de distribución de fármacos lipofílicos |
| Metabolismo | ↑ CYP2B6, 3A4 y 2D6 y xantino-oxidasas↓ CYP2A1 y 2E1 y P-gp↓ Glucuroniltransferasas y sulfotransferasas | Estos cambios modifican la semivida del fármaco |
| Excreción | ↓ TFG (15-25%)↓ Reabsorción y secreción tubular | ↑ Semivida de fármacos que se eliminan principalmente por vía renal: digoxinaNormalizar las dosis por el peso corporal o la TFG |
↑: aumenta; ↓: disminuye; FAA: fármacos antiarrítmicos; TFG: tasa de filtrado glomerular.
En la mujer disminuyen la secreción gástrica ácida y la motilidad gastrointestinal, lo que conduce a una absorción menor o más lenta de algunos fármacos (captopril, verapamilo y ácido acetilsalicílico con recubrimiento entérico)13–15. La biodisponibilidad aumenta cuando los fármacos se administran con el estómago vacío (por ejemplo antes del desayuno), y las mujeres deben esperar más tiempo después de comer si el medicamento se toma más de una vez al día. En las mujeres los fármacos presentan un menor volumen de distribución, ya que tienen tanto un menor peso corporal, como menor masa muscular, volemia y volumen minuto cardiaco8,9. Por ello se recomienda reducir la dosis de carga y los bolos intravenosos de fármacos cardiovasculares con índices terapéuticos estrechos (antiarrítmicos, digoxina, heparina) para reducir la incidencia de reacciones adversas10–12. A pesar del menor peso corporal, las mujeres tienen un mayor porcentaje de grasa corporal, lo que favorece un mayor volumen de distribución de los medicamentos lipofílicos. Además, la tasa de filtración glomerular es más reducida (10-25%), prolongándose la semivida de los fármacos que se eliminan fundamentalmente por vía renal.
Tratamiento de la insuficiencia cardiacaSe han descrito algunas diferencias de género en la eficacia de los fármacos recomendados en el tratamiento de los pacientes con ICFEr.
Bloqueadores beta adrenérgicosLos estudios CIBIS I, COPERNICUS y MERIT-HF sugerían que los bloqueadores beta reducían la mortalidad por cualquier causa o la mortalidad y hospitalización por IC en los varones, pero no en las mujeres (24-31% de los pacientes reclutados)9. Sin embargo, los estudios US Carvedilol Trial, CIBIS II y SENIORS demostraron que el carvedilol bisoprolol y nebivolol producían una reducción similar de la mortalidad u hospitalización por IC en ambos sexos9. En un estudio post-hoc del estudio MERIT-HF el metoprolol CR/XL reducía la mortalidad/hospitalizaciones por cualquier causa y las hospitalizaciones cardiovasculares, independientemente de la FEVI. Más aún, en un metaanálisis de los estudios (>8.900 pacientes mujeres) el metoprolol succinato, bisoprolol y carvedilol reducían la mortalidad total de forma similar en ambos sexos10.
DigoxinaEn la mujer las concentraciones plasmáticas de digoxina son más altas, ya que presentan un menor volumen de distribución y su aclaramiento renal es más lento10. Un análisis post-hoc del estudio DIG (5.281 varones, 1.519 mujeres) demostró que las mujeres posmenopáusicas con ICFEr tratadas con digoxina presentaron mayor mortalidad total que las tratadas con placebo (hazard ratio [HR]=1,23); este aumento no se observó en los varones14. Sin embargo, un análisis retrospectivo de este mismo estudio demostró una reducción de la mortalidad total (HR=0,80) y de la mortalidad y hospitalizaciones por IC (HR=0,73) en las mujeres cuando las digoxinemias estaban entre 0,5 y 0,9mg/ml, mientras que la mortalidad aumentaba cuando las digoxinemias eran ≥1,2ng/ml (HR=1,22)15. Igualmente, un subanálisis del estudio SOLVD no demostró la presencia de diferencias de género en el pronóstico de los pacientes tratados con digoxina10. Por todo lo anterior, las guías de la American College of Cardiology/American Heart Association (ACCF/AHA) recomiendan mantener digoxinemias entre 0,5-0,9ng/ml para reducir la mortalidad en las mujeres con IC16.
DiuréticosLas mujeres reciben más diuréticos, posiblemente debido a una mayor percepción de disnea, pero no se dispone de estudios que hayan evaluado las posibles diferencias en su eficacia (hospitalizaciones por IC) relacionadas con el sexo17. En las mujeres disminuye su eliminación renal y aumentan las concentraciones plasmáticas máximas y la incidencia de reacciones adversas (hiponatremia e hipopotasemia) y arritmias en las mujeres (presentan intervalos QT más largos)10. Sin embargo, no se recomiendan ajustes de dosis17.
Inhibidores del sistema renina-angiotensina-aldosteronaLos primeros ensayos clínicos (CONSENSUS-1, SAVE y SOLVD) describieron una mayor reducción de la mortalidad y hospitalizaciones por IC en los varones, pero no en las mujeres (<20% de los pacientes incluidos). Sin embargo, en un análisis de 6 ensayos clínicos controlados (AIRE, CONSENSUS, SAVE, SMILE, SOLVD, TRACE; 12.763 pacientes, 2.396 mujeres) realizados en pacientes con disfunción del ventrículo izquierdo tras el infarto, la reducción de la mortalidad total, reinfarto y hospitalización por IC eran comparables en ambos géneros18. Otro metaanálisis (5.399 varones y 1.587 mujeres) reveló una reducción similar de la mortalidad total (odds ratio [OR]=0,77) y la mortalidad u hospitalización por IC congestiva (OR=0,65) entre varones y mujeres10,19. Sin embargo, en otro estudio los inhibidores de la enzima de conversión de la angiotensina no reducían la morbilidad cuando se administraban en mujeres con disfunción sistólica asintomática del ventrículo izquierdo. Sorprendentemente, este estudio nunca ha sido reproducido20.
Muy recientemente, Sakata et al.21 analizaron 4.683 pacientes japoneses (1.495 mujeres) que presentaban mayor edad, menos cardiopatía isquémica y una IC más grave a pesar de que presentaban una FEVI conservada y recibían un tratamiento similar al de los varones. Tras 6,3 años de seguimiento la mortalidad total fue similar en ambos sexos, pero las mujeres presentaban una mayor mortalidad cardiovascular, particularmente las que presentaban una FEVI≥50%. El tratamiento con bloqueadores beta reducía la mortalidad en las mujeres, pero no en los varones con una FEVI≤40%, mientras que los inhibidores de la enzima de conversión de la angiotensina no mejoraban la mortalidad en las mujeres con una FEVI≥50%, pero sí en los varones.
Los estudios ELITE, LIFE, OPTIMAAL, VAL-HEFT, VALUE y VALIANT no demostraron la existencia de diferencias de género en los efectos de los antagonistas del receptor de la angiotensina ii en pacientes con IC10. Sin embargo, en el estudio CHARM (2.400 mujeres y 5.199 varones) el candesartán producía una reducción significativamente mayor de la mortalidad total y/o hospitalización por IC en las mujeres que en los varones22. El riesgo de hospitalización cardiovascular también era menor en las mujeres, principalmente debido a una reducción de las hospitalizaciones por IC. Estas diferencias no se explican por diferencias en la FEVI o la causa de la IC, sino probablemente por un mayor efecto beneficioso del candesartán en las mujeres.
Un estudio poblacional analizó las diferencias de género en la efectividad de los inhibidores de la enzima de conversión de la angiotensina y antagonistas de los receptores angiotensina-ii en 10.223 mujeres y 9.475 varones23. Las mujeres tratadas con un antagonista del receptor de la angiotensina ii presentaban una supervivencia significativamente mayor que las tratadas con un inhibidor de la enzima de conversión de la angiotensina; sin embargo, no se observaron diferencias en la supervivencia en los varones tratados con un inhibidor de la enzima de conversión de la angiotensina o un antagonista del receptor de la angiotensina ii.
En pacientes ambulatorios con ICFEr, el estudio PARADIGM-HF demostró que el sacubitrilo/valsartán era superior al enalapril para reducir el riesgo de hospitalización por IC y la mortalidad cardiovascular24. Al analizar la mortalidad cardiovascular sacubitrilo/valsartán producía una mejoría significativa en los varones, pero no en las mujeres. Sin embargo, se desconoce si estas diferencias se deben simplemente al menor número de mujeres incluidas en el estudio (<25%) o si existe una diferencia relacionada con el sexo en el beneficio pronóstico de este nuevo fármaco.
En el estudio RALES la espironolactona reducía la morbimortalidad en pacientes con IC de ambos sexos, aunque las mujeres representaron solo el 27% de los pacientes25. En el estudio EPHESUS se observó una tendencia a una mayor reducción de la mortalidad total a los 30 días en las mujeres con disfunción del ventrículo izquierdo tras el infarto, tratadas con eplerenona26. Tampoco se observó diferencias de género en el estudio EMPHASIS-HF que analizaba los efectos de la eplerenona en pacientes con IC leve (clase funcional de la New York Heart Association II, FEVI≤30%)27.
NitratosLas mujeres presentan concentraciones plasmáticas de dinitrato de isosorbida de liberación prolongada significativamente más altas, quizás por su menor peso corporal28. Aunque la importancia clínica de estos resultados se desconoce.
IvabradinaEn el estudio SHIFT la reducción de la morbimortalidad producida por la ivabradina fue similar en ambos sexos29.
Dinitrato de isosorbida junto con hidralazinaEl estudio A-HeFT demostró que en afroamericanos con ICFEr (clase funcional de la New York Heart Association III-IV) tratados con un inhibidor de la enzima de conversión de la angiotensina (o con antagonista del receptor de la angiotensina II) y bloqueadores beta, la combinación dinitrato de isosorbida, junto con hidralazina, reducía significativamente la mortalidad y las hospitalizaciones por IC en ambos sexos30.
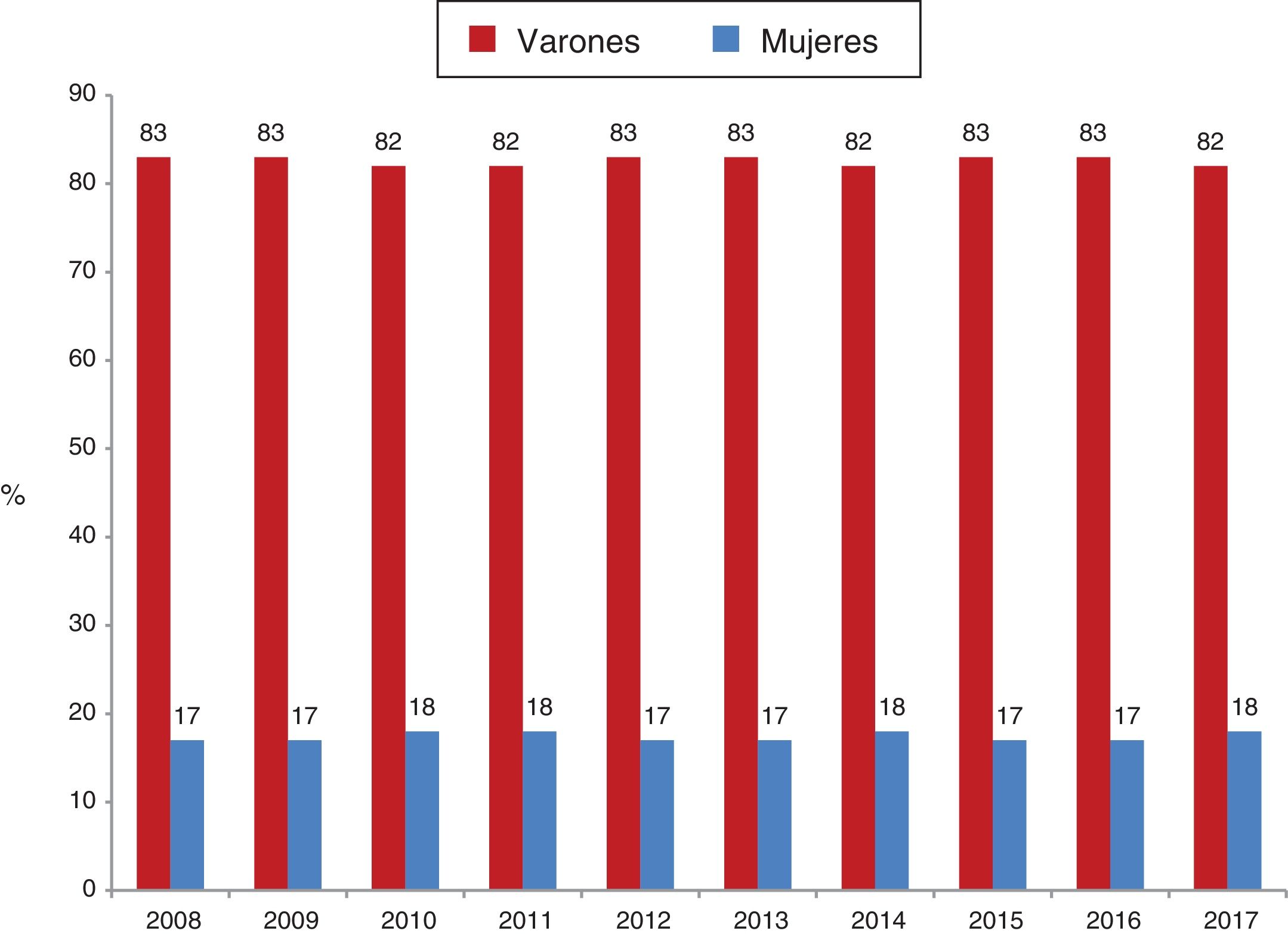
Diferencias de género en la utilización de la terapia de desfibrilación y resincronización cardiacaLas guías de práctica clínica recomiendan el implante de un desfibrilador automático implantable (DAI) en prevención primaria, en pacientes con IC y grave depresión de la función ventricular, sin hacer distinción de género en cuanto a su aplicabilidad. Sin embargo, los datos de la «vida real» evidencian diferencias en las tasas de implantes entre los varones y las mujeres. Así pues, los datos del Registro Español de Desfibrilador Automático Implantable, publicados anualmente por la Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología (SEC), desde el año 2005, muestran que solo un 17-18% del total de implantes se realizan en mujeres (fig. 1)31,32. Estas cifras son similares a las de otros registros, como el registro israelí o el sueco, en los que se comunica un porcentaje de implantes en mujeres del 17% y 20%, respectivamente33,34. Los mecanismos que pueden explicar estas diferencias no son del todo bien conocidos y son objeto de estudio.
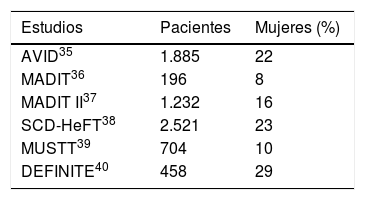
Factores que pueden influir en un bajo porcentaje de implantes de desfibrilador automático en mujeresBeneficio del desfibrilador automático implantable en mujeresEnsayos clínicos previos sugieren ausencia de beneficio del DAI en las mujeres, aunque en los principales estudios aleatorizados la inclusión de mujeres es baja35–40 (tabla 4).
Otros estudios más recientes muestran que el DAI reduce la mortalidad de forma similar, tanto en los varones como en las mujeres41. También hay datos contradictorios en cuanto a la incidencia de terapias apropiadas en ambos sexos. Mientras un registro americano ha comunicado una menor incidencia de terapias apropiadas en las mujeres, estos datos no se han confirmado en otros registros realizados en Canadá y Europa42,43.
Edad y comorbilidadesLas mujeres con IC son de mayor edad y presentan más comorbilidades que los varones (más incidencia de diabetes e hipertensión arterial), con un predominio de cardiopatía no isquémica y clase funcional más avanzada44. Esto podría haber desempeñado un papel importante a la hora de excluir a las mujeres de los ensayos clínicos y de indicar determinadas terapias. A pesar de que en las guías de práctica clínica no se establece un límite de edad para la indicación del DAI, los datos de vida real muestran que la edad media de implante en el registro español de DAI es de 61±13 años. Por tanto, la edad más avanzada de las mujeres podría influir en la menor tasa de implantes en mujeres32,44.
Cardiopatía subyacenteEn España el 53% de los implantes se realizan en pacientes con cardiopatía isquémica. El desarrollo de la enfermedad coronaria en la mujer ocurre aproximadamente 10 años más tarde que en el varón, por lo que la prevalencia es menor en la mujer45.
La fracción de eyecciónLos pacientes con FEVI<35% constituyen el 67,9% de los implantes en el registro español de implante de DAI. Sin embargo, la mujer presenta una mayor incidencia de ICFEc. Según datos comunicados a partir del análisis de los pacientes remitidos por primera vez a una unidad de IC de un hospital terciario, durante el periodo 2010-2015, un 38% eran elegibles para el implante de DAI en prevención primaria, y de estos únicamente el 22% eran mujeres46.
Evolución del implante de desfibrilador automático implantable en la última décadaEn este escenario la irrupción de la terapia de resincronización cardiaca sí ha puesto de manifiesto diferencias notables en el beneficio de esta terapia en función del sexo. En el estudio MADIT-CRT la terapia de resincronización añadida al DAI demostró un 69% de reducción de la mortalidad en la mujer, frente al 28% en el varón47. Estos datos han sido avalados por registros nacionales en los que se observa que las mujeres a las que se implanta una terapia de resincronización cardiaca-DAI presentan menor mortalidad y menos terapias apropiadas respecto a los varones48. La menor susceptibilidad de la mujer a presentar arritmias ventriculares, y la mayor prevalencia de cardiopatía no-isquémica en la mujer son 2 factores que pueden explicar el mayor beneficio de la terapia de resincronización cardiaca en la mujer. Cabría esperar que estos datos propiciaran un aumento de los implantes en las mujeres. Sin embargo, algunos estudios recientes apuntan a un aumento en las diferencias de sexo en la utilización de la terapia de resincronización cardiaca con o sin DAI49 Una encuesta recientemente publicada por la Sociedad Europea de Cardiología revela que el 75% de los implantes son remitidos desde centros implantadores50. Por tanto, los pacientes que no son valorados en centros terciarios o universitarios tienen un acceso limitado a la terapia. Otros estudios apuntan a una menor utilización de la terapia en función de factores demográficos, socioeconómicos, organizativos y de formación clínica de los propios médicos. Así, el registro sueco mostró que la probabilidad de que un paciente se considere para la terapia de resincronización cardiaca es mucho mayor si se valora por un cardiólogo que por otros especialistas o por médicos de atención primaria51.
Tratamiento de la insuficiencia cardiaca avanzadaLa IC avanzada se define como la presencia de síntomas graves persistentes y progresivos a pesar de recibir el tratamiento médico, quirúrgico y con dispositivos apropiados. Se estima que representa entre un 1-10% de los pacientes con IC52. Los pacientes que la padecen tienen un pronóstico ominoso, por lo que precisan terapias avanzadas como el trasplante cardiaco (TxC) y/o los dispositivos de asistencia ventricular izquierda.
Trasplante cardiacoEl TxC es el tratamiento de elección en pacientes con IC avanzada que no tienen comorbilidades significativas. Según datos del registro de la International Society for Heart and Lung Transplantation, desde el inicio de la técnica se han realizado más de 140.000 TxC en el mundo. A pesar de que el porcentaje de receptores mujeres va en aumento en las últimas décadas de forma significativa, como se aprecia en la tabla 5, solo suponen aproximadamente el 22% de todos los TxC53.
Porcentaje de receptores de trasplante cardiaco en mujeres por periodos
| Trasplante cardiaco | 1992-2003 (n=48.776) | 2004-2008 (n=18.785) | 2009-6/2017 (n=35.703) | p |
|---|---|---|---|---|
| % de mujeres | 19,9 | 22,6 | 25,1 | <0,0001 |
Fuente: International Society for Heart and Lung Transplantation53.
Las posibles causas de esta baja representación de la mujer en el TxC es motivo de discusión. Por una parte, la prevalencia de IC en la mujer es mayor en población anciana y se presenta fundamentalmente como ICFEc, con una mortalidad precoz inferior al varón, por lo que se podría deducir que no se realizan más TxC en la mujer porque no es necesario. Por otra parte, algunas peculiaridades de la IC en la mujer, como el infradiagnóstico de IC o el rechazo a recibir un TxC podrían suponer un sesgo de selección.
Llama la atención que hay muy pocos estudios dirigidos a estudiar el TxC en la mujer. Basándose en el registro internacional del United Network of Organ Sharing Baum et al.54 analizaron los datos de 41.830 pacientes que recibieron un TxC por primera vez comparando los receptores masculinos y femeninos. En este estudio, en el momento del TxC, las mujeres eran más jóvenes (mediana de 52 frente a 55 años), la etiología isquémica era menos frecuente (7,4% frente a 18,7%), y estaban asistidas con dispositivos de soporte circulatorio en una menor proporción (14,5% frente a 19,6%). En cuanto a los resultados del TxC, después de una mediana de seguimiento de 10 años, se observó que había una tendencia a mayor fallo del injerto y una menor incidencia tanto de enfermedad vascular del injerto como de neoplasia en las mujeres, mientras que la supervivencia era similar en ambos géneros. Estos hallazgos coinciden con los encontrados en el análisis de un subestudio del Registro Español de Trasplante Cardiaco, donde se observa tras ajustar por variables confusoras que no hay diferencias en la supervivencia (datos no publicados).
Dispositivos de asistencia ventricular izquierdaEn las últimas décadas la desproporción entre el número de receptores y de donantes, los largos tiempos de espera para el TxC y un aumento de pacientes en situación de shock cardiogénico han favorecido el desarrollo de dispositivos de asistencia ventricular izquierda cada vez más eficaces y seguros, que mejoran tanto el pronóstico como la calidad de vida de los pacientes en situación de IC avanzada. Al igual que ocurre en el caso del TxC, el número de mujeres a las que se les implanta un dispositivo de asistencia ventricular izquierda de larga duración es muy inferior al número de varones, y por ende su representación en los ensayos clínicos.
Las diferencias de género en los resultados del implante de dispositivos de asistencia ventricular izquierda se observan en diversos registros, como el European Registry for Patients with Mechanical Circulatory Support (EUROMACS)55, que recoge los datos de los pacientes con dispositivos de asistencia ventricular izquierda de larga duración implantados en más de 50 centros. Magnussen et al.55 observaron que de 966 pacientes con dispositivos de asistencia ventricular izquierda de larga duración incluidos durante 2001-2015 solo 151 eran mujeres. Además, hallaron que no había diferencias entre ambos géneros respecto a la edad (mediana 55 años) o a los factores de riesgo cardiovascular, a excepción del tabaquismo, que era más frecuente en varones, pero sí en la etiología, ya que mientras en los varones era más frecuente la miocardiopatía isquémica, en las mujeres predominaba la miocardiopatía dilatada (66,4%). Sin embargo, en el momento del implante del dispositivo de asistencia ventricular izquierda las mujeres presentaban mayor inestabilidad hemodinámica (perfil del Interagency Registry for Mechanically Assisted Circulatory Support [INTERMACS] 1 y 2 en 51,7% de las mujeres y 41,6% de los varones, p=0,025).
Respecto a las complicaciones tras el implante (mediana de seguimiento 1,26 años) se observó que las mujeres tenían más riesgo de fallo de ventrículo derecho, de arritmias y de hemorragia mayor, sobre todo gastrointestinal, sin encontrar diferencias en la incidencia de accidente cerebrovascular, tanto isquémico como hemorrágico, trombosis de la bomba del dispositivo, insuficiencia renal o en infecciones graves. Todo ello condicionó una supervivencia al año menor en la mujer (75,5% frente al 83,2%). Estos datos concuerdan con los publicados en el segundo informe anual de International Society for Heart and Lung Transplantation Mechanically Assisted Circulatory Support56, que incluye más de 14.000 pacientes de 35 países donde se observó que el 21% eran mujeres y que el género femenino era un factor de riesgo de mortalidad (HR=1,28; p=0,003).
ConclusionesExisten diferencias de género en las características epidemiológicas, clínicas farmacocinéticas/farmacodinámicas de los fármacos cardiovasculares, así como en la utilización de terapias avanzadas en los pacientes con IC. Pocos estudios han analizado de forma sistemática estas diferencias de género, y aun en el momento actual las mujeres están infrarrepresentadas en los ensayos clínicos controlados.
Las guías clínicas se basan en ensayos clínicos controlados realizados predominantemente en varones de mediana edad. Los ensayos clínicos deben incluir una representación similar de mujeres y varones en todas las fases del desarrollo clínico de las terapias avanzadas y fármacos cardiovasculares para poder extrapolar los resultados a la práctica clínica diaria, así como identificar las diferencias de género y los mecanismos implicados en las mismas y realizar un análisis específico de las diferencias de género en la eficacia y seguridad de los fármacos y terapias avanzadas.
Por último, conocer las diferencias de género existentes en la eficacia y la seguridad de los dispositivos de asistencia ventricular, dispositivos intracardiacos y fármacos es el primer paso para personalizar el tratamiento, debe ser parte de la educación médica y mencionarse en las guías terapéuticas, así como en la ficha técnica de los medicamentos.
Agradecemos al Dr. Manuel Anguita su inestimable colaboración en la elaboración del apartado «Introducción» en este manuscrito.