El envejecimiento poblacional continúa en aumento a nivel mundial. Los síndromes geriátricos, prevalentes en las personas mayores y descritos desde hace varios años por la geriatría, hacen referencia a diferentes estados de salud. Muchos de ellos han sido incorporados y evaluados en estudios cardiológicos, potenciando la posibilidad de eventos cardiovasculares adversos, término que acuñamos como síndromes cardiogeriátricos. Dentro de ellos destacamos la fragilidad, la multimorbilidad, la polifarmacia, la sarcopenia y la malnutrición. Otros pueden determinar y predisponer la mala evolución de enfermedades cardiovasculares. La presente revisión hace foco en aquellos síndromes geriátricos potenciadores y determinantes del riesgo y su impacto cardiovascular.
Population aging continues to increase worldwide. Geriatric syndromes, prevalent in older adults and described for several years by geriatrics, refer to different health conditions. Many of them have been incorporated and evaluated in cardiology studies, increasing the possibility of adverse cardiovascular events, a term we coined as cardiogeriatric syndromes. Among them, we highlight frailty, multimorbidity, polypharmacy, sarcopenia and malnutrition. Others can determine and predispose to poor outcomes of cardiovascular diseases. This review focuses on those geriatric syndromes that enhance and determine risk and their impact on cardiovascular disease.
El envejecimiento poblacional es una tendencia a nivel mundial. Las personas viven más tiempo gracias a las mejoras en la salud, las terapias médicas, un mayor acceso a la educación y la reducción en las tasas de fertilidad. Al inicio de la década de 1950, las personas mayores representaban el 5,6% de la población; en los 2000, llegaron al 8,3% y alcanzarán el 25% en 2050, lo que llevará a que la población de 60 años y más sea numéricamente mayor que la de 0 a 19 años de edad1. En 2018, por primera vez, las personas mayores a 65 años superaron en número a los niños menores de 5 años en todo el mundo. En 2021, 761 millones de personas en todo el mundo tenían 65 años o más, cifra que se proyecta supere los 1.600 millones hacia el año 2050. El número de adultos mayores de 80 años está creciendo aún de forma más acelerada. Se estima que se triplicarán de 143 millones en 2019 a 426 millones en 20502. Según datos del informe Perspectivas de la población mundial 2019, en 2050, una de cada 6 personas en el mundo tendrá más de 65 años (16%), más que la proporción de uno de cada 11 observada hacia el año 2019 (9%)3. Este proceso de envejecimiento del grupo de personas mayores se observará en todos los países, cada uno a su ritmo.
Los denominados síndromes geriátricos (SG), descritos desde hace varios años por la geriatría, hacen referencia a un grupo de afecciones clínicas heterogéneas y multifactoriales, que comparten entre sí una serie de características comunes, consideradas como «estados de salud», ya que no entran en la categoría de enfermedades específicas4. Si bien fueron descritos como síndromes, el término acuñado resulta discutible a la fecha. Su prevalencia aumenta con la edad y, debido al envejecimiento poblacional sostenido, se encuentran en continuo crecimiento. Los SG son la consecuencia de múltiples causas subyacentes, sumatorias o concomitantes, las cuales modifican la esencia de las enfermedades y, por lo tanto, su forma de presentación. Estos síndromes pueden producir alteraciones funcionales y psicosociales, y frecuentemente se los asume en forma errónea como procesos propios del envejecimiento, lo que lleva a la toma de soluciones tardías o, lo que es peor aún, son subestimados hasta estadios más avanzados, donde su abordaje se hace más complejo.
Su número ha ido en aumento en los últimos años debido a la mayor evidencia y conocimiento médico dentro del área de la geriatría y actualmente se reconocen más de 12 SG5,6.
La cardiología y, dentro de ella, más específicamente la cardiogeriatría, ha evaluado varios de los SG, analizando el impacto y su asociación con el desarrollo de eventos cardiovasculares mayores (MACE), siendo claro ejemplo de ello la fragilidad y la polifarmacia, entre otros7,8. Asimismo, muchos autores los han incorporado y descrito en recientes publicaciones como modificadores del riesgo cardiovascular (CV)9–11. El impacto a nivel CV es disímil y la bibliografía a la fecha es contundente en cuanto a su impacto directo relacionado con los eventos CV y mayor morbimortalidad. Con el fin de brindar claridad en el abordaje de los SG en cardiogeriatría y dado que su impacto CV es diferente según el SG analizado, decidimos dividirlos en potenciadores y determinantes (concordantes y discordantes) del riesgo CV (fig. 1).
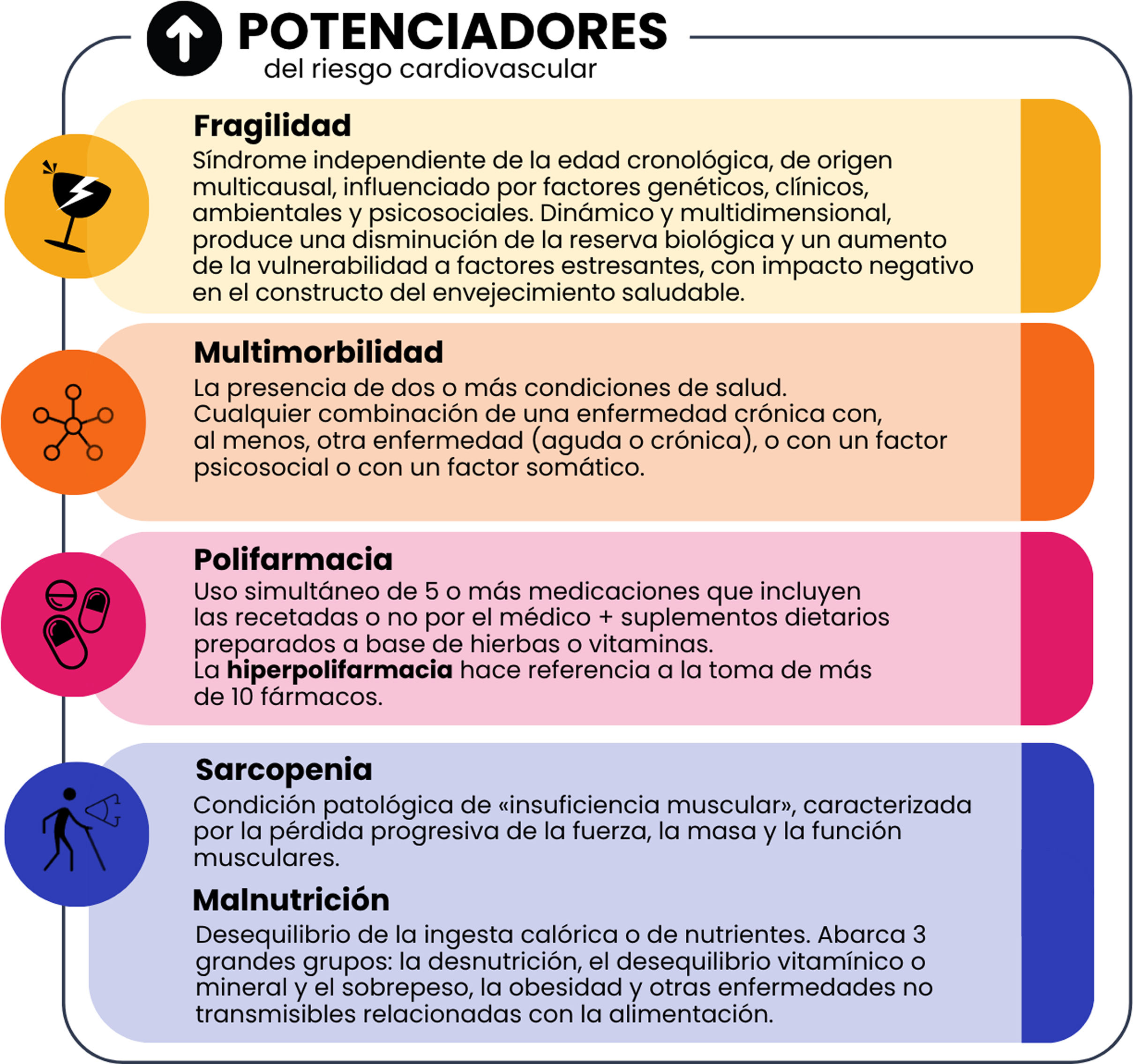
Potenciadores del riesgo cardiovascular: eslabones perdidos en el cálculo del riesgoEl todo es más que la suma de las partesLa fragilidad, la multimorbilidad, la polifarmacia, la sarcopenia y la malnutrición, tanto aisladas como combinadas, han demostrado un impacto directo en el riesgo de MACE.
FragilidadLa fragilidad, aunque muy prevalente en las personas mayores, se presenta como un SG independiente de la edad cronológica, de origen multicausal, e influenciado por factores genéticos, clínicos, ambientales y psicosociales12–14. Esta perspectiva dinámica y multidimensional se caracteriza por una disminución de la reserva biológica y un aumento de la vulnerabilidad ante factores estresantes15,16. En los últimos años ha tomado un rol relevante tanto en estudios como en guías cardiológicas, lo que nos lleva a formular nuevas definiciones operativas y la búsqueda de herramientas para la detección que puedan ser fácilmente reproducibles y aplicables en la práctica diaria17.
Si bien reconocemos la influencia de la edad cronológica, el concepto edadista es solo una visión sesgada y parcial en la toma de decisiones18,19. Pacientes con la misma edad cronológica pueden presentar diferentes condiciones que van desde la robustez a la prefragilidad, distintos grados de fragilidad e incluso dependencia, terminalidad o fin de vida, siendo actualmente estas las que nos obligan a repensar y discutir estrategias en la mayoría de las guías y consensos, sea desde la prevención CV como en la intervención terapéutica en diversas enfermedades, dada su potencial reversibilidad, donde ha demostrado su bidireccionalidad con la enfermedad CV y el impacto pronóstico20–22.
MultimorbilidadLa multimorbilidad, un concepto ampliado de lo comorbilidad, ha estado en el foco de discusión. Hace referencia a la presencia de varias enfermedades crónicas (>1 año de duración) en una misma persona, de manera transversal, sin dominancia o relación entre ambas23,24. Aunque a la fecha no ha sido formalmente reconocida como un síndrome geriátrico, muchos autores en publicaciones y editoriales cardiológicas la han incorporado como tal25–27. Desde hace varios años, nuestro grupo de trabajo ha llevado a cabo varias publicaciones donde se evaluó comorbilidad y multimorbilidad, y donde observamos claramente la elevada incidencia de MACE en estos grupos de pacientes28. Varios estudios y consensos señalan que su presencia aumenta de forma exponencial el riesgo de eventos adversos, situación que se potencia cuando se asocian a fragilidad29–31. En este punto, consideramos importante aclarar que la multimorbilidad, si bien puede coexistir con la fragilidad, no son sinónimos, ya que se pueden presentar de manera independiente, con diferentes pronósticos e implicancias terapéuticas32,33. En la insuficiencia cardiaca (IC), la multimorbilidad está incluida dentro de las consideraciones diagnósticas y terapéuticas33,34. También fue evaluada junto a otros SG en los pacientes hospitalizados35. La IC con fracción de eyección conservada nos enfrenta a un grupo de pacientes que comparten los mismos signos y síntomas, pero para quienes los mecanismos fisiopatológicos y su terapéutica pueden incluir diferentes alternativas36. Esta propuesta nos permite una discusión sobre si esta entidad es la forma de presentación o la consecuencia de un síndrome propio de la multimorbilidad y el envejecimiento, posicionando a la multimorbilidad como un potenciador indiscutible del riesgo CV y a la IC como un síndrome cardiogeriátrico que decidimos individualizar para una próxima publicación de los gigantes de la cardiogeriatría. Lo mismo ocurre en otros escenarios como el abordaje de los síndromes coronarios en personas mayores y en la fibrilación auricular37,38. Un punto relevante es que el número de morbilidades y su gravedad suele presentar una relación directamente proporcional al impacto CV o a la fragilidad.
PolifarmaciaLa polifarmacia es una problemática a nivel mundial que escaló al punto de que la Organización Mundial de la Salud realice una campaña sobre prescripción sin daño. Hace referencia al uso de 5 o más fármacos, sean o no recetados39. Múltiples revisiones han evaluado y confirmado su relación con eventos CV adversos, tanto en los pacientes ambulatorios como durante la hospitalización40,41. Más de un tercio de la población adulta se considera polimedicada, aunque es importante diferenciar la polifarmacia adecuada de la inadecuada y, en esta última situación, fomentar la desprescripción42. En el envejecimiento, la multimorbilidad y las enfermedades crónicas, como las CV, es donde la prevalencia de polifarmacia aumenta de forma exponencial43. La automedicación, las interacciones farmacológicas, la medicación potencialmente inapropiada y los errores en la toma, entre otros, son causa de un elevado porcentaje de consecuencias graves en el estado de salud (declive físico, cognitivo y nutricional, internaciones e incluso mayor mortalidad), situaciones que se incrementan en presencia de fragilidad44,45. Esto transforma a la polimedicación en una condición, aunque no sea una enfermedad en sí, que impacta en la evolución de manera significativa y que nos permite incluirla dentro del concepto de los síndromes cardiogeriátricos46. Fomentamos así la adecuada prescripción de fármacos, evitando la polifarmacia inadecuada, con periódicas reevaluaciones de toda la terapéutica47–51.
Sarcopenia y malnutriciónLa sarcopenia y la malnutrición impactan directamente en el riesgo de eventos CV52,53. La sarcopenia hace referencia a un estado de insuficiencia muscular caracterizada por la pérdida progresiva de la fuerza, la masa y la función muscular. Este hecho ha sido observado tanto en personas jóvenes como en mayores y es la consecuencia de múltiples factores etiológicos54,55. Dentro de ellos podemos mencionar el proceso propio del envejecimiento, una nutrición inadecuada, el reposo prolongado en cama, la inactividad física, las enfermedades crónicas y ciertos tratamientos farmacológicos. También existe una asociación bidireccional entre la sarcopenia y la enfermedad CV, ya que puede conducir a un aumento de la adiposidad, la resistencia a la insulina y la inflamación crónica, y, por lo tanto, predisponer al desarrollo de eventos CV del mismo modo que a una progresión más rápida de múltiples enfermedades. A su vez el término «malnutrición» se refiere al desequilibrio de la ingesta calórica o de nutrientes y abarca 3 grandes grupos: la desnutrición, el desequilibrio vitamínico/mineral y el sobrepeso, la obesidad y otras enfermedades no transmisibles relacionadas con la alimentación (CV, diabetes y cáncer)56.
El índice de masa corporal no es útil para el cribado, ya que, por un lado, se debe adaptar en persona mayor y muchos pacientes presentan obesidad sarcopénica, un fenotipo particularmente importante entre los pacientes con enfermedad CV57,58. Es interesante la observación que la infiltración grasa y la fibrosis muscular puedan perjudicar la calidad muscular sin atrofia. En estas situaciones, es posible que la masa muscular no cambie. El papel de la inflamación se intensifica más en los pacientes con IC y a menudo se ve exacerbada por comorbilidades crónicas, como enfermedades CV, enfermedad renal crónica y cáncer.
La sarcopenia es común entre los pacientes con IC59,60. Su prevalencia varía del 34 al 66%, (más alta en internación). Es un factor de riesgo independiente para hospitalizaciones prolongadas y recurrentes, y se asocia a un mayor riesgo de mortalidad. La intolerancia al ejercicio es un sello distintivo de la IC y la sarcopenia donde la apoptosis muscular exacerba aún más estos deterioros, con contribuciones a síntomas como disnea y fatiga. Otras situaciones CV de mala evolución asociadas tanto a sarcopenia, como a malnutrición son la enfermedad coronaria, enfermedad arterial periférica, el reemplazo valvular aórtico transcatéter y la cirugía cardiaca61,62. Todos los potenciadores del riesgo CV descriptos pueden ser modificables, especialmente en sus etapas iniciales. El reconocimiento temprano es de suma importancia ya que una intervención oportuna puede revertir o retrasar la progresión, lo que en última instancia puede afectar los resultados CV (fig. 2).
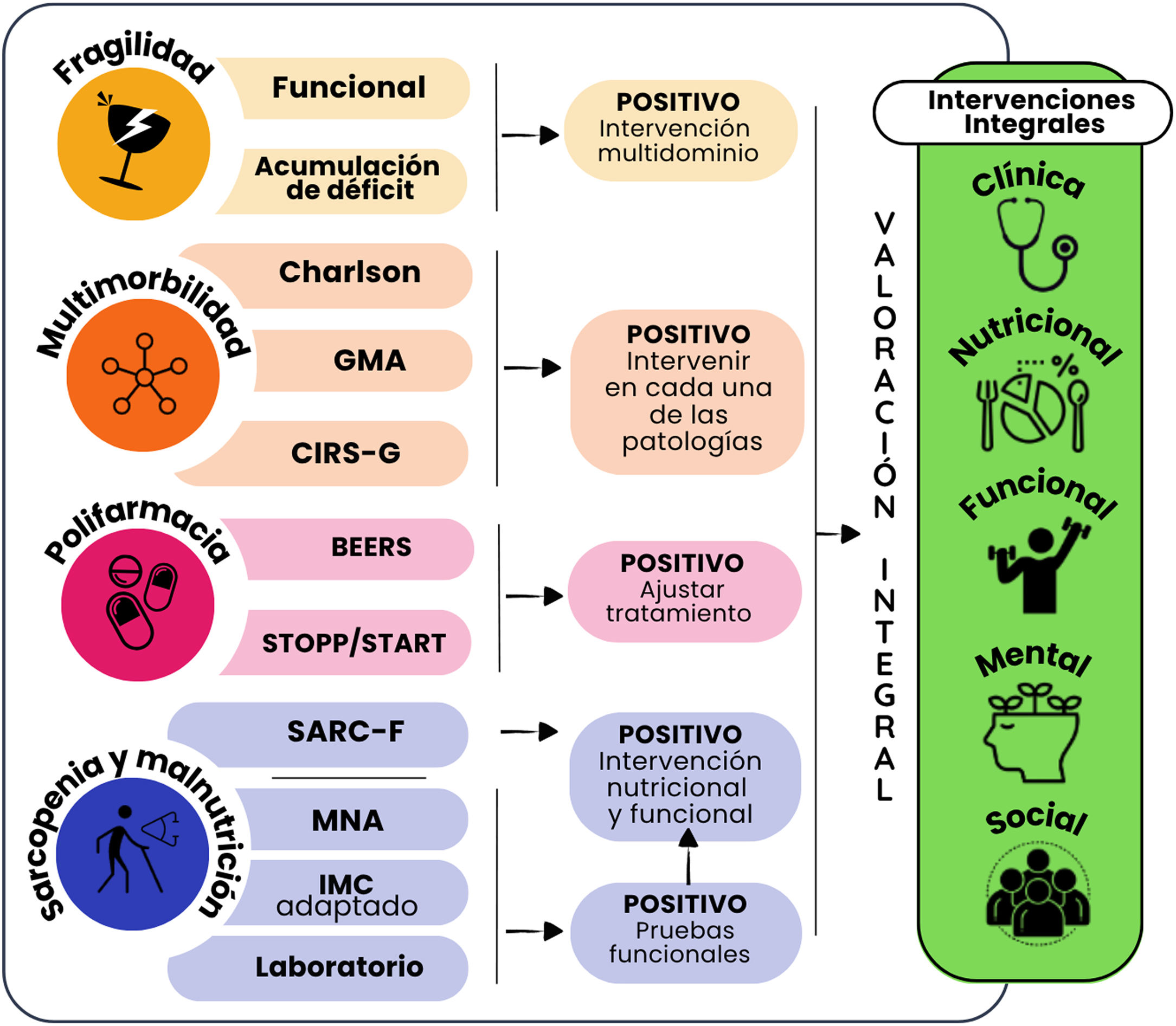
Valoración de los potenciadores en la práctica cardiológicaSi bien mencionamos algunas herramientas que podrían ser las más recomendadas y reproducibles en la práctica cardiológica, consideramos que implementar alguna de las existentes siempre es preferible a no utilizar ninguna. Estas herramientas actúan como instrumentos de tamizaje inicial y su aplicación debe integrarse en una valoración multidimensional e interdisciplinaria.
En cuanto a la fragilidad, la entendemos como una entidad compleja y multicomponente que abarca un concepto multidimensional (clínico, nutricional, funcional, mental y social) y que es inherente a la persona, y donde en la mayoría de los casos coexisten multimorbilidades. Por ello, resulta alejado de la vida real e inapropiado el intento de fragmentar el análisis en función de enfermedades o patologías específicas17.
Si bien existen múltiples herramientas para la valoración de fragilidad, puede dividirse en 2 grandes enfoques:
Fenotipo físicoLa escala FRAIL, el Short Physical Performance Battery (SPPB) y la velocidad de la marcha. En casos de demencia, se recomienda interpretar con precaución los resultados de la Clinical Frailty Scale (CFS) y ajustarlos según el contexto cognitivo del paciente y nunca basar la puntuación en los gráficos, sino en la descripción.
Modelo de acumulación de déficitsEscalas como el Edmonton Frail Scale (EFS), FRAIL-VIG, Comprehensive Geriatric Assessment with Frailty Index (CGA-FI) y Tilburg Frailty Indicator (TFI) permiten un abordaje integral, considerando dimensiones clínicas, funcionales, psicológicas y sociales.
En cuanto a la multimorbilidad, el índice de Charlson puede ser útil, aunque está más orientado al concepto de comorbilidad. Existen otras herramientas más específicas, como los grupos de morbilidad ajustados (GMA) en España, o la Cumulative Illness Rating Scale - Geriatrics (CIRS-G), que ofrecen una valoración más estructurada de la carga global de enfermedad.
En polifarmacia se debe siempre considerar la prescripción adecuada, para ello existen los criterios STOPP/START y los criterios de Beers, que ayudan a identificar medicamentos potencialmente inapropiados u omisiones peligrosas en adultos mayores.
Respecto a la sarcopenia y malnutrición, se recomiendan instrumentos de cribado como el Strength, Assistance with walking, Rise from a chair, Climb stairs, and Falls (SARC-F) y el Mini Nutritional Assessment (MNA), disponible en versión corta y extendida. Marcadores como la prealbúmina, la albúmina, la transferrina, el colesterol total, el descenso de peso no intencional, la circunferencia braquial o de pantorrilla y el índice de masa corporal (IMC) deben ser asociados siempre a la búsqueda de sarcopenia y malnutrición en la persona mayor. La presencia de cualquiera de estos indicadores debe generar una alerta clínica que permita una derivación e intervención oportuna.
Para una descripción más detallada recomendamos el reciente documento de posición sobre fragilidad y valoración integral publicado por la Sociedad Argentina de Cardiología17 (fig. 3).
Valoración e intervención de los potenciadores cardiogeriátricos del riesgo cardiovascular. Intervenciones integrales (clínica, nutricional, funcional, mental y social). CIRS-G: Cumulative Illness Rating Scale - Geriatrics; GMA: grupos de morbilidad ajustados; IMC: índice de masa corporal; MNA: Mini Nutritional Assessment; SARC-F: Strength, Assistance with walking, Rise from a chair, Climb stairs, and Falls.
En IC, el deterioro del estado nutricional y la sarcopenia coexisten, y se interrelacionan de manera compleja afectando la calidad de vida. En estos pacientes el estado catabólico acelerado genera una pérdida de peso progresiva, asociándose a peor pronóstico. Por otro lado, el estado nutricional deficiente en los pacientes con IC provoca un impacto desfavorable. Los resultados evidenciaron que la intervención nutricional disminuye el riesgo de muerte por cualquier causa y el riesgo de reingreso por IC60. De igual forma, evaluar fragilidad y multimorbilidad en IC fueron de relevancia estadística para muerte y hospitalización63.
En estenosis valvular aórtica grave e implante percutáneo de válvula aórtica (TAVI), dentro de los criterios de evaluación, se encuentra la fragilidad. Se recomienda en los candidatos a TAVI realizar un cribado de sarcopenia con el cuestionario SARC-F y un cribado de desnutrición semestral con el MNA SF64. Recomendamos utilizar la perspectiva de la cardiología geriátrica para centrarnos en el diagnóstico y el tratamiento integral de la estenosis aórtica, con el fin de mejorar la toma de decisiones compartida con los pacientes y sus familias para optimizar los resultados65.
En síndromes coronarios agudos, sobre todo en el síndrome coronario agudo sin elevación del segmento ST, las diferentes estrategias terapéuticas en personas mayores (invasivas o conservadoras) han entrado en debate por la presencia de los potenciadores cardiogeriátricos expuestos, priorizando recomendaciones para evitar las complicaciones asociadas a estas37,66–68.
En una reciente publicación de pacientes >70 años con síndrome coronario agudo, la valoración del estado nutricional podría contribuir significativamente en la estadificación y el riesgo de desarrollar complicaciones intrahospitalarias69.
Tanto en la prevención como en el abordaje de las diferentes enfermedades CV, la evaluación integral es primordial al igual que su intervención, priorizando aquellos dominios más comprometidos.
Las lagunas en el conocimiento, el desarrollo de protocolos de investigación y el uso de nuevas tecnologías son cruciales en un futuro inmediato.
Síndromes geriátricos, determinantes en la salud cardiovascularTeniendo en cuenta el impacto de los SG, muchas veces como punta del iceberg en la presentación de la enfermedades CV, su influencia en la toma de decisiones, el impacto en la adherencia a los tratamientos, en la calidad de vida y como posible causa de complicaciones (prolongación de estadías hospitalarias, mala evolución, internaciones o intervenciones de riesgo, etc.), es que proponemos clasificar y diferenciar al resto de dichos síndromes como determinantes del riesgo CV, dividiéndolos en concordantes o discordantes según el impacto CV.
Proponemos como concordantes a aquellos que impactan directamente y pueden influir en las decisiones mediatas, impactar en la adherencia a los tratamientos, prolongar o complicar internaciones o modificar el riesgo CV, y, como indirectos, a aquellos cuyo impacto puede ser más tardío y menos ponderado en la práctica cardiológica.
Nos enfrentamos así a grandes retos y lagunas en la evidencia en torno a la necesidad de una atención más personalizada en la toma de decisiones en personas mayores, sobre todo en condiciones de prefragilidad o fragilidad donde los SG son más prevalentes y, con frecuencia, subestimados tanto en los estudios de investigación como en la práctica. Desde nuestra mirada integral de la cardiología, tal como lo proponemos en nuestra reciente toma de posición en fragilidad y valoración integral en cardiología, consideramos que deben ser incorporados a la práctica17.
ConclusionesProponemos incorporar los SG de la cardiología o síndromes cardiogeriátricos tanto en la práctica como en futuras investigaciones, y diferenciarlos en potenciadores y determinantes del riesgo CV, ya que, si bien están englobados dentro del conjunto de SG, su impacto a nivel CV y en la toma de decisiones es diferente.
A pesar de su prevalencia en poblaciones cronológicamente envejecidas, la presentación depende de la edad biológica de cada paciente, por tal motivo es indispensable el rol de valoración integral en cardiología independiente a la edad cronológica.
Incorporar activamente la multimorbilidad, la polifarmacia, la sarcopenia y la malnutrición como parte de los grandes síndromes cardiogeriátricos junto a la fragilidad es uno de los grandes desafíos que nos planteamos en la toma de decisiones. Por tal motivo, destacamos la necesidad de instrumentar la formación e investigación en cardiogeriatría y nos permitimos discutir, evaluar, incorporar y adaptar varios conceptos geriátricos para que sean aplicables a la práctica cardiológica.
Comprendemos que muchas de las herramientas se basan en las edades cronológicas, pero ayudan a visibilizar condiciones que, si continuamos en busca de la validación, seguiremos sin evaluar. Proponemos este documento como guía de pensamiento crítico y sentido común, mientras se avanza en el conocimiento científico en el área.