La Sociedad Europea de Cardiología (ESC) y la Sociedad Europea de Aterosclerosis (EAS) acaban de publicar las guías1 para el manejo de las dislipemias, en las que una de las principales novedades es la recomendación de reducir el colesterol unido a lipoproteínas de baja densidad (cLDL) por debajo de 55mg/dl y el 50% de su valor basal en pacientes de muy alto riesgo. Si tenemos en cuenta que en el registro EUROASPIREV2 solo el 29% de los pacientes alcanzaban el objetivo de <70mg/dl, va a resultar un reto para nuestra práctica clínica alcanzar esta nueva cifra. Además, las propias guías reconocen que deberíamos tratar de alcanzar el objetivo cuanto antes, especialmente en pacientes con síndrome coronario agudo (SCA). Es por ello, y con la intención de ayudar a nuestra práctica clínica, que desde la Sociedad Española de Cardiología (SEC) se acaba de publicar un documento de consenso para mejorar el control lipídico3 que trata de optimizar la implementación del tratamiento hipolipemiante en distintos escenarios, recomendando en algunos casos iniciar terapia combinada (estatina de alta intensidad +ezetimiba o +inhibidores de la proproteína convertasa subtilisina/kexina tipo9 [iPCSK9]) incluso desde el alta hospitalaria tras un SCA. Debido a esto, nos planteamos evaluar el porcentaje de pacientes que precisarían terapia combinada desde el alta tras un SCA siguiendo las recomendaciones del documento de la SEC.
Para ello se realizó un estudio retrospectivo basado en los datos de un registro ambispectivo (prospectivo entre 2012 y 2015, retrospectivo en 2011 y entre 2015 y 2018) en el que se incluyeron todos los pacientes consecutivos con SCA ingresados en un hospital terciario. El estudio se llevó a cabo siguiendo los principios de la Declaración de Helsinki y fue aprobado por el comité ético del Hospital Clínico Universitario Virgen de la Arrixaca (Murcia). El periodo de inclusión fue desde enero de 2011 al 31 de julio de 2018 (n=2.820). Se excluyeron 535 pacientes (14 en los que no se pudo medir el cLDL por triglicéridos >400mg/dl, 482 en los que no se determinó el cLDL y 39 en los que se desconocía el tratamiento previo). Así, la cohorte final del estudio fue de 2.285 pacientes. Se definió que un paciente estaba bajo tratamiento con dosis máxima tolerada de estatina cuando, previo al ingreso, recibía atorvastatina 40 o 80mg al día, rosuvastatina 20 o 40mg al día o si en la historia clínica venía reflejado que cualquier otro tipo de régimen con estatinas era el máximo tolerado por el paciente.
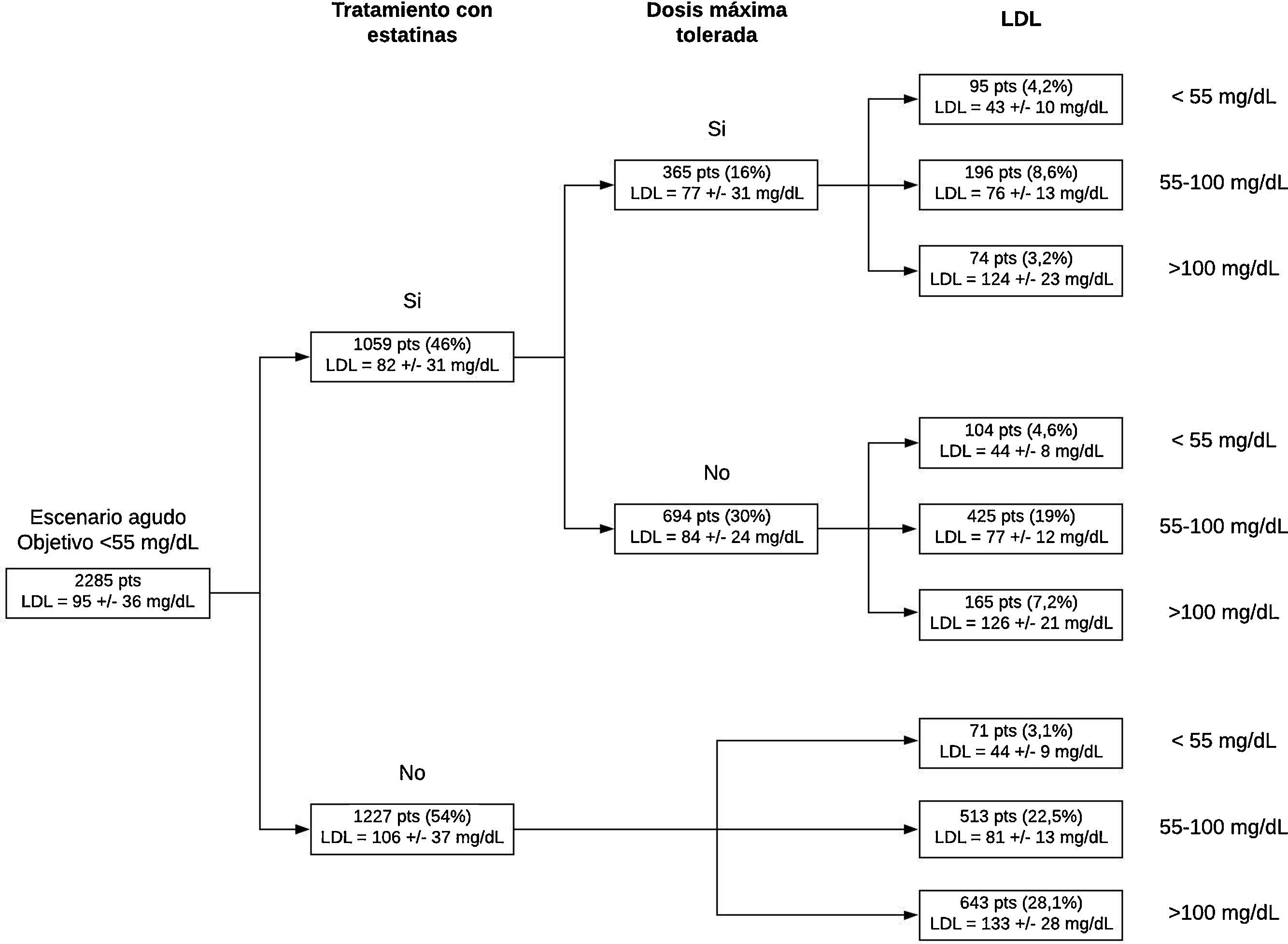
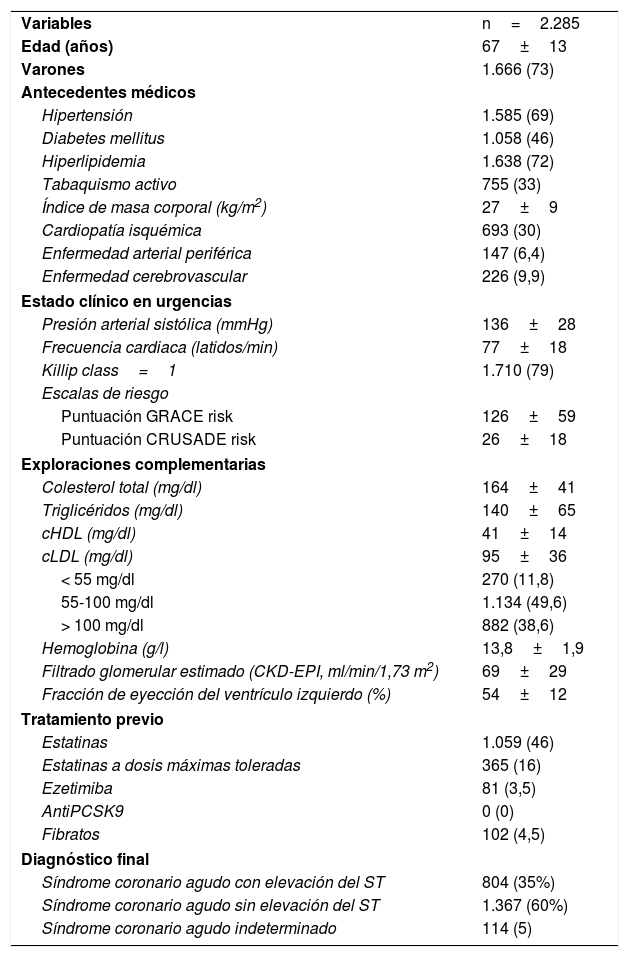
La tabla 1 muestra las características de la población. A destacar que el cLDL medio al ingreso era de 95±36mg/dl y que la mayoría de los pacientes (49,6%) tenían niveles entre 55 y 100mg/dl. Respecto al tratamiento previo, un 46% ya llevaban estatina previa pero solo un 16% a la máxima dosis tolerada. Respecto a los porcentajes de pacientes que están en cada uno de los apartados (fig. 1), es interesante destacar que el 3,2% serían subsidiarios para mantener la estatina de alta potencia e iniciar un iPCSK9 desde la misma alta hospitalaria y el 43,9% serían subsidiarios de iniciar o mantener la estatina de alta intensidad y asociar ezetimiba al alta, para poder minimizar el tiempo hasta la consecución de los objetivos. Por el contrario, solo el 50,3% de pacientes se deberían ir de alta con estatina de alta intensidad y el 3,1% con estatina de intensidad moderada, que son estas dos últimas opciones lo que habitualmente se realiza en la práctica clínica.
Características clínicas de la población
| Variables | n=2.285 |
| Edad (años) | 67±13 |
| Varones | 1.666 (73) |
| Antecedentes médicos | |
| Hipertensión | 1.585 (69) |
| Diabetes mellitus | 1.058 (46) |
| Hiperlipidemia | 1.638 (72) |
| Tabaquismo activo | 755 (33) |
| Índice de masa corporal (kg/m2) | 27±9 |
| Cardiopatía isquémica | 693 (30) |
| Enfermedad arterial periférica | 147 (6,4) |
| Enfermedad cerebrovascular | 226 (9,9) |
| Estado clínico en urgencias | |
| Presión arterial sistólica (mmHg) | 136±28 |
| Frecuencia cardiaca (latidos/min) | 77±18 |
| Killip class=1 | 1.710 (79) |
| Escalas de riesgo | |
| Puntuación GRACE risk | 126±59 |
| Puntuación CRUSADE risk | 26±18 |
| Exploraciones complementarias | |
| Colesterol total (mg/dl) | 164±41 |
| Triglicéridos (mg/dl) | 140±65 |
| cHDL (mg/dl) | 41±14 |
| cLDL (mg/dl) | 95±36 |
| < 55 mg/dl | 270 (11,8) |
| 55-100 mg/dl | 1.134 (49,6) |
| > 100 mg/dl | 882 (38,6) |
| Hemoglobina (g/l) | 13,8±1,9 |
| Filtrado glomerular estimado (CKD-EPI, ml/min/1,73 m2) | 69±29 |
| Fracción de eyección del ventrículo izquierdo (%) | 54±12 |
| Tratamiento previo | |
| Estatinas | 1.059 (46) |
| Estatinas a dosis máximas toleradas | 365 (16) |
| Ezetimiba | 81 (3,5) |
| AntiPCSK9 | 0 (0) |
| Fibratos | 102 (4,5) |
| Diagnóstico final | |
| Síndrome coronario agudo con elevación del ST | 804 (35%) |
| Síndrome coronario agudo sin elevación del ST | 1.367 (60%) |
| Síndrome coronario agudo indeterminado | 114 (5) |
AntiPCSK9: anticuerpos frente a la proproteína convertasa subtilisina/kexina tipo 9; cHDL: colesterol unido a lipoproteínas de alta densidad; CKD-EPI: Chronic Kidney Disease Epidemiology Collaboration; cLDL: colesterol unido a lipoproteínas de baja densidad.
Los datos expresan n (%) o media±desviación estándar.
Como vemos en nuestro análisis, con una cohorte ambispectiva de pacientes consecutivos dados de alta de un hospital terciario español, si seguimos la recomendación del documento de consenso de la SEC3, con la intención de optimizar el tratamiento hipolipemiante de nuestros pacientes al alta de un SCA y conseguir los objetivos terapéuticos en el menor plazo posible, aproximadamente el 47% de ellos precisarán tratamiento combinado (mayoritariamente ezetimiba y estatina de alta intensidad) desde el alta. De esta forma se lograría un control lipídico más rápido y se podría utilizar el momento del alta hospitalaria, de gran importancia para el paciente y para los familiares, para instaurar el tratamiento que más probablemente nos permitirá alcanzar el objetivo terapéutico. Estos datos son similares a los observados en un reciente análisis del registro SWEDEHEART4, en los que casi el 30% de los pacientes precisan este tratamiento combinado para alcanzar el objetivo. Por otra parte, y teniendo en cuenta que uno de los mayores retos que tenemos con el tratamiento hipolipemiante es la falta de adherencia terapéutica1, deberíamos utilizar monocomprimidos con varios principios activos, y en esta línea, y teniendo en cuenta que casi el 8% de los pacientes que ingresan por SCA tienen un cLDL <55mg/dl a pesar de no tomar estatina (3,1%) o, si la toman, no a la máxima dosis tolerada (4,6%), sería posible que fueran subsidiarios a tratamiento con un policomprimido cardiovascular con atorvastatina 40mg, que ha demostrado mejorar la adherencia terapéutica5.
En conclusión, según estos resultados, el 47% de los pacientes al alta tras un SCA van a precisar tratamiento hipolipemiante combinado, mayoritariamente ezetimiba +estatina de alta intensidad, lo cual va a suponer un cambio en nuestra práctica clínica habitual.
FinanciaciónSin financiación.
Conflicto de interesesNinguno.