Valorar el grado de aceptación de la Guía de práctica clínica europea sobre insuficiencia cardiaca (IC) entre los médicos españoles.
MétodosEstudio transversal vía formulario anónimo online Google, realizado y distribuido por un grupo de expertos en IC de la Comunidad de Madrid entre noviembre de 2021 y febrero de 2022, por especialistas y residentes de cardiología, medicina interna y atención primaria de España.
ResultadosParticiparon 387 médicos (edad media 39,5 ±10,3 años, 45% mujeres) de 128 centros (60% de la Comunidad de Madrid y 40% de otras autonomías). La especialidad más representada fue cardiología (76%), seguida de medicina interna (20%) y atención primaria (4%). El 37% tenía dedicación preferencial a la IC. Los participantes puntuaron la guía con una media de 7,7±1,3, en una escala de 1 a 10. El aspecto mejor valorado fue el posicionamiento del tratamiento cuádruple en el mismo escalón (192, 50%) y la mayoría vio necesario el desarrollo de protocolos específicos para su implementación (353, 91%). El tratamiento (ajuste diurético, monitorización, antidiabéticos, etc.) con los inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT2) en pacientes con IC y fracción de eyección del ventrículo izquierdo (FEVI) reducida fue positiva entre los encuestados, pero se observó un uso relativamente bajo en otros escenarios.
ConclusionesAunque la guía ha sido bien recibida, se detecta la necesidad de desarrollar protocolos prácticos que faciliten su implementación. Los iSGLT2 se utilizan a nivel ambulatorio en los pacientes con IC y FEVI reducida, pero existen escenarios clínicos (hospitalización y FEVI conservada) donde puede aumentar su uso.
Our aim was to assess the degree of acceptance of the European clinical practice guidelines (CPG) on heart failure (HF) among Spanish physicians.
MethodsCross-sectional study conducted via a Google form, distributed by a group of HF experts from the Community of Madrid between November 2021 and February 2022, among specialists and residents of Cardiology, Internal Medicine and Primary Care from Spain.
ResultsA total of 387 doctors participated (mean age 39.5±10.3 years, 45% women), from 128 centers (60% from the Community of Madrid and 40% from other regions). The most represented specialty was Cardiology (76%), followed by Internal Medicine (20%), and Primary Care (4%); 37% of them were HF physicians. On a scale of 1 to 10, participants scored the CPG with a mean of 7.7±1.3 points. The best valued aspect was the positioning of the quadruple therapy at the same level (192, 50%), and the majority considered necessary to develop specific protocols for its implementation (353, 91%). Management (adjustment of diuretics, monitoring, antidiabetics, etc.) of sodium-glucose co-transporter type 2 inhibitors (SGLT2i) in patients with HF and reduced left ventricular ejection fraction (LVEF) was positive among the participants, but a relatively low use in other scenarios was observed.
ConclusionsAlthough the new CPG on HF have been well received, the need to develop clinical protocols to facilitate its implementation is detected. SGLT2i are managed on an outpatient basis in patients with HF and reduced LVEF, but there are clinical scenarios (hospitalization and preserved LVEF) where their use can be increased.
La insuficiencia cardiaca (IC) continúa siendo un problema sanitario de primer orden1 y su tratamiento, tanto farmacológico como de dispositivos, es cada vez más amplio, especialmente en el caso de IC con fracción de eyección del ventrículo izquierdo (FEVI) reducida (ICFEr).
Las novedades terapéuticas se recogen en guías de práctica clínica (GPC), que han demostrado ser una herramienta útil para resumir la evidencia científica y las recomendaciones de los expertos. Recientemente, la Sociedad Europea de Cardiología (ESC) ha publicado la GPC 2021 sobre IC con el fin de actualizar las recomendaciones diagnósticas y terapéuticas tras la última guía publicada en 20162. Esta GPC han suscitado el debate sobre cómo iniciar y ajustar las dosis del tratamiento farmacológico en los pacientes afectos de ICFEr, situando al mismo nivel a 4 grupos farmacológicos (inhibidores de la enzima de conversión de angiotensina [IECA] o antagonistas del receptor de la neprilisina [ARNI], bloqueadores beta, antagonistas del receptor mineralocorticoide [ARM] y los inhibidores del cotransportador sodio-glucosa de tipo 2 [iSGLT2]). Dado que los 4 grupos han demostrado una reducción de la mortalidad en sus respectivos estudios fundamentales, la guía recomienda no retrasar el comienzo de ninguno de ellos. Sin embargo, no especifica cómo ni en qué orden se ha de realizar la prescripción, dejando esa posibilidad abierta a las circunstancias concretas del contexto clínico del paciente y del profesional sanitario. Así, varios expertos en el campo de la IC han difundido en distintos editoriales propuestas de algoritmos basadas en su experiencia o la plausibilidad biológica de los mecanismos de cada grupo terapéutico3–5.
Uno de los objetivos principales de las GPC es servir de ayuda a la comunidad médica y a los sistemas de gestión a la hora de toma de decisiones clínicas en el ejercicio diario, por lo que su impacto va a quedar determinado por la implementación de las recomendaciones en la vida real. Un grupo de expertos del ámbito sanitario de Madrid se reunió en 2021 para discutir, entre otros temas, las posibles estrategias de la implementación de la guía y sus posibles limitaciones (Grupo para el Manejo de Insuficiencia Cardiaca: Actuación Dirigida a Optimizar [grupo MICADO]). Con ese fin se desarrolló y difundió una encuesta anónima entre médicos de cardiología, medicina interna y atención primaria que atienden a pacientes con IC. Por tanto, los objetivos del presente estudio son resumir las respuestas de los encuestados acerca del grado de implementación de la guía ESC 2021 sobre IC, las potenciales limitaciones para su implementación y la experiencia inicial con los iSGLT2.
MétodosDiseño del estudio y características de la encuestaEstudio descriptivo y transversal realizado a través de un formulario online de Google entre el 18 de noviembre de 2021 y el 3 de febrero de 2022 por médicos adjuntos y residentes de cardiología, medicina interna y atención primaria con especial interés en la IC de España. La encuesta fue individual y anónima, sin recoger datos personales identificativos, por lo que no requirió de su revisión por parte de un comité de ética. El cuestionario constaba de 35 ítems e incluyó datos demográficos de los participantes (sexo, edad, centro de trabajo, especialidad, años de ejercicio profesional), preguntas acerca de la GPC sobre IC y sobre su experiencia con los iSGLT2 (se puede consultar la encuesta completa en el material suplementario).
Análisis estadísticoLas variables cuantitativas se expresan como media±desviación estándar o mediana (intervalo intercuartílico) según corresponda, y las variables categóricas como porcentaje (número). Se usaron la prueba de la χ2 o la exacta de Fisher para comparar variables cualitativas y ANOVA (análisis de la varianza), prueba de la «t» de Student o test de Wilcoxon para comparar variables cuantitativas. Además, se realizó un análisis comparando las respuestas de los encuestados de acuerdo a si su desempeño habitual era en unidades especializadas de IC o no. El análisis estadístico se realizó con el programa estadístico Stata Corp. V.13.
ResultadosCaracterísticas de la población encuestadaParticiparon 387 médicos —173 mujeres (45%)— con una edad media de 39,5±10,3 años, procedentes de 128 centros hospitalarios —232 de la Comunidad de Madrid (60%) y 155 (40%) de otras autonomías—. La media de duración de ejercicio profesional fue de 13,4±9,7 años. La especialidad más representada fue cardiología (76%), seguida de medicina interna (20%) y atención primaria (4%). Del total 145 (37%) eran facultativos con especial dedicación a la IC; 310 (80%) eran adjuntos y 77 (20%) residentes. La mayoría de los encuestados disponía de una unidad de IC en su lugar de trabajo habitual (89%, 342) y el 57% (196) estaba a cargo del servicio de cardiología.
Grado de aceptación de la guía ESC 2021 sobre la insuficiencia cardiacaEn una escala de 1 al 10 el grado de conocimiento medio de la guía fue notable, con una puntuación media de 7,7±1,3 puntos. Sin embargo, esta puntuación fue significativamente más alta entre aquellos que se dedicaban específicamente a la IC frente a los que no (8,3±1,2 puntos frente a 7,3±1,3 puntos; p<0,001, respectivamente). Un total de 342 (89%) respondió que le «gustó la guía», con una puntuación media de 7,4±1,3, sin diferencias entre especialistas en IC o no. En concreto, los aspectos mejor valorados fueron posicionar los 4 grupos farmacológicos (IECA/ARNI, bloqueadores beta, ARM e iSGLT2) en el mismo escalón terapéutico (192, 50%), seguido del énfasis en el seguimiento precoz poshospitalización y en unidades especializadas (134, 35%) y la modificación de la nomenclatura de la extinta «IC con FEVI intermedia» por el de «ligeraremente reducida», con recomendaciones terapéuticas específicas (59, 15%). Por el contrario, los aspectos negativamente valorados fueron la ausencia de recomendaciones específicas para algunos nuevos tratamientos farmacológicos y dispositivos (140, 37%), seguido del «conservadurismo» con el grado de recomendación para el sacubitrilo-valsartán en los pacientes con ICFEr (122, 33%) y el posicionamiento al mismo nivel de los 4 grupos farmacológicos (111, 30%).
En relación con la aplicación de la GPC, y en concreto con el nuevo algoritmo de tratamiento farmacológico para los pacientes con ICFEr, 353 médicos (91%) veían necesario un protocolo específico de ámbito local de IC en sus centros (87% entre los especialistas en IC frente a 94% entre no especialistas; p=0,02), aunque solo 101 disponen de los mismos (27%). Respecto a en qué perfil de paciente con ICFEr se consideró «menos difícil» el inicio del tratamiento cuádruple, hubo cierta dispersión en las respuestas obtenidas: el 38% (146) consideró al paciente con diagnóstico de novo, al 34% (131) le resultó indiferente, mientras que el 28% (107) optó por el paciente con IC crónica. No se observaron diferencias si las respuestas procedían de especialistas o no en IC. En la figura 1 se ilustra el tiempo medio estimado para iniciar el tratamiento cuádruple en pacientes con IC de novo (A) o con IC crónica (B). En cuanto a la dificultad principal para la implementación del tratamiento cuádruple, la hipotensión arterial (229, 60%) fue la opción más mencionada, seguida de la insuficiencia renal (68, 18%) la hiperpotasemia (67, 17%) y, finalmente, el coste económico (20, 5%), sin que se observaran tampoco diferencias entre subrgrupos.
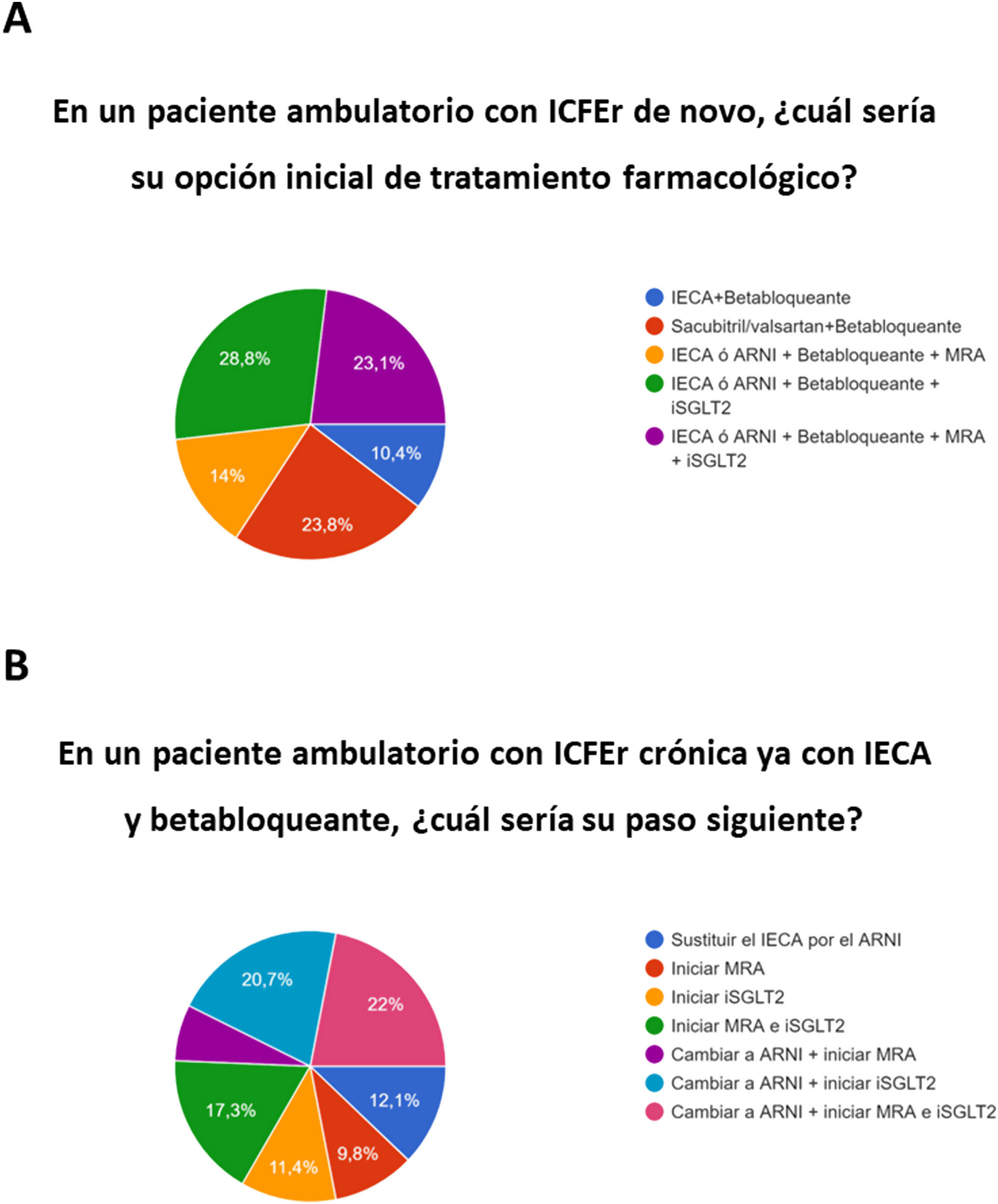
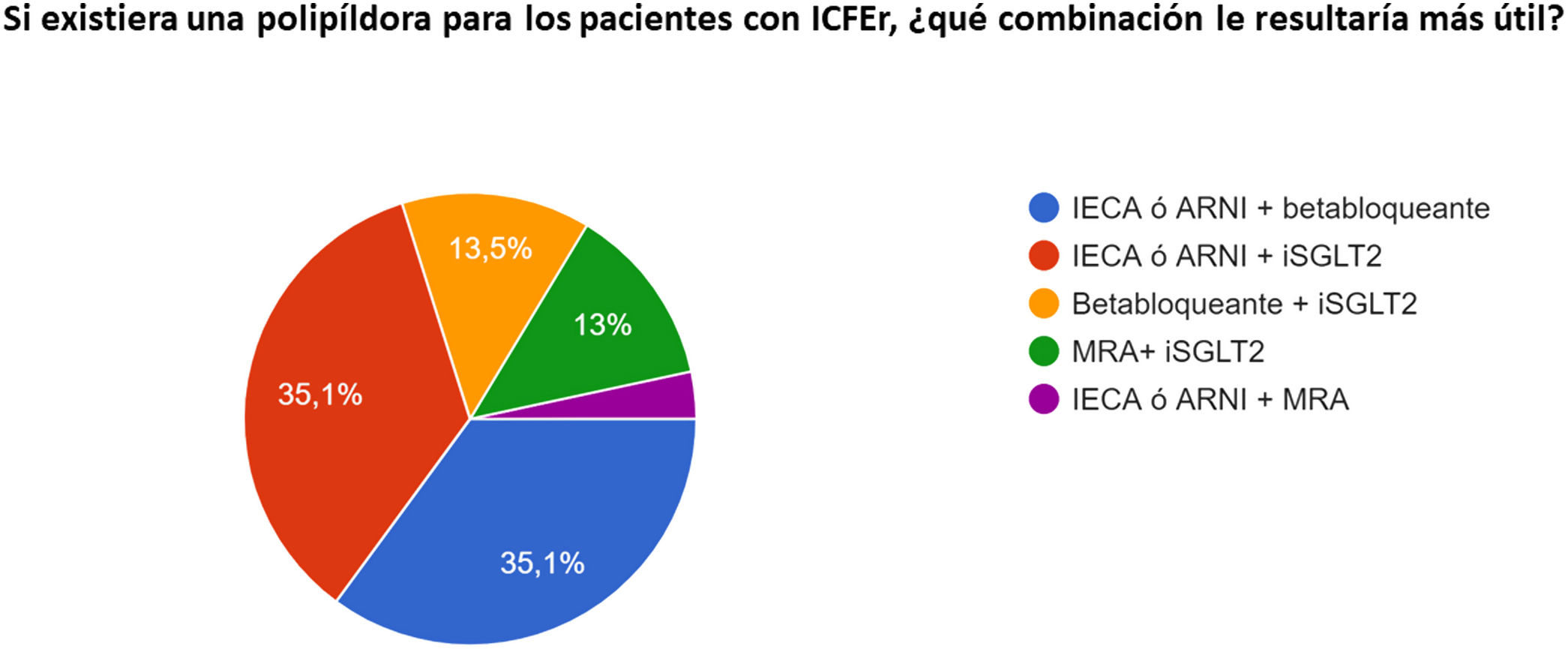
La figura 2 muestra las preferencias de los encuestados para el abordaje inicial de tratamiento ante un paciente ambulatorio con ICFEr denovo (A) o ante un paciente ambulatorio con ICFEr crónica (B). Preguntados sobre la posibilidad de disponer de un policomprimido para los pacientes con ICFEr, las opciones más escogidas se resumen en la figura 3. Por último, la inmensa mayoría (91%, 352) afirmó que priorizaba que el paciente tuviera el tratamiento cuádruple aunque la dosis de cada grupo no pueda ajustarse a las máximas recomendadas. Es interesante resaltar que este porcentaje era significativamente mayor entre los especialistas de IC que entre los que no lo son (96% frente 88%; p=0,01, respectivamente). Respecto a quién debería realizar dicho ajuste de dosis, la opción mayoritaria fue que debía realizarla un especialista de IC en el 50% (194), frente al 42% (160) que consideró que cualquier cardiólogo debía ser capaz de hacerlo en la mayoría de pacientes. Solo el 6% (24) consideró que este proceso podía llevarse a cabo en los centros de atención primaria, sin diferencias entre subgrupos.
Abordaje inicial de tratamiento ante un paciente ambulatorio con ICFEr de novo (A) o ante un paciente ambulatorio con ICFEr crónica (B).
ARNI: antagonistas del receptor de la neprilisina; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; IECA: inhibidores de la enzima de conversión de angiotensina; MRA: antagonistas del receptor mineralocorticoide.
Preferencias de combinaciones farmacológicas para un posible policomprimido para pacientes con insuficiencia cardiaca con fracción de eyección reducida.
ARNI: antagonistas del receptor de la neprilisina; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; IECA: inhibidores de la enzima de conversión de angiotensina; MRA: antagonistas del receptor mineralocorticoide.
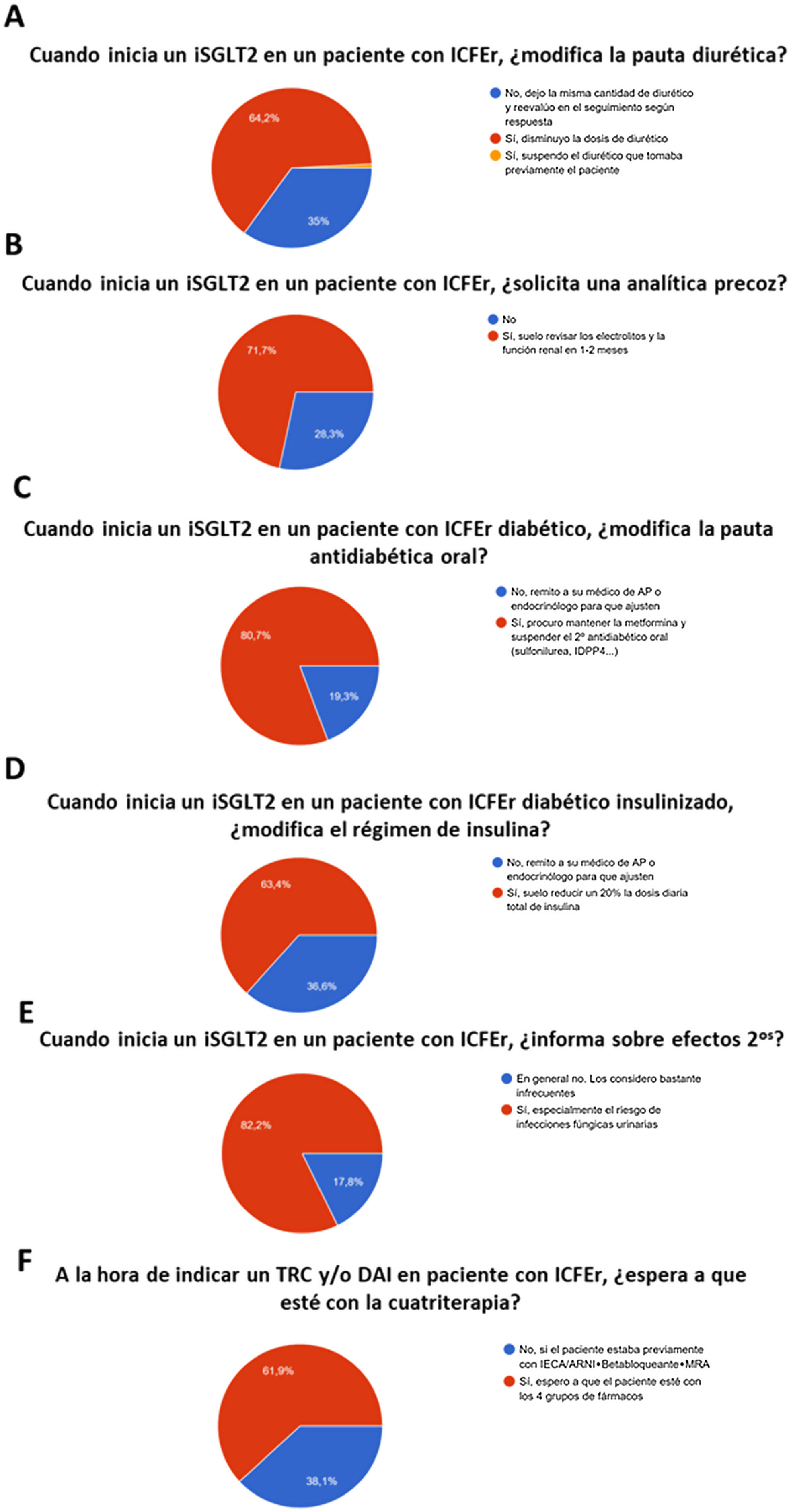
Con relación a cuándo los participantes comenzaron a prescribir iSGLT2, el 47% (179) lo hizo después de la publicación de los resultados del estudio DAPA-HF6 en 2019, seguido del 19% (70) que comenzó tras la publicación de la guía ESC 2021 sobre IC2, el 17% (66) tras la publicación del estudio EMPEROR-Reduced7 en 2020 y, finalmente, el 17% (65) que lo hacía desde la publicación del estudio EMPA-REG Outcome8 en 2015. Es igualmente interesante resaltar que entre los especialistas de IC hubo un porcentaje mayor de encuestados que comenzaron a prescribir ISGLT2 después de la publicación del estudio EMPA-REG (23% frente a 13%; p<0,001) y del DAPA-HF (53 frente a 44%; p<0,001), mientras que los no especialistas en IC comenzaron en mayor número después de la publicación de las guías (24 frente a 9%; p<0,001). La figura 4A-F resume algunos de los aspectos prácticos del uso de los iSGLT2 entre los encuestados con los pacientes con ICFEr.
Por otro lado, en relación con el uso de iSGLT2 en pacientes con IC con FEVI conservada o ligeramente reducida, el 41% (154) comunicó que ya los estaba empleando en ambos grupos de pacientes (52% entre especialistas de IC frente a 33% entre no especialistas; p<0,001), mientras que el 33% (123) admitió no usarlos aún (24% entre especialistas de IC frente a 38% entre no especialistas; p<0,001), el 25% (93) solo en los pacientes con FEVI ligeramente reducida y el 2% (9) solo en FEVI conservada, sin diferencias significativas en estas 2 últimas opciones entre subgrupos. Por último, el 50% (183) de los participantes comunicó que ya disponía de iSGLT2 en las farmacias hospitalarias de su centro de trabajo, mientras que el 29% (106) aún no. En cuanto al momento ideal para iniciar un iSGLT2 en el paciente hospitalizado por IC, el 65% (246) refirió que «antes del alta, una vez compensado» (74% entre especialistas de IC frente a 60% entre no especialistas; p=0,013), mientras que el 32% (122) dijo que desde el momento del ingreso (24% entre especialistas de IC frente a 38% entre no especialistas; p=0,013). Solo el 2% (9) comentó que el mejor momento era «después del alta», sin diferencias entre subgrupos.
DiscusiónHallazgos principalesEn una encuesta en la que participaron una amplia representación de profesionales sanitarios de distintos centros españoles, la nueva GPC europea de IC fue globalmente bien valorada, pero detectamos gran heterogeneidad a la hora de aplicar el nuevo algoritmo de tratamiento farmacológico para los pacientes con ICFEr en la práctica clínica. La experiencia inicial y el uso práctico de los iSGLT2 resultó positivo entre los encuestados, pero existen áreas con margen para un mayor uso (figura 5).
Cambio de enfoque en el tratamientoSomos testigos de una época dorada en el tratamiento de la IC, con multitud de estudios positivos en los últimos años que ofrecen actualmente un amplio abanico de opciones terapéuticas y una esperanza a los pacientes. Desde la publicación de la guía ESC 2016 sobre IC9, se han producido avances significativos en el tratamiento que requerían de una actualización de dichas recomendaciones. Ha sido, sin duda, el documento más esperado por la comunidad médica, que esperaba con especial interés conocer el posicionamiento de los iSGLT2 dentro del algoritmo farmacológico para los pacientes con ICFEr. La Canadian Society of Cardiology fue la primera en actualizar sus recomendaciones y en situar a los iSGLT2 en el mismo escalón terapéutico, junto a los bloqueadores beta, IECA/ARNI y ARM10. Sin embargo, ya antes se había producido un intenso debate sobre si la implementación del tratamiento debía seguir un orden secuencial o debía priorizarse un inicio prácticamente simultáneo3,5,11–14. A favor del primer enfoque se esgrime la aplicación escrupulosa de los resultados de la medicina basada en la evidencia, donde cada nuevo grupo farmacológico testado en los ensayos clínicos se hizo sobre pacientes previamente tratados (o al menos tras la intención) con la mejor combinación disponible. Así, en los ensayos clínicos donde se demostró el beneficio pronóstico de dapagliflozina (DAPA-HF) y empagliflozina (EMPEROR-Reduced) en pacientes con ICFEr, diabéticos o no, el tratamiento previo de ambas poblaciones de estudio puede catalogarse de excelente, con unas tasas de inhibidores del sistema renina-angiotensina y bloqueadores beta por encima del 90%, y con más de 2/3 con ARM6,7. De hecho, todas las GPC habían ordenado el inicio del tratamiento neurohormonal en un algoritmo «por pasos», donde se reevaluaba al paciente clínica y ecocardiográficamente para comprobar si era necesario o no añadir nuevos fármacos o dispositivos. Por el contrario, la nueva corriente afirma que este sistema ha conllevado una serie de inconvenientes, como es la falta o demora de implementación del tratamiento5,15–17, con el consiguiente riesgo para el paciente. Con un nuevo enfoque en el que se sitúa al tratamiento cuádruple (IECA/ARNI, bloqueadores beta, ARM e iSGLT2) al mismo nivel, se considera que el paciente se beneficiará precozmente del efecto protector del tratamiento, cuyos mecanismos de acción son sinérgicos, se vencerá la inercia terapéutica y se mejorará incluso la tolerancia y adherencia a los fármacos18–20.
Los resultados de la encuesta demuestran que los participantes han valorado positivamente este nuevo enfoque con independencia de si se dedican o no a la IC, aunque se desprende cierta heterogeneidad a la hora de aplicar en la vida real esta secuencia «acelerada» de tratamiento. La mayoría de los participantes cree, por tanto, necesario el desarrollo de protocolos que faciliten su implementación, fin último de las GPC. Entre las limitaciones principales que se señalan para conseguir el tratamiento cuádruple, la hipotensión arterial fue la más frecuente, seguida de la insuficiencia renal y la hiperpotasemia. Estos resultados apoyan la tendencia actual de desarrollar esquemas de dosificación de fármacos a nivel local, cuyo fin último sea alcanzar el tratamiento cuádruple en la mayoría de los pacientes, según su tensión arterial, frecuencia cardiaca, función renal, niveles de potasio y grado de congestión21. De esta forma, la identificación del fenotipo del paciente dentro del espectro de la IC se ha convertido, en opinión de este grupo, en uno de los mayores desafíos actuales. Quizás esto conecte con que se recomienden las unidades especializadas de IC como el mejor lugar donde llevar a cabo dicho ajuste de dosis, aunque una proporción no despreciable de participantes señaló que un cardiólogo sin especial dedicación a la IC también debería ser capaz de llevarlo a cabo.
Por último, la encuesta revela que la experiencia inicial y el uso práctico de los profesionales sanitarios con los iSGLT2 en los pacientes con ICFEr es generalmente positiva, incluyendo el ajuste de la pauta diurética o la modificación del régimen hipoglucemiante en los pacientes diabéticos si es necesario. En cambio, es llamativa aún la baja disponibilidad en las farmacias hospitalarias de los iSGLT2 y la poca prescripción en pacientes con IC y FEVI conservada o ligeramente reducida, donde son el único grupo farmacológico donde se han demostrado resultados positivos hasta la fecha22 y donde se prevén igualmente un efecto de clase23.
Limitaciones del estudioNuestro estudio tiene algunas limitaciones que merecen comentarse. La primera es que la proporción de participantes procedentes de cardiología fue mayoritaria, lo que implica que la representatividad de los resultados ha de tenerse en cuenta especialmente dentro de esta especialidad, así como que el 60% de los participantes ejercieran su actividad asistencial en la Comunidad de Madrid. Sin embargo, la encuesta la respondieron personas de más de 120 centros repartidos por toda España. La segunda es que al tratarse de una encuesta anónima, algunos detalles de interés sobre la práctica clínica no se pudieron explorar, pero el anonimato nos parecía imprescindible, ya que fomenta que las respuestas sean más libres y así reflejen con mayor fidelidad la vida real. Igualmente, al tratarse de una investigación cualitativa con preguntas cerradas no permitió detallar o justificar el sentido de las respuestas. Sin embargo, las opciones de respuesta ofrecidas iban orientadas a conocer el estado de opinión sobre los principales cambios introducidos en la nueva guía, así como el uso habitual de los entrevistados con los grupos farmacológicos incorporados recientemente, propósito fundamental de este estudio. La tercera viene derivada por el carácter estático de cualquier encuesta, que refleja el estado de opinión de un colectivo en un momento concreto del tiempo. Por último, no ha sido posible analizar el porcentaje de encuestas enviadas y no contestadas, lo que hubiera podido determinar el grado de respuesta a la misma. En cualquier caso, dada la relevancia del tema tratado, y ser la primera encuesta que comprueba el grado de aceptación de la nueva guía ESC 2021 sobre IC, consideramos sus resultados de interés para la comunidad científica.
ConclusionesLa nueva GPC ESC 2021 sobre IC ha sido bien acogida por un amplio colectivo de profesionales sanitarios relacionados con la asistencia a los pacientes con IC, especialmente el aspecto novedoso de situar a los fármacos neurohormonales y a los iSGLT2 en el mismo escalón. Sin embargo, existe aún cierta heterogeneidad a la hora de cómo aplicar este nuevo algoritmo, y se detecta la necesidad de desarrollar documentos a nivel local que protocolicen cómo alcanzar el objetivo del tratamiento cuádruple en los pacientes con FEVI reducida. Por último, la experiencia inicial con los iSGLT2 y el tratamiento en los pacientes con ICFEr parece positivo, y su implementación en los pacientes con FEVI preservada o ligeramente reducida, así como en aquellos hospitalizados por IC aguda, es aún mejorable.
- –
La GPC sobre IC de la ESC se ha publicado recientemente.
- –
Existe un debate sobre el posicionamiento de los iSGLT22 dentro del algoritmo de tratamiento de los pacientes con insuficiencia cardiaca y fracción de eyección reducida.
- –
Primera encuesta de ámbito nacional que comprueba el grado de aceptación de la guía entre un grupo de profesionales sanitarios con una amplia distribución geográfica.
- –
La guía es en general bien recibida, así como el nuevo algoritmo de tratamiento, aunque se reconoce la necesidad de desarrollar protocolos específicos para facilitar su implementación en la práctica diaria.
- –
La experiencia inicial con los iSGLT2 es positiva, pero existen áreas de mejora para su mayor prescripción, como el paciente agudo y en pacientes con fracción de eyección conservada.
El grupo MICADO contó con el apoyo de una beca no condicionada de Laboratorios AstraZeneca, que no participó en el diseño de la encuesta, contenido de las preguntas, ni en el análisis de los resultados.
Contribución de los autoresTodos los autores han contribuido en la preparación del presente trabajo, en la redacción y corrección del manuscrito y aprueban la versión final del mismo.
Conflicto de interesesTodos los autores confirman que no tienen ningún conflicto de intereses con el presente manuscrito.
Abreviaturas ARM: antagonistas del receptor mineralocorticoide; ARNI: antagonistas del receptor de la neprilisina; FEVI: fracción de eyección del ventrículo izquierdo; IC: insuficiencia cardiaca; ICFEr: fracción de eyección del ventrículo izquierdo reducida; IECA: inhibidores de la enzima de conversión de angiotensina; iSGLT2: inhibidores del cotransportador sodio-glucosa tipo 2.