El uso racional de los métodos diagnósticos en medicina siempre es un desafío y la cardiología no es una excepción. El electrocardiograma convencional de 12 derivaciones, tomado en reposo, sigue siendo fundamental en el diagnóstico de las enfermedades cardiovasculares y es la herramienta más importante para el diagnóstico del síndrome de QT largo. El intervalo QT medido se debe corregir por la frecuencia cardiaca y para ello se utilizan diferentes fórmulas matemáticas. En el presente artículo se muestran algunas de las dificultades que tienen tanto la medición del intervalo QT como el empleo de las diferentes fórmulas comúnmente utilizadas para la corrección del intervalo QT por la frecuencia cardiaca. Debemos considerar que, dependiendo de la fórmula empleada, se obtiene valores de QT corregido diferentes, lo que podría conllevar a la interpretación de dicho intervalo como normal, anormal o limítrofe, con las consecuentes implicaciones diagnósticas, ya que ello puede marcar la diferencia entre considerar a un individuo como sano o como enfermo (portador de un síndrome de QT largo). Para ejemplificar la importancia que pueden tener los resultados de las diferentes fórmulas, presentamos en forma resumida 2 casos pediátricos.
The rational use of diagnostic methods in medicine is always a challenge, and cardiology is no exception. The conventional 12-lead electrocardiogram, taken at rest, remains essential in the diagnosis of cardiovascular diseases and is the most important tool for the diagnosis of long QT syndrome. The measured QT interval must be corrected for heart rate, and different mathematical formulas are used for this. This article shows some of the difficulties that both the measurement of the QT interval has as well as the use of the different formulas commonly used for the correction of the QT interval by heart rate. We must consider that, depending on the formula used, different corrected QT values are obtained, which could lead to the interpretation of said interval as normal, abnormal, or borderline, with the consequent diagnostic implications since this can make the difference between considering an individual as healthy or sick (a carrier of a long QT syndrome). To exemplify the importance that the results of the different formulas can have, we briefly present 2 pediatric cases.
En medicina existen muchos métodos diagnósticos y su uso racional es siempre un desafío. El electrocardiograma (ECG) sigue siendo, después de 120 años, una herramienta fundamental en el diagnóstico de las enfermedades cardiovasculares, pero su correcta interpretación todavía se presenta muchas veces como un gran reto. El presente artículo discute la importancia del método («fórmula») utilizado para la corrección del intervalo QT. Esto es debido a que, dependiendo de la fórmula empleada, se puede considerar un QTc como normal, limítrofe o anormal, lo que puede constituir la diferencia en el correcto diagnóstico del paciente. Se describen 2 casos clínicos de pacientes pediátricos a quienes, dependiendo de la fórmula utilizada, se les puede considerar como un individuo sano o como un paciente con síndrome de QT largo (SQTL). A partir de dichos ejemplos, se discuten las implicaciones pronósticas que conlleva la adecuada medición del intervalo QT y su correspondiente corrección de acuerdo con la frecuencia cardiaca.
Intervalo QT y síndrome de QT largoEl diagnóstico del SQTL congénito y la evaluación del riesgo de producir síncope y muerte súbita cardiaca se basa en el ECG y en la presencia de «síntomas», específicamente de síncope maligno y paro cardiaco no mortal, así como en el antecedente familiar de muerte súbita1. La mortalidad es de hasta un 50% a los 10 años en los casos índices sintomáticos2. La medición del intervalo QT y su corrección por la frecuencia cardiaca (FC) (intervalo QT corregido o QTc) de diferentes ECG en reposo, sigue siendo uno de los parámetros cardinales en el diagnóstico de esta entidad3. Su medición en respuesta al ortostatismo o al ejercicio físico también puede aportar datos muy importantes para el diagnóstico4,5.
Hay varias consideraciones que debemos tener en cuenta en la estimación del intervalo QT/QTc. La primera de ellas es que no es conveniente establecer un diagnóstico definitivo con un solo ECG, a menos que sea claramente anormal, con intervalos QT/QTc francamente prolongados (> 500ms). La medición del intervalo QTc aislado, en un solo ECG en reposo, tomado en un periodo corto de registro diurno, puede ser insuficiente para llegar a un diagnóstico definitivo, sobre todo cuando dicho intervalo no es excesivamente prolongado (entre 440 y 470ms). Por ello, se debe considerar la medición del intervalo QT/QTc en diferentes ECG y en diferentes momentos del día y de la noche. Por ejemplo, en pacientes con SQTL tipo 2 (SQTL2) y 3 (SQTL3), el riesgo de taquicardia helicoidal o torsades de pointes es especialmente alto por la noche y en las primeras h de la mañana6–8. Por lo tanto, es importante analizar el QT/QTc en varios periodos del día y para ello es especialmente útil el monitoreo ambulatorio electrocardiográfico tipo Holter. Es importante recordar que la medición automática del QT/QTc en dispositivos Holter es en general bastante inexacta, por lo que siempre debe ser supervisada por el médico que interpreta dichos estudios9,10. Por ejemplo, en el Instituto Nacional de Cardiología Ignacio Chávez se realiza en forma manual la medición del intervalo QT/QTc en 3 tiempos: una vez en un trazo con FC promedio, en el trazo correspondiente a la FC máxima y aquel que se corresponde con la FC mínima.
Relación del intervalo QT con la frecuencia cardiacaDesde principios del siglo XX, se conoce la relación de dependencia que tiene el intervalo QT con la FC (a mayor FC se debe acortar el intervalo QT), aunque su mecanismo preciso sigue siendo especulativo. Los primeros modelos matemáticos que describen la relación entre el intervalo QT y la FC se publicaron en 1920 por Bazett11 y Fridericia12. Más tarde se convirtieron en fórmulas de uso corriente para la corrección del QT medido, que de alguna manera independizan el intervalo QT de las diferentes FC para buscar un valor más estable que pueda servir de parámetro para el diagnóstico de un QT prolongado13. Posteriormente se han propuesto otras fórmulas que correlacionan el intervalo QT medido con los intervalos R-R (la FC). Entre los modelos propuestos se incluyen modelos parabólicos, formas polinomiales, lineales, hiperbólicas, y exponenciales, incluso existen tablas y nomogramas. Todos estos son enfoques empíricos para describir la relación entre los intervalos QT y R-R14. A pesar de estos múltiples enfoques, ninguno satisface universalmente las necesidades clínicas. En términos generales, tanto en adultos como en niños, la fórmula de Bazett sigue siendo la más utilizada.
La actividad del sistema nervioso autónomo y otros reflejos fisiológicos que conducen a un aumento de la FC puede influir directamente en la despolarización15. El equilibrio del tono simpático/parasimpático involucrado en diferentes situaciones que conducen a un aumento de la FC, puede alterar la relación entre el RR y el QT, esto incluso en el mismo individuo cuando se somete a diferentes situaciones que aumentan la FC16. El aumento de la FC como resultado del ejercicio, el estrés mental o ciertos agentes farmacológicos puede llevar a diferentes relaciones del intervalo QT y los intervalos R-R. Además, la reproducibilidad de la medición tiene una variabilidad interobservador marcada, por lo que la interpretación del riesgo de cada individuo sigue siendo un desafío, especialmente en aquellos pacientes donde el resultado de la medición arroja valores limítrofes (entre 440 y 470ms).
En cardiología pediátrica, los valores de QTc constituyen un desafío especial debido a que se puede asignar un parámetro anormal a un niño asintomático y considerarlo como enfermo pero, igual de grave, se podría asignar un parámetro normal a un verdadero enfermo, que incluso podría tener muerte súbita como primera manifestación de la enfermedad17.
Dicho lo anterior, podemos distribuir a los intervalos QTc obtenidos como normales (QTc-normal o <440ms), limítrofes (QTc-entre 440 y 470ms), anormalmente prolongados (entre 470 y 500ms) y francamente anormales (QTc ≥ 500ms). Los intervalos QTc limítrofes constituyen el grupo más complejo de analizar y es donde quisiéramos encuadrar 2 casos clínicos como ejemplo. La información de los casos clínicos se condujo acorde con la declaración de Helsinki y se obtuvo el consentimiento informado de los padres.
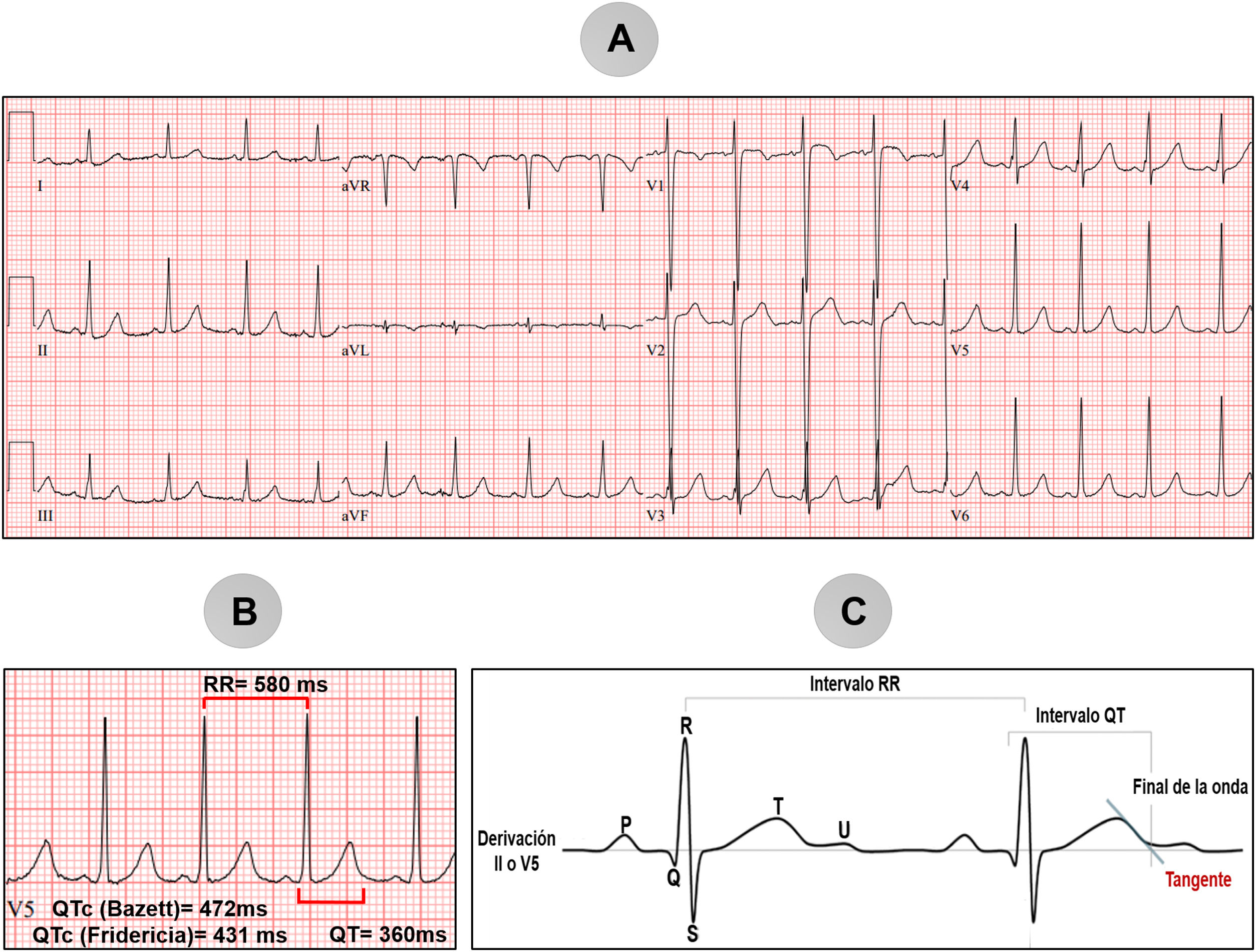
Resumen de los casos clínicosEl primer caso se trata de una niña de 5 años que acude para control, asintomática y sin historia familiar de eventos cardiovasculares. Se la evalúa con un ECG de 12 derivaciones (fig. 1A), que da como resultado (derivación V5) un intervalo RR de 580ms y un intervalo QT medido de 360ms (fig. 1B). El intervalo QTc se consideraría limítrofe por la fórmula de Bazett en 472ms; sin embargo, con la fórmula de Fridericia se considera normal (en 431ms). El pediatra solicitó la interconsulta al servicio de arritmias para evaluar el posible riesgo de muerte súbita. Al tratarse de un caso asintomático, sin factores de riesgo y con un QT limítrofe por la fórmula más empleada, la de Bazett, se consideró de baja probabilidad para SQTL, por lo que la estrategia a seguir con la paciente fue vigilancia periódica con ECG y Holter cada 3 meses en cardiología pediátrica. Lo esperable en casos como este es que el QT vaya disminuyendo con el transcurso del tiempo, de lo contrario se deberá realizar otros estudios complementarios, como ergometría o prueba de Viskin.
A) Electrocardiograma de 12 derivaciones de una niña de 5 años, referida por un intervalo QT prolongado. B) Magnificación de la derivación V5 con medición del intervalo QTc (472ms por fórmula de Bazett y 431ms por fórmula de Fridericia). C) Método de la tangente para obtener el intervalo QT; gráfico elaborado con datos de Vink33.
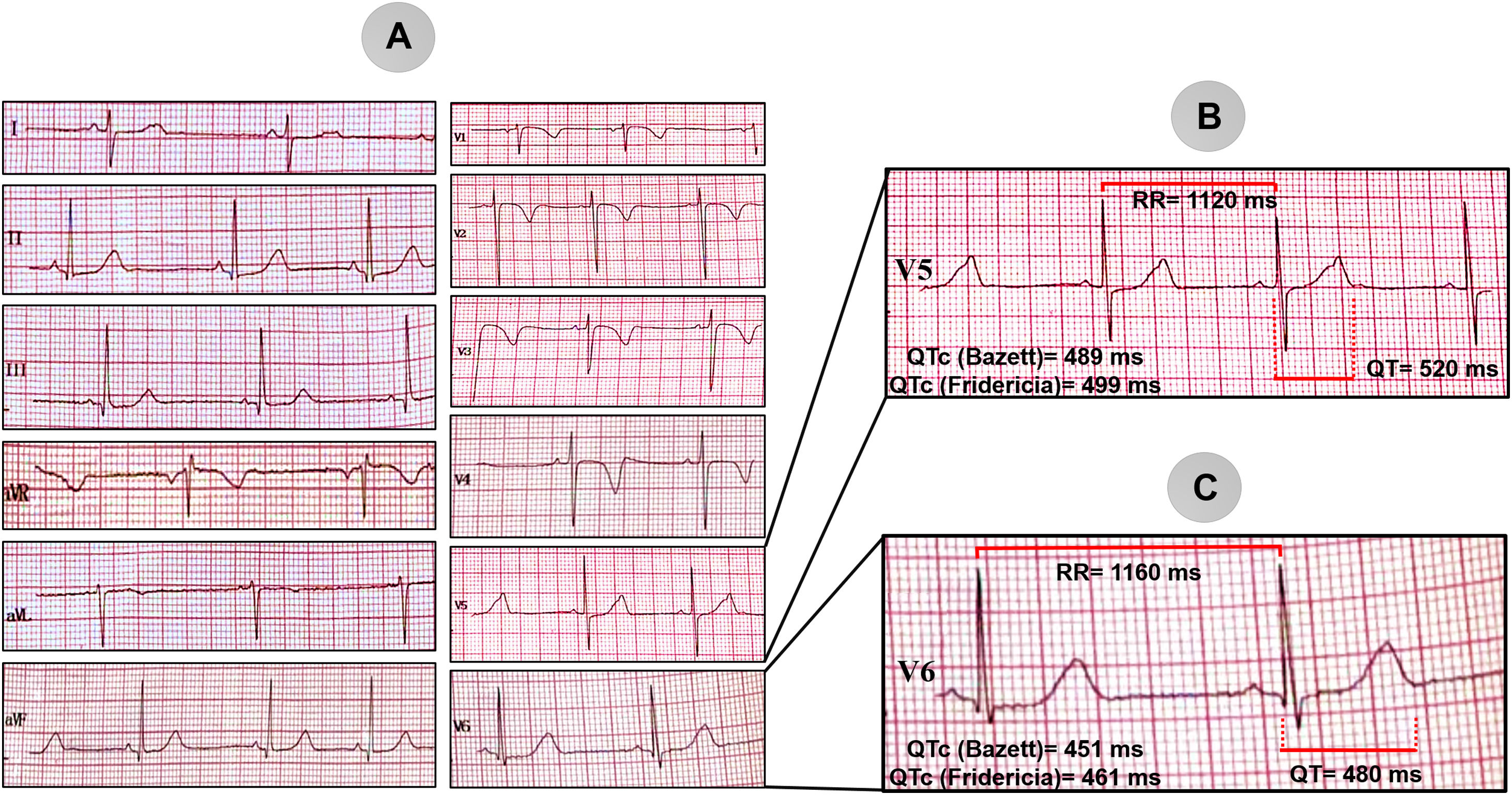
En el otro extremo del espectro clínico tenemos el caso 2; se trata de un niño de 5 años, sin historia familiar de eventos cardiovasculares, que lo llevan a consulta por 2 eventos de síncope en menos de 45 días, ambos durante el esfuerzo físico (corriendo). Se le evalúa con un ECG de 12 derivaciones (fig. 2A) que da como resultado (derivación V5) un intervalo de RR 1.120ms y un intervalo QT medido de 520ms (fig. 2B). El intervalo QTc se consideraría anormalmente prolongado por ambas fórmulas, por la de Bazett es de 489ms y con la fórmula de Fridericia tiene QTc de 499ms. Sin embargo, en la derivación V6 el intervalo QT medido es de 480ms, por lo que el QTc se consideraría limítrofe con ambas fórmulas: Bazett 451ms y Fridericia 461ms (fig. 2C). Esto resalta la necesidad de medirlo en la derivación donde el QT esté más prolongado. Debido a la bradicardia «relativa» para la edad y su efecto sobre la prolongación del intervalo QT, se decidió el implante de un marcapasos bicameral por vía epicárdica para aumentar la FC, con una evolución favorable hasta el momento.
A) Electrocardiograma de 12 derivaciones de un niño de 5 años, referido por antecedente de síncope. B) Magnificación de la derivación V5 con medición del intervalo QTc (489ms por la fórmula de Bazett y 499ms por la de Fridericia). C) Magnificación de la derivación V6 con medición del intervalo QTc (451ms por la fórmula de Bazett y 461ms por la de Fridericia).
En un estudio de pacientes con QTc limítrofe14, se aplicó el algoritmo de Schwartz y Crotti18 antes y después de una ergometría, que mostró un retraso en el alargamiento del QT en comparación con el alargamiento del R-R desde el ejercicio máximo hasta los 2 min de la recuperación. Sy et al.19 evaluaron el QTc en reposo, de pie (reto ortostático simple) y postesfuerzo (ergometría), al minuto 1 y al minuto 4 de la recuperación. Concluyeron que la prueba era diagnóstica en caso de que el QTc en reposo al minuto 4 postesfuerzo se encuentre prolongado, igual o mayor de 445ms. A este fenómeno, Viskin et al. lo llamaron «aturdimiento del QT»20. Las limitaciones que posee este algoritmo son que inicialmente fue diseñado para familiares de casos índices con SQTL, y que se realizó en mayores de 5 años de edad (por la necesidad de realizar ergometría), pero sin duda puede ser de gran ayuda en la discriminación de un QTc limítrofe.
Existen otros retos diagnósticos, como la prueba de Viskin, que evalúa el intervalo QTc ante el reto ortostático simple14. Esta prueba se basa en la denominada «histéresis del QTc», un fenómeno que se observa cuando el QT no se acorta en la misma medida que lo hacen los intervalos RR cuando aumenta la FC21. Este fenómeno ya lo habían descrito en pruebas de esfuerzo, pero Viskin et al. demostraron que, tan solo con ponerse de pie súbitamente (reto ortostático simple), el intervalo QT no se acortaba en forma proporcional al acortamiento de los intervalos RR, dando la impresión de que el QT se «estira» (fenómeno que ellos denominaron «estiramiento del QT»). Esta prueba es especialmente útil en los pacientes con QTc limítrofe. Un incremento mayor de 50ms del QTc con la máxima FC o el máximo estiramiento del QT tiene una sensibilidad del 90% y una especificidad del 86% para diagnosticar SQTL en el grupo de población con QTc entre 390ms y 480ms basales.
El reto de la fórmula de Bazett en niños: exceso de falsos positivosLa fórmula de Bazett (QTc=QT medido/√RR) es una de las más utilizadas para la corrección del QT por la FC11. En un estudio22 realizado en 332 niños saludables (entre 2 y 10 años) a quienes se les realizó ECG de 12 derivaciones en diferentes posiciones (acostado, sentado y de pie), concluyeron que el uso de la fórmula de Bazett conduce a un gran número de casos de falsos positivos, especialmente si la frecuencia cardiaca aumenta a más de 99 latidos por minuto. Se puede recomendar entonces el uso de la fórmula de Fridericia para reemplazar la corrección de Bazett, no solo para ECG de adultos, sino también para niños21. En el primer caso que se describe en este artículo, una niña asintomática, sin antecedentes familiares de muerte súbita, con un QTc limítrofe por la fórmula de Bazett y normal por la fórmula de Fridericia, la mejor estrategia es la vigilancia; se debe realizar un Holter y valorar el QTc en FC promedio, mínima y máxima, así como un seguimiento electrocardiográfico cada 3 a 6 meses y, cuando sea posible por la edad, realizar prueba de reto ortostático simple y ergometría. En muchos casos se ha observado que con el desarrollo físico del niño, el intervalo QTc se va normalizando, incluso si se emplea la fórmula de Bazett.
Otras consideraciones en la medición del intervalo QT en niñosDetectar la prolongación del intervalo QT en la edad pediátrica presenta dificultades inherentes a la fisiología normal de los niños, tal como los cambios en el tono autonómico que ocurren con el desarrollo. En la etapa neonatal y hasta los 3 meses, el intervalo QT es más prolongado, debido a que durante esta etapa el sistema nervioso autónomo es inmaduro y presenta cambios homeostáticos importantes23. Los requerimientos metabólicos son inversamente proporcionales a la edad, por lo que en recién nacidos prematuros el predominio del tono simpático es mayor. La madurez del sistema nervioso autónomo se incrementa conforme a la edad, con incrementos graduales del tono parasimpático24. Straba-Badiale et al. estudiaron un grupo de 5.000 ECG de neonatos sanos utilizando diferentes fórmulas, incluida la de Bazett. Se demostró que esta fórmula puede utilizarse con confianza en recién nacidos25. Posterior a esta etapa, el intervalo QT se mantiene constante hasta la adolescencia. Pearl et al. observaron que el intervalo QT era mayor en niñas de 14 años que en niños, probablemente por acortamiento del intervalo QT más que por prolongación del mismo en las niñas, con un valor de QTc en límite superior de 460 ms26.
Cuando el intervalo QT se encuentra limítrofe entre 440-460ms, también en los niños es posible utilizar la prueba de Viskin, el estiramiento del QT durante la posición de pie (reto ortostático simple). En un estudio piloto, Reynisson et al. observaron cambios significativos en el intervalo QT con el cambio de posición, lo que permitió detectar pacientes con QT largo congénito, con una sensibilidad del 100%, pero con una especificidad de solo 47%. Se requiere de una muestra mayor para validar esta prueba en niños4.
La medición de la histéresis del intervalo QT en prueba de esfuerzo en niños la estudiaron Dong-sheng et al. comparando niños con intervalo QT limítrofe y QT largo congénito27. Encontraron una adaptación inadecuada del intervalo QT con persistencia del acortamiento inducido por el ejercicio en la recuperación, en especial al minuto 1 en el grupo de QT largo congénito. Estos hallazgos podrían ayudar a discriminar entre pacientes afectados por una mutación para QT largo y con sospecha de QT largo congénito.
Aunque la dispersión del intervalo QT se ha utilizado en niños para el estudio de diversas enfermedades, como la estenosis aórtica, espasmo del sollozo y síncope neurocardiogénico entre otras, aún no se ha utilizado para la discriminación entre niños con QT limítrofe y QT largo congénito28.
Priori et al. muestran que la edad media en el momento del primer evento cardiaco (antes de los 40 años) no fue significativamente diferente entre los 3 subgrupos más frecuentes de SQTL: 13±9 años en el subgrupo SQTL1, 18±10 años en el subgrupo SQTL2 y 16±10 años en los de SQTL329. La edad en el momento del primer evento cardiaco era menor en los pacientes varones que en las mujeres (13±9 frente a 20±14 años, p <0,001). Específicamente, fue de 11±9 años entre los pacientes varones con una mutación en el locus SQTL1 y de 18±15 años entre las mujeres (p=0,006), 13±10 años entre los pacientes varones con una mutación en el locus SQTL2 y 22±12 años entre las mujeres (p=0,003), y 16±12 años entre los varones con una mutación en el locus SQTL3 y 23±18 años entre las mujeres (p=0,24).
Breves apuntes sobre las pruebas genéticas en síndrome de QT largo limítrofeLas pruebas genéticas en pacientes asintomáticos con un intervalo QTc limítrofe tienen un rendimiento diagnóstico menor que en pacientes sintomáticos. Por lo tanto, existe un desafío clínico en la evaluación de los niños con un QTc limítrofe asintomáticos30.
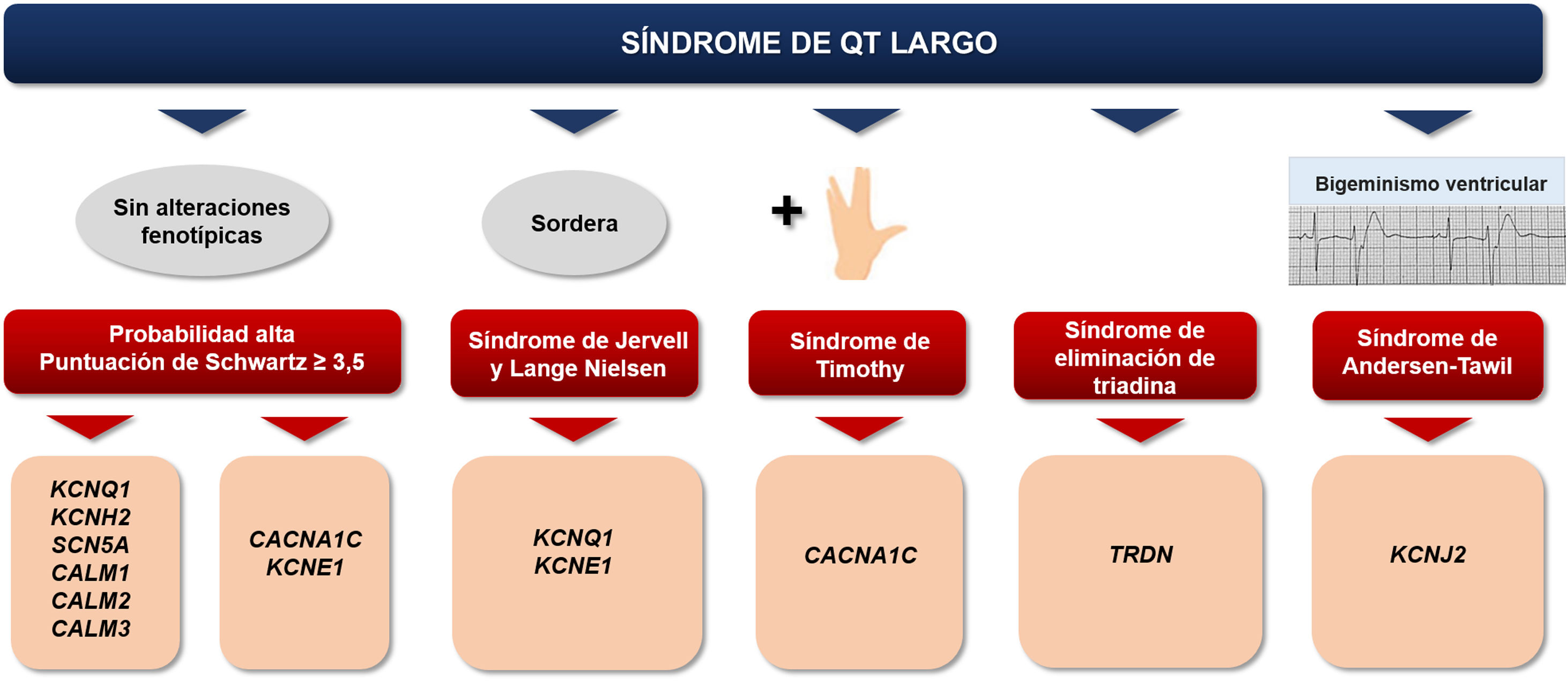
La más reciente Declaración de Consenso de Expertos de EHRA, HRS, APHRS y LAHRS del 2022 sobre el estado de las pruebas genéticas para enfermedades cardiacas recomienda que se deben ofrecer pruebas genéticas moleculares para genes asociados a enfermedades definitivas (actualmente KCNQ1, KCNH2, SCN5A, CALM1, CALM2 y CALM3) a todos los casos índices con un diagnóstico de alta probabilidad para SQTL (puntuación de Schwartz ≥ 3,5; véase figura 3)2. En 1985, Schwartz et al.31 publicaron los criterios diagnósticos para el SQTL, modificados en 1993, que representan una importante guía en la evaluación inicial de los casos potenciales (tabla 1). Utiliza una puntuación del 1 al 9, e incluye la historia familiar, hallazgos clínicos y electrocardiográficos. Si el índice de puntuación es ≤ 1, la probabilidad de presentar la enfermedad es baja; si es 2-3, la probabilidad es intermedia y si ≥ 4, es alta. Para el caso 1, el puntaje sería de 2 con la fórmula de Bazett frente a 0 con la de Fridericia. Para el caso 2, en la derivación V5, el puntaje sería de 5 estimado por ambas fórmulas (Bazett y Fridericia) y en la derivación V6 sería de 3 puntos estimado por la fórmula de Bazett y de 4 estimado por la fórmula de Fridericia.
Algoritmo clínico para pruebas genéticas y cribado familiar en el SQTL. Figura elaborada con datos de Wilde2.
Puntuación de Schwartz para el diagnóstico de síndrome de QT largo
| Variables | Puntos |
|---|---|
| Electrocardiograma | |
| QTc ms ≥ 480a | 3 |
| QTc ms entre 460-470a | 2 |
| QTc ms ≥ 450a | 1 |
| Torsade de pointes | 2 |
| Alternancia de onda T | 1 |
| Muescas onda T, 3 derivaciones | 1 |
| Bradicardiab | 0,5 |
| Historia clínica | |
| Síncope con estrés | 2 |
| Síncope sin estrés | 1 |
| Sordera congénita | 0,5 |
| Historia familiarc | |
| Familiares con SQTL confirmadod | 1 |
| Muerte súbita inexplicada en familiares de primera línea <30 años | 0,5 |
Puntuación de Schwartz, según datos de Schwartz31.
QTc: intervalo QT corregido; SQTL: síndrome de QT largo.
Se identifica una variante causante de la enfermedad («patogénica») en alrededor del 70-85% de los casos índices. Sin embargo, una prueba genética negativa no excluye la enfermedad cuando ya se ha establecido clínicamente (ECG con QTc francamente prolongado). Las variantes patogénicas en los genes de los canales de potasio (KCNQ1 y KCNH2) son responsables de la gran mayoría de los casos de SQTL; codifican la subunidad alfa de los canales de potasio que conducen las corrientes IKs e IKr. Estos 2 genes explican el 80% de todos los casos de SQTL congénito2,32.
ConclusionesLa medición del intervalo QT y su corrección sigue presentando un reto clínico y puede ser de suma relevancia, especialmente en la población pediátrica. Además del contexto clínico, siempre será conveniente ampliar la evaluación en cuanto sea posible (por edad, peso y talla del niño) con pruebas como el reto ortostático simple, la prueba de esfuerzo y el monitoreo Holter. Cuando se trate de un intervalo QT limítrofe, se debe llevar un seguimiento clínico estrecho hasta que se defina en forma más clara si es una situación verdaderamente anormal.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Contribución de los autoresH. Santiago-Manzolillo y M.F. Márquez-Murillo contribuyeron en la concepción, el diseño y redacción del artículo. L. Rivera-Rodríguez: revisión crítica del contenido intelectual. J. Manzano-Cabada: revisión del contenido, elaboración de bibliografía y elaboración de gráficas. Todos los autores contribuyeron en la aprobación definitiva de la versión que se presenta.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses en relación con este artículo.